百草枯中毒早期脏器损伤与预后相关性研究
2013-08-02黄昌保杨维晰田若晨张锡刚王全立
黄昌保,江 云,杨维晰,田若晨,张锡刚,王全立
百草枯中毒早期脏器损伤与预后相关性研究
黄昌保,江 云,杨维晰,田若晨,张锡刚,王全立
目的:探讨早期判断百草枯(PQ)中毒患者预后的临床指标。方法:纳入2009年6月—2010年12月全军中毒救治中心收治的154例急性口服百草枯中毒患者(均为24 h内入院),分析生化指标(包括肝、肾功能,动脉血氧分压等)与患者预后相关性。结果:154例百草枯中毒患者中,病死72例,病死率46.8%,患者生存时间6.8±4.7(2~24)天。其中7天内病死45例,占总病死例数的62.5%,其原因多为脏器功能衰竭,7天后病死27例,占总病死例数的37.5%,其原因均为低氧血症。存活组与病死组3天内有无肝损伤的病死率差异显著(P<0.01),而第4天至第7天内有无肝损伤的病死率无显著差异(P>0.05)。3天内有无肾损伤的病死率差异显著(P<0.01),第4天至第7天内有无肾损伤的病死率无显著差异(P>0.05)。存活组与病死组在血尿毒检、服毒量、肝肾损伤发生时间、肝肾损伤发生率、肝肾峰值及低氧血症发生时间差异显著(P<0.05),而在就诊时间、入院时肝肾值、入院时氧分压及低氧血症最低值无显著差异。多重Logistic回归分析发现,血毒检、肝损伤、低氧血症是病死危险因素,而肾损伤却不是患者病死的危险因素。ROC曲线显示肝损伤时ALT值对百草枯预后有判断意义。结论:百草枯中毒患者中的生化指标,尤其是肝功能对早期判断患者预后有临床指导意义。
百草枯中毒;肝功能;肾功能;预后
百草枯(paraquat,PQ),又名对草快,其20%的溶液又称克芜踪,属联吡啶类触杀型除草剂,是目前使用最广泛的除草剂之一。百草枯有剧毒,主要经消化道吸收引起中毒。中毒病死率极高,早期报道达78%以上[1-2],近年来虽然百草枯救治方法不断改进,病死率仍高达50%[3]。百草枯中毒临床上分为轻、中、重度,中度以上中毒患者病死率极高,引起多器官损害,是百草枯中毒患者早期病死的主要原因,若能度过急性期,晚期多死于肺间质纤维化所致的呼吸衰竭[4]。目前早期判断百草枯中毒危重度主要依据是患者服毒量,由于中毒患者多为自杀者,服毒时往往情绪极不稳定,临床追问病史时发现,很少有患者能明确描述精准服毒量。研究证实,血液中百草枯浓度可以精确反映病情轻重[1],但国内外能开展的医疗机构寥寥无几且使用的检测方法不一,尚无法推广应用,况且易受治疗影响,尤其血液灌流后极易掩盖患者病情。我们前期研究发现动脉血气分析也能早期判断百草枯中毒预后[5],但同样受限于患者中毒时间长短及治疗与否。肝肾功能损伤情况与患者预后有明确关系[6-8],但尚未进行系统阐述,全军中毒救治中心救治百草枯中毒患者过程中发现,脏器损伤情况可能与百草枯中毒患者预后有关。通过回顾分析全军中毒救治中心诊治的154例百草枯中毒临床资料,探讨脏器损伤与中毒患者预后之间的相关性,为判断预后提供参考。
1 资料和方法
1.1 一般资料 所有入选者均为2009年6月—2010年12月我院全军中毒救治中心急性口服百草枯中毒154例,男69例,女85例。所有患者均明确口服百草枯10 ml以上,既往无心、肺、肾、肝、胰等脏器损伤,及其他慢性疾病。排除包括血(或尿)百草枯浓度检测阴性者;治疗不耐受或不接受治疗者;非口服者及合并其他中毒者。患者均为口服百草枯后24 h内来院就诊,入院时行血(或尿)百草枯浓度检测(均由全军中毒救治中心毒物检测室检测)。
1.2 治疗方案 (1)毒物清除。清水洗胃,洗至胃液清亮;利尿、导泻,加快毒物从胃肠道排出,减少吸收。(2)冲击治疗。糖皮质激素联合免疫抑制剂,减轻炎性反应,抑制肺纤维化发生。1 g甲泼尼龙加入生理盐水100 ml静滴1 h,每天1次,连续3天;0.5 g甲泼尼龙加入生理盐水100 ml静滴1 h,每天1次,连续2天;0.25 g甲泼尼龙加入生理盐水100 ml静滴1 h,每天1次,连续2天;总疗程为7天。5 mg/kg环孢素A加入5%葡萄糖250 ml,持续泵注8 h;5 mg/kg环孢素A加入5%葡萄糖250 ml,泵注24 h;2.5 mg/kg环孢素A加入5%葡萄糖250 ml,泵注12 h。(3)血液净化治疗。血液中检测到百草枯中毒患者行2.5 h或5 h血液灌流(HP)。连续性静脉-静脉血液滤过治疗(CVVH)患者入院后,根据患者病情行1次或数次36 h CVVH治疗,直至患者病情好转出院或病死。(4)抗氧化清除自由基治疗。3 g维生素C,静滴,每天3次;壶入1.8 g谷胱甘肽,每天2次。(5)口腔及上消化道黏膜保护。给予康复新液、浓替硝唑及液体敷料保护口腔、咽部及消化道黏膜,促进黏膜愈合。(6)脏器功能支持及维持水、电解质及酸碱平衡等治疗。酸中毒患者给予碳酸氢钠纠酸;动脉血氧分压(PaO2)低于40 mmHg者,给予吸氧,如氧饱和度仍难于维持患者生命体征,行机械通气支持。
1.3 观察指标 主要评价早期患者肝、肾功能损伤对预后的影响。脏器损伤定义[9]肝损伤指谷丙转氨酶(ALT)>60 U/L(正常值0~30 U/L),或总胆红素(TBIL)>34μmol/L(正常值0~17μmol/L);肾损伤指血清肌酐(CRE)>115μmol/L(正常值0~97μmol/L);低氧血症指在未吸氧情况下PaO2低于70 mmHg。以上指标每天监测及记录。
1.4 统计学处理 使用SAS9.1统计软件,进行统计分析。定量指标以±s或者中位数表示。定性指标采用Fisher精确检验、卡方检验或秩和检验,P<0.05为差异显著。多元Logistic回归分析评价病死危险因素指标,将单因素分析有统计学意义的变量,纳入多元Logistic回归分析,排除混杂因素的影响。筛选方法为逐步回归法,纳入和排除标准均为0.10。采用ROC曲线评价肝肾功能,判断病死概率的敏感性和特异性。
2 结果
2.1 百草枯中毒患者临床资料154例百草枯中毒患者中,男69例,女85例。年龄26.0±9.9(12~61)岁,服毒量58.1±49.6(5~250)ml,血百草枯浓度1.4±1.8(0.1~9.5)μg/ml,就诊时间5.5± 3.3(1~18)h。病死72例,病死率46.8%,患者生存时间6.8±4.7(2~24)天。其中7天内病死45例,占总病死例数的62.5%,其原因多为脏器功能衰竭,7天后病死27例,占总病死例数的37.5%,其原因均为低氧血症。
2.2 百草枯中毒患者预后独立影响因素的logistic回归分析 存活组与病死组在血尿毒检、服毒量、肝肾损伤发生时间、肝肾损伤发生率、肝肾峰值及低氧血症发生时间差异显著(P<0.05),而在就诊时间、入院时肝肾值、入院时氧分压及低氧血症最低值无显著差异。见表1。以年龄、性别、就诊时间、血尿毒检、服毒量、肝损伤、肾损伤及低氧血症等8个变量行多重Logistic回归分析发现,血毒检、肝损伤、低氧血症是病死危险因素,而肾损伤却不是患者病死的危险因素。见表2。
2.3 脏器损伤时间与患者病死相关性 病死组与存活组3天内有无肝损伤病死率差异显著(P<0.01),而第4天至第7天内有无肝损伤病死率无显著差异(P>0.05)。病死组与存活组3天内有无肾损伤病死率差异显著(P<0.01),4至7天内有无肾损伤病死率无显著差异(P>0.05)。见表3、4。以肝损伤时肝功能异常值及肝损伤发生时间行ROC曲线分析,提示肝损伤时肝功能异常值ROC曲线下面积大于0.5,提示具有诊断价值。见图1。
2.4 低氧血症时间与患者病死相关性 有低氧血症的病死率88.9%显著高于非低氧血症7.3%(P<0.01)。百草枯中毒患者发生低氧血症时间点,及生存与病死患者分布散点图。见图2。

表1 百草枯中毒患者存活组与病死组基本情况及肝肾功能

表2 百草枯中毒患者Cox模型多因素危险回归分析

表3 两组患者发生肝损伤时间与病死例数相关性比较[n (%)]
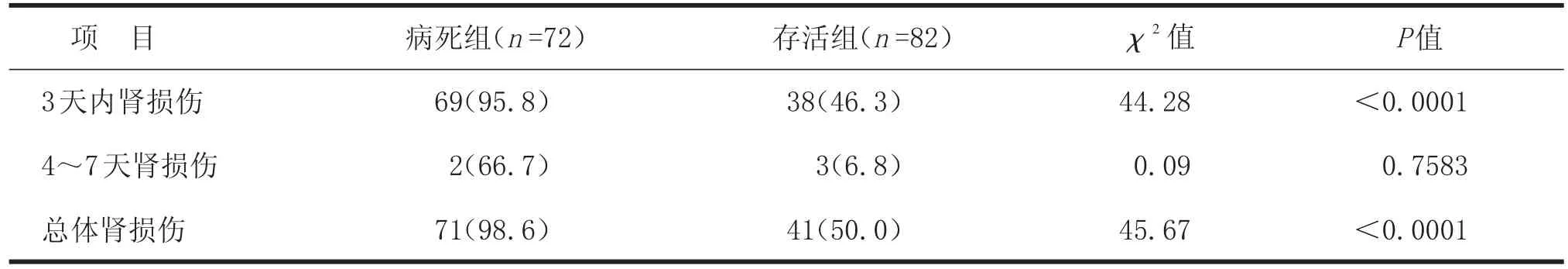
表4 两组患者发生肾损伤时间与病死例数相关性比较[n (%)]
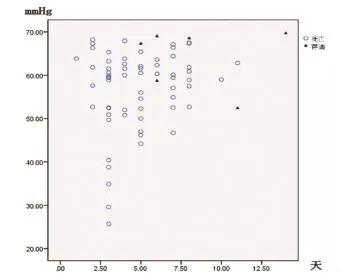
图1 70例低氧血症患者发生时间散点图
3 讨论
为尽早判断百草枯中毒患者的预后,本研究对百草枯中毒患者脏器损伤各时间点进行研究。本研究结果来看,病死组及存活组百草枯中毒患者肝、肾功能发生损伤均较为常见,百草枯中毒患者越早发生脏器功能损伤,越易病死。但肝、肾功能损伤均不是患者病死主要原因,而低氧血症发生虽较低,但却是患者病死的主要原因,与文献报道一致[6,10-11]。主要因为百草枯中毒患者早期多由于多功能衰竭病死,表现为循环衰竭、各脏器功能衰竭,而中晚期中毒患者主要因呼吸衰竭而病死[11]。

图2 肝损伤发生时间及肝损伤时肝功能值与患者预后的ROC曲线注:肝损伤异常时肝功能ROC曲线下面积0.896,截点值107U/L,敏感度0.778,特异度0.915;肝损伤发生时间ROC曲线下面积0.893,截点值1.5天,敏感度0.639,特异度0.988。
目前判断百草枯中毒危重程度仍以血尿毒检或百草枯中毒危重指标(SIPP)为主要标准[1,12],但百草枯进入体内后代谢极快,数小时内几乎可以完全代谢[13],而且血尿毒检检查易受治疗影响,虽然诸多判断预后研究均能从不同角度判断百草枯中毒的严重程度,但选择病例对象均是未接受治疗的患者,或者是口服百草枯中毒患者,而经皮肤、呼吸道吸收的患者,或患者接受血液净化(血液灌流或血液透析),或患者中毒数天后就诊,则对病情判断意义不大。Chen等[14]报道1例患儿因无毒检结果而没有明确判断患者的危重程度。
百草枯进入机体后,导致严重的脏器功能损伤,目前公认的机制为百草枯作为强氧化剂,在体内可产生大量活性氧自由基(ROS),并通过还原型烟酰胺腺嘌呤二核苷酸磷酸(NADPH)、一氧化氮合成酶(NOS)等酶的作用,产生大量自由基,从而导致脂质过氧化反应,使细胞膜结构及功能改变[11,15-17]。另外,百草枯还可以直接或间接导致线粒体DNA损伤,诱导细胞凋亡[18],激活核因子-κB(NF-κB)使炎症反应放大等[19]。谷丙转氨酶(ALT)及总胆红素(TBIL)是反应肝功能敏感指标,百草枯中毒引起肝功能损伤机制尚未完全明了,病理上一般认为分2期即先是肝细胞损伤,2天后胆管细胞发生损伤[20],Matsumoto T等[21]发现百草枯中毒引起肝损伤类似于四氯化碳中毒肝损伤病理表现,认为肝胆管细胞损伤由百草枯直接侵蚀损伤而致,Takegoshi K等[22]认为百草枯及代谢产物导致肝损伤,从而导致ALT、TBIL等指标升高。血肌酐(CRE)是反应肾功能的一个主要指标,也是判断急性肾功能损伤(AKI)一个重要指标[23],百草枯中毒引起肾损伤可能与ROS诱导损伤有关[24],百草枯主要损伤肾小管,尤其是近曲小管。张志坚等[25]发现,染毒大鼠肾小管上皮细胞肿胀,并渐出现散在或片状坏死,间质水肿。而且百草枯可引起细胞内钙离子超载,导致缺血/再灌注损伤[10],同时百草枯可使急性肾衰竭中肾损伤蛋白分子-1(Kim-1)、脂质运载蛋白-2(Lcn2)、编码中性粒细胞相关蛋白(NGAL)表达上 调[26],加重肾脏损伤,使CRE升高,蛋白尿、少尿或无尿等。
以往研究表明[6,8,10],入院时初始肝或肾功能及肝肾功能异常对患者预后有判断意义,但没有明确肝肾功能具体截断点。从本研究看,患者入院时肝肾功能在病死组与存活组无显著差异,且也不是病死危险因素,这与文献报道不一致。但肝损伤时ALT值是百草枯中毒患者的危险因素,在临床工作中发现,百草枯中毒患者肝损伤发生越早,ALT或TBIL值越高,患者病死概率越大。ROC曲线分析发现,当ALT大于107 U/L时易死亡,敏感度0.778,特异度0.915。虽然病死组与存活组两组患者在肾损伤发生率、肾损伤发生时间及CRE峰值均有显著差异,但均不是患者病死危险因素,这可能是因为肾损伤多在1~2天内发生,与临床上选取CRE值偏低有关,可能与部分患者行CRRT治疗,影响CRE确切值,有待进一步研究。虽然低氧血症也是百草枯中毒患者的病死危险因素,但低氧血症发生时间较迟,对早期判断无指导意义。
总之,在百草枯中重度中毒患者中,肝肾损伤发生率较高,监测生化指标,尤其是肝功能,对一些不能开展毒物检测的医疗单位,结合动脉血氧分析[5]等一些常用实验指标,可以对中毒预后进行早期判断。本文入选病例均为24 h内入院者,尚需要对24 h以后甚至更长入院者进行验证分析。
[1]Proudfoot AT,Stewart MS,Levitt T,et al.Paraquatpoisoning:significanceof plasma-paraquatconcentrations[J].Lancet,1979,2(8138):330-332.
[2]Im JG,Lee KS,Han MC,et al.Paraquat poisoning:findings on chest radiography and CT in 42 patients[J].AJR Am J Roentgenol,1991,157(4):697-701.
[3]张宝兰,姚 朗,欧 艺.1991—2008年我国百草枯中毒文献分析[J].中国急救医学,2010,30(2):139-141.
[4]Yoon SC.Clinical outcome of paraquat poisoning [J].Korean J Intern Med,2009,24(2):93-94.
[5]Huang C,Zhang X.Prognostic significance of arterial blood gas analysis in the early evaluationofparaquatpoisoning patients[J].Clin Toxicol(Phila),2011,49(8):734-738.
[6]Yang CJ,Lin JL,Lin-Tan DT,et al.Spectrum of toxic hepatitis following intentional paraquat ingestion:analysis of 187 cases[J].Liver Int,2012,32(9):1400-1406.
[7]Piper RD,Cook DJ,Bone RC,et al.Introducing critical appraisal to studies of animal models investigatingnoveltherapiesinsepsis[J]. Crit Care Med,1996,24(12):2059-2070.
[8]Hong SY,Yang DH,Hwang KY.Associations between laboratory parameters and outcome of paraquat poisoning[J].Toxicol Lett,2000,118(1-2):53-59.
[9]Lin JL,Wei MC,Leu YC.Pulse therapy with cyclophosphamideand methylprednisolonein patients with moderate to severe paraquat poisoning:a preliminary report[J].Thorax,1996,51(7):661-663.
[10]刘芙蓉,石汉文,扈 琳,等.肾损伤对百草枯中毒患者预后影响的分析[J].临床荟萃,2008,23(2):119-121.
[11]Gawarammana IB.Buckley NA.Medical management of paraquat ingestion[J].Br J Clin Pharmacol,2011,72(5):745-757.
[12]Sawada Y,Yamamoto L,Hirokane T,et al.Severity index of paraquat poisoning[J].Lancet,1988,1(8598):1333.
[13]Hawksworth GM,Bennett PN,Davies DS.Kinetics of paraquat elimination in the dog[J].Toxicol Appl Pharmacol,1981,57(2):139-145.
[14]Chen JG,Eldridge DL,Lodeserto FJ,et al.Paraquat ingestion:a challenging diagnosis[J].Pediatrics,2010,125(6):e1505-1509.
[15]Dinis-Oliveira RJ,Duarte JA,Sánchez-Navarro A,et al.Paraquat poisonings:mechanisms of lung toxicity,clinical features,and treatment[J]. Crit Rev Toxicol,2008,38(1):13-71.
[16]马华丰,张希洲.百草枯中毒所致细胞毒性的机制及其药物治疗研究新进展[J].临床急诊杂志,2012,13(1):68-72.
[17]Bus JS,Aust SD,Gibson JE.Paraquat toxicity:proposed mechanism of action involving lipid peroxidation[J].Environ Health Perspect,1976,16:139-146.
[18]Cochemé HM,Murphy MP.Complex I is the major site of mitochondrial superoxide production by paraquat[J].J Biol Chem,2008,283(4):1786-1798.
[19]余放海,聂 虎.百草枯中毒后NF-κB及其下游产物变化的研究[J].四川大学学报(医学版),2010,41(2):276-279.
[20]Mullick FG,Ishak KG,Mahabir R,et al.Hepatic injury associated with paraquat toxicity in humans[J].Liver,1981,1(3):209-221.
[21]Matsumoto T,Matsumori H,Kuwabara N,et al.A histopathological study of the liver in paraquat poisoning—an analysis of fourteen autopsy cases with emphasis on bile duct injury [J].Acta Pathol Jpn,1980,30(6):859-870.
[22]Takegoshi K,Nakanuma Y,Ohta M,et al.Light and electronmicroscopicstudyoftheliverin paraquat poisoning[J].Liver,1988,8(6):330-336.
[23]Bellomo R,Ronco C,Kellum JA,et al.Acute renal failure-definition,outcome measures,animal models,fluid therapy and information technology needs:the Second International Consensus Conference of the Acute Dialysis Quality Initiative(ADQI)Group[J].Crit Care,2004,8(4):R204-212.
[24]Kim SJ,Gil HW,Yang JO,et al.The clinical features of acute kidney injury in patients with acuteparaquatintoxication[J].NephrolDial Transplant,2009,24(4):1226-1232.
[25]张志坚,周从阳,罗雅娟,等.乌司他丁对百草枯中毒大鼠肾脏损伤的保护作用及机制研究[J].中国急救医学,2011,31(8):718-721.
[26]Awadalla EA.Efficacy of vitamin C against liver and kidney damage induced by paraquat toxicity [J].Exp Toxicol Pathol,2012,64(5):431-434.
(收稿:2012-12-13修回:2012-12-31编校:齐 彤)
Correlation study of the early organ injury and prognosis in patients after paraquat poisoning
HUANG Chang-bao,JIANG Yun,YANG Wei-xi,TIAN Ruo-chen,ZHANG Xi-gang,WANG Quan-li.Department of Emergency Medicine,The People's LiberationArmy 307 Hospital,Beijing100071,China
Corresponding author,E-mail:zhangxg803@yahoo.com.cn
[Abstrraact]Objecttiivee:This study was designed to investigate the clinical indicators for the early stage of paraquat poisoning (PQ).Metthodss:154 cases of acute oral PQ poisoning patients treated in the center of poisoning department of the 307 Hospital of Chinese People's Liberation Army(PLA)from June 2009 to December 2010 were enrolled(all hospitalized within 24 h after PQ). The correlation between the biochemical parameters(including liver and kidney function,PaO2)and prognosis was analyzed.Reessullttss:72 cases of the 154 PQ poisoning patients died,meaning the mortality was 46.8%.The mean survival time was 6.8±4.7 days (2-24 days).45 cases died(62.5%of the 72 cases)within 7 days mostly due to organ failure.27 cases(37.5%of the 72 cases)died after 7 days all due to hypoxemia.The liver damage difference between survival group and death group in 3 days was significant (P<0.01),while no significant difference was found in 4-7 days(P>0.05).In addition,the renal injury difference between survival group and death group in 3 days was significant(P<0.01),while no significant difference was found in 4-7 days(P>0.05).Moreover,there were significant differences between survival group and death group in hematuria poison inspection,poisoning quantity, the occurrence time of hepatorenal damage,the incidence of hepatorenal damage,hepatorenal peak and the occurrence time of hypoxemia(P<0.05),while no significant differences in treatment time,hepatorenal value and PaO2at admission and the lowest value of hypoxemia.Multiple logistic regression analysis showed that the hematuria poison inspection,liver damage and hypoxemia were the risk factors of PQ death,while renal damage not.ROC curve indicated that the ALT value in liver damage was valuable for PQ prognosis.Conclussiion:Biochemical parameters of PQ poisoning patients,especially the liver function,were useful for early clinical prognosis of PQ patients.
paraquat poisoning;liver function;renal function;prognosis
R 996
A
2095-3496(2013)01-0011-06
100071北京,解放军307医院急诊科(黄昌保,江 云,田若晨,张锡刚),医务部(杨维晰),输血科(王全立)
张锡刚,E-mail:zhangxg803@yahoo.com.cn
