妊高征合并血小板减少症的临床分析与产科学研究
2013-07-01郝烁月
郝烁月
(中国医科大学辽阳中心医院妇产科,辽宁 辽阳 111000)
妊高征合并血小板减少症的临床分析与产科学研究
郝烁月
(中国医科大学辽阳中心医院妇产科,辽宁 辽阳 111000)
目的 研究妊高征并发血小板减少的诊断价值与临床意义。方法 对64例妊高征并发血小板减少的临床资料进行回顾性分析。结果轻度、中度、重度妊高征分列为8、16、40例。轻度血小板下降(50~99×109/L)42例,中度(30~49×109/L)14例,重度(<30×109/L)8例。凝血功能障碍12例。22例自然分娩,平均出血量220mL;剖腹产42例,出血量平均427.8mL。并发DIC例8例,HELLP综合征4例。孕产妇死亡2例(3.1%),围产儿死亡10例(15.6%)。结论 妊高征并发血小板减少的诊断首先要排除其他引起血小板减少的原因。治疗上除积极治疗原发病外,适时终止妊娠,中、重度妊高征孕妇分娩前给予激素、成份输血等都是至关重要的。
妊娠并发症;心血管;高血压;血小板减少
妊娠高血压综合征(简称妊高征),是一种产科常见的病理妊娠,妊高征合并血小板减少,临床并不少见,处理不好往往导致产后大出血,胎死宫内等致命性后果,严重威胁母婴生命安全。本文回顾分析了近一年多来我院收治的64例妊高征并血小板减少患者的临床资料。现报道如下。
1 资料与方法
1.1 一般资料
我院2011年1月至2012年12月份,住院分娩总数为4127例,诊断妊高征[1-2]490例中合并血小板减少64例。年龄19~55岁,平均(26.2± 2.9)岁,孕周26~41周,平均36周,轻度妊高征8例,中度妊高征16例,重度妊高征40例(子痫6例)。孕前均无血小板减少病史。
1.2 实验室检查
①血小板检查和分组:按入院时血小板计数值分3组:第1组(50~99)×109/L42例,第2组(30~49)×109/L 14例,第3组≤29× 109/L8例,产前发现血小板减少的孕妇58例,产后出现血小板减少6例。②凝血功能检查:64例孕妇中D二聚体(+)16例,8例合并 DIC孕妇凝血功能明显异常,包括 APTT、PT、TT延长,纤维蛋白原降低6例,3P试验(+)。③骨髓检查:4例行骨髓检查示:增生明显活跃,粒、红、巨核三系增生,无巨核细胞产板不良现象。
1.3 治疗情况
第1组42例未进行特殊治疗,只是动态观察血小板,适当给予维生素C、血康治疗;第2组14例中4例口服泼尼松45mg/d,4例产前1天静脉注射地塞米松,2例输注机采血小板;第3组8例产前、产时予以地塞米松10~20mg/d或琥珀酰氢化可的松200~400mg/d,低分子右旋糖苷加丹参静点,4例输注丙种球蛋白0.2g/kg×2d,6例输机采血小板。
1.4 分娩及麻醉方式
64例血小板减少的孕妇,自然分娩22例(吸引产2例),其中1例经产妇,产时血小板只有8×109/ L,因来不及血小板输注,进院后产程1.5h,顺利娩出一活婴,产后大出血及时输注血小板出血续得以损控制。剖腹产42例,4例虽血小板<29×109/L,为尽快终止妊娠,一边配血小板,一边紧急行剖宫术,术中出血并不多。麻醉方式选择连续硬膜外麻醉32例,全麻或静脉复合麻醉10例。为防止硬膜外血肿,血小板<30×109/L均选择全麻或静脉复合麻醉。
1.5 新生儿情况
64例孕产妇中,有14例新生儿做血小板测定,结果只2例轻度下降80×109/L,10例死胎,其中8例考虑与妊高征宫内窘迫有关,2例胎儿畸形,无1例出现脑出血等严重出血症象。见表1。
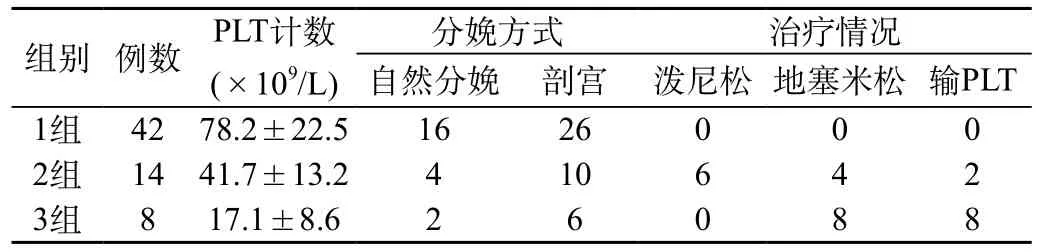
表1 妊高征合并血小板减少症 PLT计数、分娩和治疗情况
1.6 出血并发症
本组64例病中,10例有不同程度皮肤出血点,瘀斑或牙龈出血,自然分娩出血量80~700mL,平均 220mL。剖腹产出血量100~2000mL,平均427.8mL。并发HELLP综合征4例(合并肝昏迷2例), DIC8例,均发生产后大出血,其中2例为并发流行性出血热,血小板最低5×109/L,虽及时剖腹产终止妊娠,但最终因肾衰、肝性脑病、肺出血、休克等多脏器衰竭而死亡。
2 讨 论
2.1 妊高征并发血小板减少的发病机制
妊高征发生血小板减少,并非血小板生成不良,而是与妊高征本身的病理生理有关[3-4],妊高征出现严重的血管收缩,血液浓缩,脏器缺氧,血管内皮损伤,导致前列环素(PGI2)减少,内皮素释放,TXA2合成增加,PGI2/TXA2比例下降,内皮下胶原暴露,激活血小板,引发血小板粘附和聚集,血小板消耗增加,导致血小板减少;血小板聚集可促使微血栓形成,发生慢性DIC,进一步诱发血小板减少。
2.2 妊高征并发血小板减少的诊断
在妊高征的基础上表现有皮肤粘膜出血症状,多次化验血小板减少(<100×109/L)。排除其他继发性血小板减少的原因,如:急、慢性白血病,再障,MDS,Evan's综合征,风湿性疾病,TTP,血栓性血小板减少性紫癜(TTP)等。即可诊断妊高征并发血小板减少症。血小板抗体,免疫功能,骨髓细胞学等检查有助于排他上述疾病。但我们感到很难从本病中剔除所谓“妊娠相关性血小板减少症”(有人称之为“生理性”下降),后者可能是血液稀释、胎盘循环中血小板破坏过多、激素对巨核细胞生成的抑制所致。有报道[3]妊娠并发血小板减少,发生率15%~50%,特别是先兆子痫或子痫妊娠者,甚至在子痫发作前已先有血小板下降(当时无高血压、蛋白尿),这是一种早期临床与实验室检查所发现之先兆,本组490例妊高征中出现血小板减少64例占13%,其中妊高征前发现血小板减少4例。值得注意的是,在疫区如妊高征HELLP综合征伴有DIC时,要警惕合并流行性出血热、登革出血热。
2.3 妊高征并血小板减少的治疗
妊高征合并血小板轻度下降者,可不作特殊处理,定期随诊,检验血小板计数;对中度血小板减少者,有报道建议分娩前1~2周口服强的松0.5~lmg/(kg·d),产前1~3d静点地塞米松。配合使用阿斯匹林,潘生丁、前列腺素等,可能有预防血小板聚集和升高血小板作用[5-7]。本组只4例服用强的松,主要是顾虑激素的副作用;重度血小板下降者,特别是并发 HELLP综合征,DIC时,首先需去除病因,既使是血小板<30×109/L,都要在成份输血的前提下及时行剖腹产术,终止妊娠。同时配合激素的应用。本组8例重度血小板减少孕妇都及时行剖腹产术,术中出血并不多。2例HELLP 综合征并发DIC、肝昏迷患者,术后经连续性血液滤过、低分子肝素、甲强龙、丙种球蛋白等治疗,转危为安。一般认为轻度血小板减小,尽量争取从阴道分娩,但要避免产程延长及阴道助产,如血小板<50 ×109/L可放宽手术指征。
[1] 慕容洋洋,龙梦寅,江小龙.妊高征合并血小板减少的产科学分析研究[J].中华妇产科杂志,2009,44(11):701-703.
[2] 曹泽毅.中华妇产科[M].北京:人民卫生出版社,2004:1407-1409.
[3] 张志诚.临床产科学[M].天津:天津科学技术出版社,2004:663-666.
[4] 丛克家.妊娠期血小板减少的临床意义[J].中华妇产科杂志,2009, 44(12):759-761.
[5] 王淑贞.妇产科理论与实践[M].上海:上海科学技术出版社,2005: 848-852.
[6] 邓家栋,杨崇礼,杨天楹,等.邓家栋临床血液学[M].上海:上海科学出版社,2004:1587-1590.
[7] 乐杰.妇产科学[M].北京:人民卫生出版社,2000:116-118.
R714.25
B
1671-8194(2013)21-0270-02
