高三酰甘油血症在急性胰腺炎中的表现与分析
2013-06-28刘倩兮
刘倩兮
(岳阳市第三人民医院,湖南 岳阳 414000)
高三酰甘油血症在急性胰腺炎中的表现与分析
刘倩兮
(岳阳市第三人民医院,湖南 岳阳 414000)
目的 观察高三酰甘油血症在急性胰腺炎的表现,以供临床参考。方法 以 2008 年 9 月~ 2012 年 8 月在我院接受治疗的急性胰腺炎患者 87 例为研究对象,根据严重程度分为两组。A 组为轻型急性腺炎(MAP)62 例,B 组为重症急性胰腺炎(SAP)25 例。比较两组患者三酰甘油水平、APACHE-Ⅱ评分等指标和预后情况的差异。结果 与 A 组相比较,B 组患者高三酰甘油血症率较高,APACHE-Ⅱ评分较高,病死率较高,有显著的统计学差异(P< 0.05)。结论 高三酰甘油血症是引起急性胰腺炎的独立危险因素,对患者预后产生不利影响,在今后对急性胰腺炎的临床诊治过程中,应重视对血脂水平的调节。
高三酰甘油血症;急性胰腺炎;影响
急性胰腺炎是由多种原因引起的胰酶异常激活导致胰腺发生自身消化,出现水肿、出血、坏死等炎症反应。其中高三酰甘油血症在重症胰腺炎的发生和发展中具有重要影响。笔者分析了高三酰甘油血症在急性胰腺炎的表现,旨在为今后的临床诊疗工作提供参考。现将分析结果报道如下。
1 资料与方法
1.1 一般资料
以2008年9月至2012年8月在我院接受治疗的急性胰腺炎患者87例为研究对象,均有上腹疼痛、恶心、呕吐、发热等临床表现,血清淀粉酶活性升高至正常值上限3倍以上,符合中华医学会消化病分会胰腺学组《中国急性胰腺炎诊疗指南》中的诊断标准[1],并经B超、CT或MRI等影像学检查发现胰腺病变。同时排除合并严重的心、肺、肝、肾功能不全、恶性肿瘤、严重感染等患者。
将所有患者按照《中国急性胰腺炎诊疗指南》分级标准进行分组,A组62例,为轻症(MAP)。女性38例、男性24例;年龄25~68岁,平均年龄为(45.62±7.15)岁;体质量54~86kg,平均体质量为(64.27±6.54)kg;病程3~72h,平均病程为(8.32±2.28)h。B组25例,为重症(SAP)。女性16例、男性9例;年龄27~65岁,平均年龄为(46.35±7.28)岁;体质量56~85kg,平均体质量为(64.55± 5.83)kg;病程4~75h,平均病程为(9.45±2.62)h。
对比两组患者的一般资料,其性别、年龄、体质量、病程等方面均无显著的统计学差异(P>0.05),具有良好的可比性。
1.2 分析方法
所有患者均取于清晨取空腹静脉血测定三酰甘油水平。参照《中国急性胰腺炎诊治指南》进行治疗,包括禁食、胃肠减压、抗休克、维持水电解质和酸碱平衡、完全胃肠外营养支持、抗感染、H2受体阻滞剂和生长抑素类药物治疗,必要时进行外科手术治疗[2]。
其中三酰甘油采用全自动生化分析仪进行检测,采用酶法比色测定。患者抽血后要尽快进行检查,且标本放于冰浴内,在2h内尽快地分离血清。对使用维生素C、黄疸、脂血等患者,其三酰甘油检查会有感染,需要使用血清空白给予消除。
1.3 判断标准
空腹静脉血三酰甘油水平超过1.7mmol/L者可判断为高三酰甘油血症[3]。正常血浆三酰甘油在1.70mmol/L以下。
采用急性生理学及慢性健康状况评分系统(APACHE-Ⅱ)评价患者病情和预后,APACHE-Ⅱ评分越高,表示患者预后越差[4]。
1.4 统计学方法
将所有数据均录入到SPSS17.0软件进行统计学处理,计量资料以均数±标准差(χ—±s)表示,采用t检验进行组间比较。计数资料以率(%)表示,采用χ2检验进行组间比较,当P<0.05表示有显著的统计学差异。
2 结 果
与A组相比较,B组患者高三酰甘油血症率较高,APACHE-Ⅱ评分较高,病死率较高,有显著的统计学差异(P<0.05)。具体数据详情见表1。
3 讨 论
近年来随着人们生活水平的提高和饮食习惯的改变,急性胰腺炎的发生率呈明显的上升趋势。急性胰腺炎起病急骤、进展迅速,如不及时治疗可能导致继发感染、休克甚至死亡等严重后果,一直是临床研究工作的重点。轻度胰腺炎以胰腺水肿为主要病理改变,一般预后良好。重症胰腺炎以胰腺出血、坏死为主要病理改变,预后常不良。急性胰腺炎的病因比较复杂,蛔虫、胆石症、大量饮酒、暴饮暴食等均可引起。近年来有研究发现:高三酰甘油血症可直接诱发急性胰腺炎[5]。
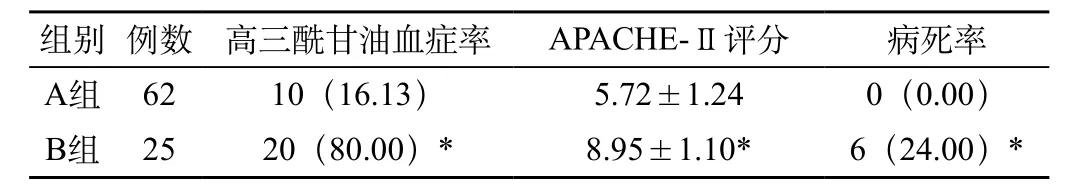
表1 两组患者高三酰甘油血症率、APACHE-Ⅱ评分、病死率比较
高三酰甘油血症引起急性胰腺炎的机理尚未完全阐明,已有的研究认为可能与以下方面有关。三酰甘油水解后生成游离脂肪酸,在酸性环境刺激下激活胰蛋白酶原,引起胰腺腺泡细胞发生自身消化,从而诱发或加重急性胰腺炎的发生和发展。当血中三酰甘油水平超过2.15mmol/L时,血液黏稠度增加,在三酰甘油水解产物游离脂肪酸的作用下,胰腺毛细血管内皮细胞发生损伤,引起胰腺微循环障碍,加之血清中脂质颗粒聚集,引起胰腺血管栓塞和微循环障碍,使胰腺发生缺血、缺氧性病变,从而引起多脏器功能衰竭。胰腺中的胰脂酶又可促使血清三酰甘油水解,形成大量游离脂肪酸,超出了白蛋白的结合能力,对胰实质产生进一步的毒性作用,如此形成一个恶性循环[6]。
此外,急性胰腺炎发生后可引起血清中三酰甘油水平一过性升高。在急性胰腺炎应激状态下,血清儿茶酚胺、胰高血糖素、生长激素等脂解激素的水平均上升,作用于脂肪细胞,促使脂肪组织分解而导致内源性高三酰甘油血症。高三酰甘油血症性胰腺炎患者血中三酰甘油水平显著升高,部分患者可升高至11.0mmol/L以上,血清呈乳糜状。因此当实验室检查提示血清呈现乳糜样外观时,应引起临床医师的足够重视。
对于高三酰甘油血症性胰腺炎的治疗除了常规治疗措施外,还应重视降低血中三酰甘油水平,同时增加高密度脂蛋白水平。目前临床常用的调脂药物有他汀类、贝特类等。同时应用低分子右旋糖酐以降低血液粘稠度,改善胰腺局部血液供应。应用小剂量低分子肝素、胰岛素等以促进乳糜微粒降解。迅速将血中三酰甘油水平降低至5.65mmol/L以下是缓解急性胰腺炎症状的关键步骤。
本研究发现:高三酰甘油血症是引起急性胰腺炎的独立危险因素,对患者预后产生不利影响,在今后对急性胰腺炎的临床诊治过程中,应重视对血脂水平的调节。
[1]中华医学会消化 病 分 会胰 腺 学 组.中国急性 胰 腺炎诊 疗 指南[J].中华消化杂志,2004,24(3):190-192.
[2]钱小斌,刘勇,熊玲,等.体重指数和血清甘油三酯水平对急性胰腺炎预后的影响研究[J].局解手术学杂志,2011,20(4):424-426.
[3]毛 志 东.血 脂水平对急性 胰 腺炎 复 发的影响[J].中国老 年 保 健 医学杂志,2009,7(1):59-60.
[4]刘山,郑本波,何永林,等.急性胰腺炎与血清高甘油三酯的关系探讨[J].华西医学,2008,23(5):1118-1119.
[5]杨雪.不同病情急性胰腺炎患者血清甘油三酯水平探讨[J].实用医院临床杂志,2009,6(3):55-57.
[6]刘开明.高甘油三酯血症性急性胰腺炎9例临床诊治分析[J].中国当代医药,2012,19(27):35-36.
R576
:B
:1671-8194(2013)10-0136-02
