单节段颈椎后纵韧带骨化症前后路手术的疗效比较
2013-06-13周盛源唐宇军
黄 凯,周盛源,唐宇军
颈椎后纵韧带骨化症(ossification of posterior longitudinal ligament,OPLL)能导致颈脊髓神经压迫和损伤,在亚洲人群中较为常见。目前尚无有效地药物治疗OPLL,手术减压成为治疗该病唯一有效的方法。前路减压、切除骨化的后纵韧带为治疗该病的理想手术方式,但常常由于骨化的后纵韧带节段偏高(C2/C3)、紧贴硬膜囊,常与硬膜囊粘连,甚至并发硬膜囊骨化等因素[1-2],使得OPLL 的前路减压手术难度要远远高于常见的颈椎病前路减压术。为此,一些学者为了避免OPLL 前路减压术并发的硬膜囊损伤导致的脑脊液漏和手术损伤脊髓、神经的高风险[3-5],而选择颈椎后路椎板切除进行间接减压,从而达到缓解脊髓、神经压迫的治疗效果[6-9]。关于颈椎OPLL 的手术治疗方式的选择,目前较为公认的手术方式选择的标准[10]:①累及上颈椎或延及胸椎,或C3以下节段性OPLL,骨化灶厚度<5 mm,椎管狭窄率<45%,前路手术较安全;②对于≤3 个节段的后纵韧带骨化灶,前路减压加植骨融合为首选。但是骨化的后纵韧带能否完整切除并不只与骨化灶的厚度和椎管狭窄率相关,其与毗邻的结构的关系往往决定手术的成败。尤其对于切除骨化后纵韧带经验欠缺者,即便遵守上述术式选择标准,前路手术仍然可能会给脊髓手带来更大的损伤。而此时,后路手术不失为一种较为安全的手术方式,尤其现在颈椎后路内固定系统的发展,能对颈椎进行良好的矫形和固定。本研究回顾分析本院5 年来收治的下颈椎单节段OPLL 手术患者,报告如下。
1 资料和方法
1.1 一般资料
本组患者共24 例,均为单节段颈椎OPLL 患者,无骨性椎管狭窄,无糖尿病病史,无颈部疼痛。根据手术入路患者分为2 组:A 组行前路骨化节段椎体次全切除、骨化的后纵韧带切除,前路植骨融合内固定。B 组行后路减压,以骨化节段椎板为中心切除3 个节段全椎板,后路植骨融合,内固定。2 组患者病变节段、椎管狭窄率、性别、病程和术前日本骨科学会(Japanese Orthopaedic Association,JOA)评分[11]差异无统计学意义,2 组具有可比性(见表1)。
1.2 脊髓功能评价
采用JOA 评分17 分法对脊髓功能进行评价,对两组术前、术后1 周、3 个月、12 个月和24 个月的JOA 评分进行分析。
1.3 统计学分析
经检验各组患者JOA 评分、椎管狭窄率呈方差齐同(Levene 检验);对术前、术后1 周、3 个月、12 个月和24 个月的总体差异通过重复测量方差分析进行分析,P<0.05 表示差异有统计学意义。采用SPSS 13.0 统计软件进行处理。
2 结 果
A 组患者中有1 例硬膜囊骨化,行硬膜囊骨化物部分切除;3 例患者的骨化物与硬膜囊粘连严重,骨化物给予完整切除;其余6 例骨化物与硬膜囊有不同程度粘连,骨化物切除顺利。术中出血200~1 000 mL,平均450 mL;手术时间2.0~3.5 h,平均2.5 h。B 组所有患者相对及相邻共3 个全椎板切除后硬膜囊不同程度向后方膨出,硬膜囊张力不高,无明显弓弦效应;术中出血200~600 mL,平均400 mL;手术时间2.5~3.5 h,平均3 h。
术后所有患者(A 组1 例除外)减压前均给予甲基强的松龙500 mg;术后第1、2 天,每日1 次,静脉滴注,每次120 mg;术后第3、4 天,每日1 次,静脉滴注,每次80 mg;术后第5、6 天,每日1 次,静脉滴注,每次40 mg。术后均给予颈围保护3 个月。
2 组患者JOA 评分见表2。A 组、B 组在术后1周、3 个月与12 个月的JOA 评分差异无统计学意义(P >0.05)。所有患者JOA 评分均有不同程度的改善,较术前的差异有统计学意义(P<0.05)。2 组组内比较,术后3 个月JOA 评分改善明显,较术后1 周的差异有统计学意义(P<0.05)。术后12 个月和24 个月JOA 评分较术后3 个月无明显改善或下降,两者差异无统计学意义(P >0.05)。术后24 个月,B 组中有2例患者出现OPLL 加重,但神经症状体征无明显变化。2 组患者典型病例影像学资料见图1,2。
术后A 组出现脑脊液漏1 例,给予局部加压后治愈。术后脊髓功能下降1 例,术后给予甲基强的松龙冲击治疗,术后1 周后功能恢复至术前。B 组出现C5神经综合症1 例,未予特殊处理,术后3 个月症状恢复;出现创口脂肪液化1 例,给予创口引流、换药后术后2周创口愈合。术后3 个月,2 组所有患者颈部疼痛VAS 评分均在3 分以下。
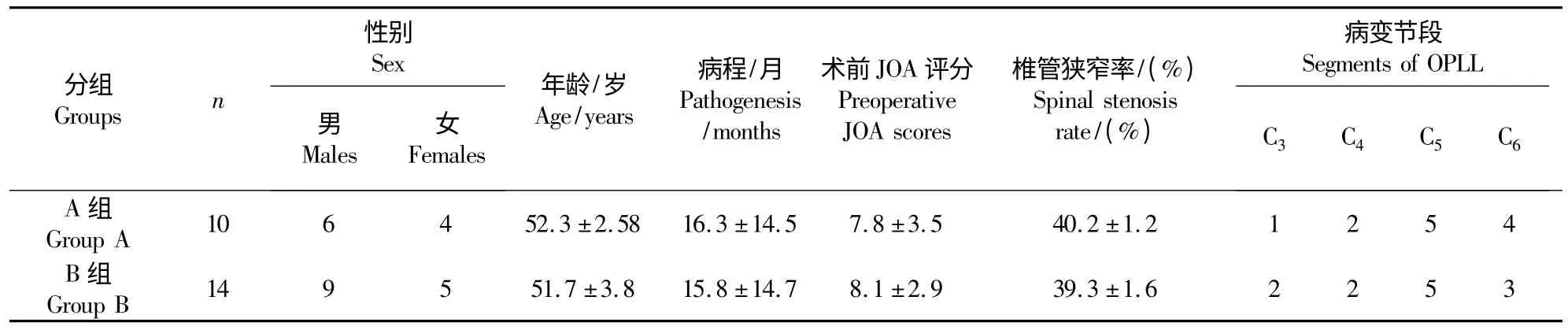
表1 2 组患者一般资料Tab.1 General data of patients in 2 groups

表2 2 组患者JOA 评分Tab.2 Preoperative JOA scores in 2 groups

图1 前路手术典型病例影像学资料(C4/C5 OPLL)Fig.1 Radiologic data of a typical patient with C4/C5 OPLL treated by anterior decompression
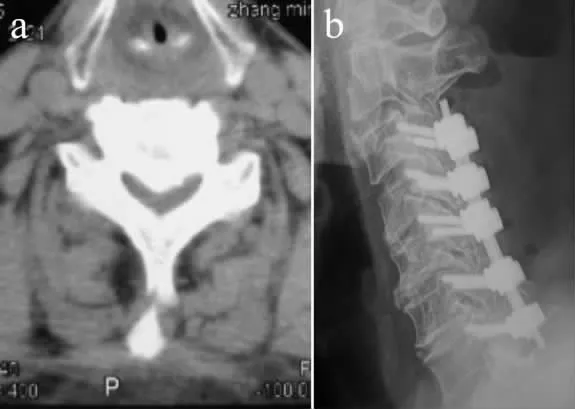
图2 后路手术典型病例影像学资料(C4/C5 OPLL 伴颈椎管狭窄)Fig.2 Radiologic data of a typical patient with C4/C5 OPLL and cervical canal stenosis treated by posterior decompression
3 讨 论
2 组手术后脊髓功能恢复JOA 评分无明显差异,表明本组患者术后2 年内,实施前路或后路手术对脊髓功能的恢复无明显差别。本组中,A 组的10 例患者的前路手术难度要大于B 组,A 组出现的并发症相对要重,其中1 例术后脊髓损伤加重,JOA 评分由术前的7 分降到4 分,给予甲基强的松龙冲击治疗,脱水等治疗后脊髓功能恢复良好,可能与术中切除硬膜囊粘连的骨化灶时干扰脊髓有关;另一例出现脑脊液漏,术后给予创口局部加压3 d,绝对卧床休息1 周后创口愈合。B 组仅有1 例出现C5神经根症状,给予功能锻炼3 个月后功能恢复满意。
对单节段颈椎OPLL 患者实施后路全椎板切除植骨融合内固定手术,与前路手术比较在术后近中期内有自身一定的优势。但是OPLL 毕竟是一种进行性发展的的疾病,后纵韧带骨化灶随着时间的推移会进一步加重,OPLL 病情发展与基因水平、局部血肿、生活环境、生活方式、高血糖和年龄等因素[11-14]有关。文献[15-16]报道颈后路术后OPLL 加重的比例较不一致,从21.8% 至73%不等,这与采取后路减压的OPLL 患者本身病情较重、多节段发病等因素有关[17-18]。颈后路减压术后不同节段后纵韧带骨化灶术后加重的概率也不一致,Hori 等[19]术后随访5 年的12 例颈后路减压术治疗后OPLL 加重的患者中:C2为42.1%、C3为13.3%、C4为11.9%、C5为4.1%、C6为5.5%和C7为6.6%。
本组研究的临床病例中,术后2 年,B 组1 例患者(C3节段)在复查时骨化灶由术前的4.3 mm 增厚到5.1 mm;1 例(C5节段)由术前4.5 mm 增厚到5.0 mm,但未出现脊髓症状、体征也无明显变化,因而继续采取随访观察,如果病情进一步发展,再次进行前路减压手术是难以避免的。术后2 年B 组其余12 例后纵韧带骨化灶厚度无明显增厚,是否会进一步加重还有待于所有患者还在继续随访观察。A 组所有例患者术后2年无1 例复发,因此前路手术对于中远期的疗效可能会更佳。颈后路术后骨化灶增厚并不意味着脊髓损伤进一步加重,Sakaura 等[20]随访5 年的37 例颈后路减压术治疗后OPLL 患者中,骨化灶增厚的达63.6%,但是无1 例出现脊髓功能恶化。本组2 例后纵韧带骨化灶增厚的患者亦未发生脊髓功能恶化。
OPLL 疾病比较复杂,手术方式的选择与手术者的经验和手术技术有关。如果对于一些特殊的颈椎OPLL,如术前CT 提示骨化的后纵韧带有“双层像”或硬膜囊腹侧“C”形征等表现,提示硬膜囊骨化的可能[21-23],即便椎管占有率<45%,前路手术风险也相对较大,后路椎板减压也不失为一种合理的选择。对于一些对前路后纵韧带骨化灶切除经验或者信心缺乏者,彻底后路全椎板减压植骨融合内固定术亦能给患者带来一定的治疗效果。
治疗单节段颈椎OPLL 患者,后路全椎板减压植骨融合内固定术的近中期脊髓功能恢复的疗效与前路手术无明显差异,手术风险相对较小。前路减压、骨化灶切除植骨内固定手术难度较大,并发症较严重。OPLL 的手术方式选择须根据病情和手术者自身的手术经验和技术来决定。
[1]Iwasaki M,Okuda S,Miyauchi A,et al.Surgical strategy for cervical myelopathy due to ossification of the posterior longitudinal ligament:Part 2:Advantages of anterior decompression and fusion over laminoplasty[J].Spine (Phila Pa 1976),2007,32(6):654-660.
[2]Chen Y,Chen D,Wang X,et al.Anterior corpectomy and fusion for severe ossification of posterior longitudinal ligament in the cervical spine[J].Int Orthop,2009,33(2):477-482.
[3]Iwasaki M,Okuda S,Miyauchi A,et al.Surgical strategy for cervical myelopathy due to ossification of the posterior longitudinal ligament:Part 1:Clinical results and limitations of laminoplasty[J].Spine(Phila Pa 1976),2007,32(6):647-653.
[4]Cardoso MJ,Koski TR,Ganju A,et al.Approach-related complications after decompression for cervical ossification of the posterior longitudinal ligament[J].Neurosurg Focus,2011,30(3):E12.
[5]Mazur M,Jost GF,Schmidt MH,et al.Management of cerebrospinal fluid leaks after anterior decompression for ossification of the posterior longitudinal ligament:a review of the literature[J].Neurosurg Focus,2011,30(3):E13.
[6]吴晨光.后路手术治疗颈椎后纵韧带骨化症的疗效分析[J].脊柱外科杂志,2010,8(5):269-273.
[7]倪斌.再谈颈椎后纵韧带骨化症手术入路选择[J].脊柱外科杂志,2009,7(5):319.
[8]Ogawa Y,Toyama Y,Chiba K,et al.Long-term results of expansive open-door laminoplasty for ossification of the posterior longitudinal ligament of the cervical spine[J].J Neurosurg Spine,2004,1(2):168-174.
[9]Iwasaki M,Kawaguchi Y,Kimura T,et al.Long-term results of expansive laminoplasty for ossification of the posterior longitudinal ligament of the cervical spine:more than 10 years follow up[J].J Neurosurg,2002,96(2 Suppl):180-189.
[10]贾连顺,袁文.颈椎外科学[M].人民卫生出版社,2009:722-723.
[11]Kudo H,Furukawa K,Yokoyama T,et al.Genetic differences in the osteogenic differentiation potency according to the classification of ossi-fication of the posterior longitudinal ligament of the cervical spine[J].Spine (Phila Pa 1976),2011,36(12):951-957.
[12]Koga H,Sakou T,Taketomi E,et al.Genetic mapping of ossification of the posterior longitudinal ligament of the spine[J].Am J Hum Genet,1998,62(6):1460-1467.
[13]Li H,Jiang LS,Dai LY.High glucose potentiates collagen synthesis and bone morphogenetic protein-2-induced early osteoblast gene expression in rat spinal ligament cells[J].Endocrinology,2010,151(1):63-74.
[14]Hori T,Kawaguchi Y,Kimura T.How does the ossification area of the posterior longitudinal ligament progress after cervical laminoplasty?[J].Spine (Phila Pa 1976),2006,31 (24):2807-2812.
[15]Sakai K,Okawa A,Takahashi M,et al.Five-year follow-up evaluation of surgical treatment for cervical myelopathy caused by ossification of the posterior longitudinal ligament:a prospective comparative study of anterior decompression and fusion with floating method versus laminoplasty[J].Spine (Phila Pa 1976),2012,37(5):367-376.
[16]Chen Y,Guo Y,Lu X,et al.Surgical strategy for multilevel severe ossification of posterior longitudinal ligament in the cervical spine[J].J Spinal Disord Tech,2011,24(1):24-30.
[17]Kawaguchi Y,Kanamori M,Ishihara H,et al.Progression of ossification of the posterior longitudinal ligament following en bloc cervical laminoplasty[J].J Bone Joint Surg Am,2001,83-A(12):1798-1802.
[18]Chiba K,Yamamoto I,Hirabayashi H,et al.Multicenter study investigating the postoperative progression of ossification of the posterior longitudinal ligament in the cervical spine:a new computer-assisted measurement[J].J Neurosurg Spine,2005,3(1):17-23.
[19]Hori T,Kawaguchi Y,Kimura T.How does the ossification area of the posterior longitudinal ligament thicken following cervical laminoplasty?[J].Spine (Phila Pa 1976),2007,32(19):E551-556.
[20]Sakaura H,Hosono N,Mukai Y,et al.Medium-term outcomes of C3-6 laminoplasty for cervical myelopathy:a prospective study with a minimum 5-year follow-up[J].Eur Spine J,2011,20(6):928-933.
[21]Hida K,Iwasaki Y,Koyanagi I,et al.Bone window computed tomography for detection of dural defect associated with cervical ossified posterior longitudinal ligament[J].Neurol Med Chir(Tokyo),1997,37(2):173-175.
[22]Epstein NE.Identification of ossification of the posterior longitudinal ligament extending through the dura on preoperative computed tomographic examinations of the cervical spine[J].Spine(Phila Pa 1976),2001,26(2):182-186.
[23]Epstein NE.Wound-peritoneal shunts:part of the complex management of anterior dural lacerations in patients with ossification of the posterior longitudinal ligament[J].Surg Neurol,2009,72(6):630-634