老年高血压病患者认知功能与脑室周围脑白质疏松程度的关系
2013-04-24拓西平
白 洁, 拓西平
老年高血压病患者认知功能与脑室周围脑白质疏松程度的关系
白 洁, 拓西平*
(第二军医大学附属长海医院老年病科, 上海 200433)
探讨老年高血压病患者认知功能与磁共振(MRI)显示脑室周围脑白质疏松(LA)程度的关系。以90名年龄在60岁以上的上海地区离休干部为研究对象,根据患者血压及认知功能的情况将其分为3组:正常血压无认知功能障碍组(A组)、高血压病无认知功能障碍组(B组)、高血压病合并认知功能障碍组(C组),每组30例受试者。根据如下因素进行3组患者分别配对:年龄段、性别、民族、居住地、受教育年限、是否伴有2型糖尿病。对入选患者进行认知功能量表测定及头颅MRI检查,检查后由两名有经验的医师独立在工作站进行MRI读片,对脑室周围LA程度进行评分,并分析该评分与受试者血压及认知功能障碍的关系。3组患者脑室旁LA评分比较,差异有统计学意义(2=-26.874,<0.001)。进一步进行两两比较,A组与B组(2=-10.506,=0.033)、B组与C组(2=-10.029,=0.040)、A组与C组(2=-25.112,<0.001)两组间LA评分差异均有统计学意义。LA评分在高血压病合并认知功能障碍的患者中明显增高。存在认知功能障碍的老年高血压病患者常有LA影像学表现,可考虑将LA评分作为老年高血压病患者认知功能障碍的早期临床诊断依据之一。
认知障碍; 高血压; 脑白质疏松症
我国高血压病的患病率高,尤其老年人中高血压病的患病率接近50%[1]。此类患者的血管内皮容易受损而导致管腔缩小甚至闭塞。因此,高血压病患者多存在脑部血流动力学的异常,加之高血压病患者脑血流调节功能曲线右移,更易发生灌注不足,继之发生的认知功能障碍在老年高血压病患者中的发生率也较高[2]。
脑白质疏松(leukoaraiosis,LA)的概念由Hachinsk于1987年提出[3],是指由多种不同病因引起的一组影像学表现的临床综合征。随着影像学技术的发展,磁共振(magnetic resonance imaging,MRI)被广泛应用,LA的诊断率逐步提高。有统计显示,LA在老年人中的患病率达49.7%,且患病率随年龄增长而逐渐增高[4]。脑白质的血流供应需由皮质血管经两次直角状分支才能到达,吻合支少,且一个分支支配一个柱状代谢单位,上述解剖特征使得脑白质容易受血流影响而发生缺血[5],因此我们推测老年高血压病认知功能水平与LA严重程度之间可能存在相关性。
1 对象与方法
1.1 研究对象
以90名上海地区离休干部为研究对象。伴高血压患者的纳入标准:(1)年龄≥60岁;(2)患者知情同意,并签署知情同意书;(3)入选患者应已明确诊断为高血压病。高血压病诊断标准依据为《2009年中国高血压防治指南》[6]:以非药物状态下2次或2次以上非同日多次重复血压测定所得的平均值为依据,收缩压≥140mmHg(1mmHg=0.133kPa)和(或)舒张压≥90mmHg诊断为高血压病。排除标准:(1)继发性高血压;(2)患有脑血管意外,脑出血或脑梗死;(3)半年内有严重创伤或做过重大手术;(4)恶性肿瘤,预期寿命<2年者;(5)引起中枢神经损伤的其他疾病史(如严重营养不良、严重感染、严重肝肾功能障碍、甲状腺疾病、血液系统疾病、帕金森病、颅脑外伤、一氧化碳中毒、酒精依赖及精神药物滥用、重型精神病等);(6)导致LA的其他疾病,如多发性硬化症,中枢神经系统脱髓鞘与变性疾病,炎性、中毒性、肿瘤性、免疫性疾病等。
1.2 分组
根据受试者的血压情况及认知功能将其分为3组:正常血压无认知功能障碍组(A组,64~91岁),高血压病无认知功能障碍组(B组,65~91岁),高血压病合并认知功能障碍组(C组,64~92岁),每组30人。三组1∶1配对条件:(1)年龄相差不超过5岁,三组间年龄比较差异无统计学意义;(2)男女分别配对;(3)受教育年限分为<1年,1~6年,>6年,配对同一受教育时间段;(4)均选取居住在干休所中的老年人;(5)均选取汉族的老年人;(6)按照是否患有糖尿病进行配对。
1.3 资料采集及测试过程
选择安静少干扰的房间进行测试,对符合条件的老年人逐个进行问卷调查。调查者均为经过专业培训的医务人员,可熟练使用测试工具进行调查。调查者在调查前对受试者进行健康体格检查,向受试者说明调查及测试的目的、意义和注意事项,签署知情同意书,待其情绪放松后采用交谈和观察方式进行资料采集及认知功能量表测试。
1.4 相关测试量表及评分标准
选择了三个目前国际公认的测试认知功能较好的量表的中文北京版[7]。简易认知功能量表(Mini-Mental State Examination,MMSE):MMSE根据受教育年限的区别有不同的分值,其<1年,1~6年,>6年的分界线分别为20,23,27分。蒙特利尔认知评估量表(Montreal Cognitive Assessment,MoCA):如受教育年限≤12年,则加1分,MoCA分界值<27分。日常生活能力量表(Activity of Daily Living,ADL),ADL分界值:总分量低于26分,为日常生活能力完全正常;大于26分为日常生活能力有不同程度的下降。认知功能障碍的诊断标准:有认知功能障碍的主诉或有知情人提供的临床显著的认知功能障碍,症状持续≥6个月,因认知功能障碍(MMSE、MoCA达到异常值诊断标准)改变明显干扰了被访者的职业和社交活动,社会适应能力受损(认知功能障碍所导致的ADL达到异常值诊断标准)。通过MMSE、MoCA量表对受试者时间定向力、地点定向力、即刻记忆、延迟回忆、物品命名、复述、语言理解、阅读、书写、视空间功能、执行功能、注意力和计算力等各方面的认知功能进行测定。通过ADL量表评定受试者的日常生活能力。
1.5 头颅MRI检查及LA程度的评定
1.5.1 头颅MRI扫描 采用3.0T HDXHDX GE MR扫描仪行颅脑常规MRI扫描,自回旋波序列轴位T1加权像(T1 weighted imaging,T1WI)平扫轴位:重复时间(TR)/回波时间(TE)=2100/24ms,窗宽726,窗位302,采集次数2次,矩阵384×192,视野240mm×240mm。快速自回旋波序列轴位T2加权像(T2 weighted imaging,T2WI):TR/TE=3100/110ms,窗宽790,窗位308,采集次数2次,矩阵320×256,视野240mm×240mm。扫描层厚均为5mm,层距为0.5mm,轴位以下眶耳线为基线,共20层;冠状位以垂直听眦线为基线,共12层。
1.5.2 MRI检查脑室周围LA评分 由两名有经验的放射学医师独立在工作站进行头颅MRI读片,对脑室周围LA进行评分,并记录各自所得结果。具体方法:参照Aharon-Ptretz等[8]提出的LA评估方法,LA测量使用轴位T2WI,定义为T2WI上脑室周围,边缘不规则,与脑室边缘不连的高信号影,T1WI上信号强度不低或略低,对侧脑室前角、后角,侧脑室周围及放射冠行分区评分。具体评分标准:(1)LA-0(0分):侧脑室前角、后角,侧脑室周围及放射冠均未见低密度区域;(2)LA-1(1分):侧脑室前角或后角可见低密度区;(3)LA-2(2分):侧脑室前角和后角均可见低密度区;(4)LA-3(3分):沿侧脑室周围可见连续的低密度区;(5)LA-4(4分):侧脑室周围、半卵圆区及放射冠可见低密度区。
1.6 统计学处理
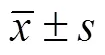
2 结 果
2.1 3组间量表得分比较
3组受试者MMSE得分、MMSE中的画钟测试(clock drawing test,CDT)得分、MoCA得分和ADL得分均不符合正态分布,故使用四分位数描述,采用非参数检验统计,3组间比较,MMSE、MoCA得分之间差异均有统计学意义(<0.05)。A组、B组得分优于C组。CDT、ADL得分之间差异无统计学意义(>0.05),各组得分及比较详见表1。
2.2 量表得分两两组间比较
在3组比较有差异的基础上进一步进行MMSE得分、MoCA得分两两组间比较,因数据均呈非正态分布,故仍采用非参数检验进行两两比较:A组与B组MMSE、MoCA得分间比较差异无统计学意义(>0.05);A组和B组得分结果均优于C组(<0.001;表2)。
2.3 3组间LA评分比较
A组与B组(2=-10.506,=0.033),B组与C组(2=-10.029,=0.040),A组与C组(2=-25.112,<0.001)LA评分差异均有统计学意义;A组LA程度最轻,C组LA程度最重(表3)。
3 讨 论
本研究对入选的老年高血压病患者进行了记忆类和非记忆类认知功能测定。在记忆类认知功能方面,主要测试了时间定向力、地点定向力、即刻记忆、延迟回忆、复述能力;在非记忆类认知功能方面,主要测试了物品命名、语言理解、阅读、书写、视空间功能、执行功能、注意力和计算力等各方面的认知功能。调查结果显示:高血压病合并认知功能障碍组与其他两组相比,存在认知功能下降,MMSE、MoCA量表总评分差异明显,但CDT与ADL等量表总评分均未见明显差异。分析该结果的可能原因:高血压病对大脑的认知功能存在一定影响,只是这种影响较为隐渐,损害程度相对较轻,对日常生活能力多未造成严重影响。高血压病对认知功能各个方面的损害并不平衡,比如与日常生活能力关系较密切的常识、思维流畅和言语交流能力等方面的认知功能保持相对完整,这是高血压对老年人认知功能造成影响易被忽视的又一个因素。高血压状态对脑组织的损害是一个缓慢的过程,伴随着内皮功能紊乱、氧化性应激、动脉粥样硬化等逐步进展的病理过程,最终可能导致脑出血、脑梗死及高血压脑病等脑组织损伤的发生,造成短暂性或永久性神经功能缺损。
LA可见于各年龄段神经系统疾病的患者[9],也可见于正常老年人。LA在MRI上表现为加权成像和液体衰减翻转恢复脉冲序列的高信号灶[10]。根据LA的发生部位可分为近皮质LA[11]、深部LA和脑室旁LA三类,本研究选择以脑室旁脑白质为研究对象,因为脑室旁脑白质为脑室外3~13mm的脑白质区域,血供来自离脑室动脉,该部位处于向脑室动脉和离脑室动脉交界区,易受血流动力学改变的影响[12],与动脉粥样硬化的相关性更密切。

表1 3组间认知功能及日常生活能力比较
Group A: normtension and normal cognitive function group; Group B: hypertension and normal cognitive function group; Group C: hypertension and cognitive function impairment group; MMSE: Mini-Mental State Examination; MoCA: Montreal Cognitive Assessment; CDT: clock drawing test; ADL: Activity of Daily Living; M: median; Q1: first quartile; Q3: third quartile

表2 两组间认知功能及日常生活能力比较
Group A: normtension and normal cognitive function group; Group B: hypertension and normal cognitive function group; Group C: hypertension and cognitive function impairment group; MMSE: Mini-Mental State Examination; MoCA: Montreal Cognitive Assessment
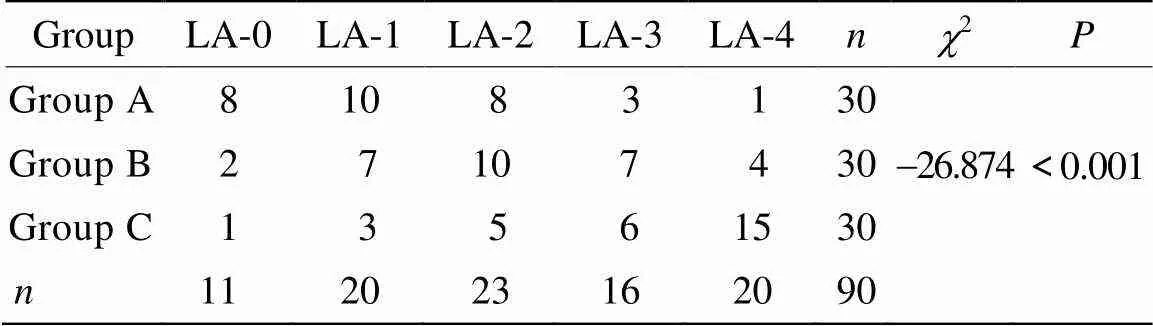
表3 各组LA分级结果比较
Group A: normtension and normal cognitive function group; Group B: hypertension and normal cognitive function group; Group C: hypertension and cognitive function impairment group; LA: leukoaraiosis
本研究结果发现,正常血压无认知功能障碍组、高血压病无认知功能障碍组、高血压病有认知功能障碍组三组比较,LA分级逐步加重,各组间比较差异均有统计学意义。分析可能原因:高血压病是LA的主要危险因素之一,目前研究发现LA与脑缺血性改变关系密切[13]。脑缺血性改变的病因主要包括灌注不足和小血管病变[14],小动脉硬化可致缺血性损伤,老年高血压病患者长期处于高血压状态可引起脑实质内动脉管壁结构改变[15],脑血管自动调节功能障碍而产生上述两种变化导致LA[16]。
本研究还发现三组受试者LA分级比较,高血压病伴认知障碍者LA程度最严重,高血压病无认知障碍者严重程度次之,正常血压无认知障碍者LA程度最轻。分析其可能原因:LA与长期高血压状态导致低灌注和脑血流紊乱,以及后期出现的慢性脑缺血有关[17]。这与国外相关研究结果一致,在65岁以上人群中,LA的患病率可达27%~60%[18];在阿尔茨海默病和血管性痴呆患者中,LA的患病率则高达90%以上[17]。其可能机制为:(1)高血压病可致颅内小动脉和深穿支动脉壁增厚和玻璃样变性,这种改变逐步发展可导致深部脑白质的血液循环障碍,引起缺血缺氧性脱髓鞘改变[19];(2)已有动物实验证实,高血压病能引起血管通透性及血脑屏障的改变而致轻度脑水肿,亚急性或慢性的脑水肿能导致脱髓鞘改变,这可能是因为血压影响脑白质中的长穿动脉,发生动脉玻璃样变硬化,反复出现短暂性脑血流量减少。老化大脑的LA可引起不同程度的认知功能障碍,不同部位的LA可能导致不同认知域功能下降,但同时又具有不确定性。
综上所述,本研究结果说明LA是老年高血压病合并认知功能障碍人群最常见的头颅MRI影像学表现之一,但本研究未能在横向研究的同时进行纵向研究,今后如能在现有研究的基础上进一步进行纵向调查或临床和病理对照研究等,则可为临床诊疗提供更多更为可靠的资料和数据。
[1] 沈璐华. 老年高血压的临床特点[J]. 中华老年多器官病杂志, 2011, 10(3): 193−195.
[2] Aronow WS, Fleg JL, Pepine CJ,. ACCF/AHA 2011 expert consensus document on hypertension in the elderly: a report of the American College of Cardiology Foundation Task Force on Clinical Expert Consensus Documents[J]. Circulation, 2011, 123(21): 2434−2506.
[3] Hachinsk VC, Potter P, Merskey H. Leuko-araiosis[J]. Arch Neurcl, 1987, 44(1): 21−23.
[4] Kalaria RN, Kermy RA, Ballard CG,. Towards defining the neuropathological substrates of vascular dementia[J]. J Neurol Sci, 2004, 226(1-2): 75−80.
[5] Cho KO, La HO, Cho YJ,. Minocycline attenuates white matter damage in a rat model of chronic cerebral hypopeffusion[J]. J Neurosci Res, 2006, 83(2): 285−291.
[6] 卫生部疾病预防控制局, 国家心血管病中心, 中国高血压联盟. 中国高血压防治指南(2009年基层版)[M]. 北京: 人民卫生出版社, 2009: 12.
[7] Zhang B, Zhang JG, Zhao H,Evaluation of apparent diffusion coefficient mappings in amnestic mild cognitive impairment using an image analysis software brain search[J]. Acta Radiol, 2011, 52(10): 1147−1154.
[8] Aharon-Peretz J, Cummings VL, Hill MA,Vascular dementia and dementia of the Alzheimer type[J]. Arch Neurol, 1998, 45(5): 719−724.
[9] Fernando MS, Simpson JE, Matthews F,. White matter lesions in an unselected cohort of the elderly: molecular pathology suggests origin from chronic hypoperfusion injury[J]. Stroke, 2006, 37(6): 1391−1398.
[10] 邱 蕾, 郑 璐, 彭丹涛, 等. 核磁共振成像技术在轻度认知障碍研究中的应用[J]. 中华老年医学杂志, 2010, 29(6): 523−526.
[11] Reed BR, Eberling JL, Mungas D,. Effects of white matter lesions and lacunes on cortical function[J]. Arch Neurol, 2004, 61(10): 1545−1550.
[12] Farkas E, Luiten PG, Bari F. Permanent, bilateral common carotid artery occlusion in the rat: a modal for chronic cerebral blood hypoperfusion-related neurodegenerative diseases[J]. Brain Res Rev, 2007, 54(1): 162−180.
[13] O’Sullivan M, Lythgoe DJ, Pereira AC,. Patterns of cerebral blood flow reduction in patients with ischemic leukoaralosis[J]. Neurology, 2002, 59(3): 321−326.
[14] Forette F, SeuxML, Staessen JA,. The prevention of dementia with antihypertensive treatment: new evidence from the Systolic Hypertension in Europe (Syst-Eur) study[J]. Arch Intern Med, 2002, 162(18): 2046−2052.
[15] Tzourio C, Dufouil C, Ducimetiere P,. Cognitive decline in individuals with high blood pressure: a longitudinal study in the elderly. EVA Study Group. Epidemiology of Vascular Aging[J]. Epidemiol Vasc Aging Neurol, 1999, 53(9): 1948−1952.
[16] Khachaturian AS, Zandi PP, Lyketsos CG,. Antihypertensive medication use and incident Alzheimer disease: the Cache County Study[J]. Arch Neurol, 2006, 63(5): 686−692.
[17] Cacabelos R, Fernández-Novoa L, Lombardi V,. Cerebrovascular risk factors in Alzheimer’s disease: brain hemodynamics and pharmacogenomic implications[J]. Neurol Res, 2003, 25(6): 567−580.
[18] Kivipelto M, Helkala EL, Hänninen T,. Midlife vascular risk factors and late-life mild cognitive impairment: A population-based study[J]. Neurology, 2011, 56(12): 1683−1689.
[19] De Leeuw FE, de Groot JC, Oudkerk M,. Hypertension and cerebral white matter lesion in a prospective cohort study[J]. Brain, 2002, 125(Pt 4): 765−772.
(编辑: 张青山)
Relationship of cognitive function with severity of periventricular leukoaraiosis in elderly patients with hypertension
BAI Jie, TUO Xi-Ping*
(Department of Geriatrics, Affiliated Changhai Hospital, Second Military Medical University, Shanghai 200433, China)
To investigate the relationship of cognitive function and the severity of periventricular leukoaraiosis (LA) by magnetic resonance imaging (MRI) in the elderly suffering from hypertension.A total of 90 veteran cadres (≥60 years old) living in Shanghai city were subjected in this study, and were equally divided into 3 groups: Group A (normotension and normal cognitive function), Group B (hypertension and normal cognitive function), and group C(hypertension and impaired cognitive function). All subjects in the 3 groups were matched one to one, according to the following factors: age, gender, nationality, place of residence, years of education, and with type2 diabetes or not. All subjects were assessed by the questionnaires of Mini-Mental State Examination (MMSE), Montreal Cognitive Assessment (MoCA) and Activity of Daily Living (ADL) for the prevalence rate of cognitive function impairment. Head MRI were operated in these patients, and 2 experienced physicians scored the periventricular white matter lesion in separated workstations independently. The correlation of the LA scores was analyzed with hypertension and cognitive function impairment.There were significant differences in the periventricular LA score among the 3 groups (=-26.874,<0.001). Pairwise comparison showed that significant differences were also found in the score between 2 of these groups, that is, between Group A and Group B (=-10.506,=0.033), Group B and Group C(=-10.029,=0.040), and Group A and Group C (=-25.112,<0.001). LA scores were increased significantly in the elderly with hypertension and cognitive impairment.The elderly patients with hypertension and cognitive impairment usually are manifested as LA in MRI. LA score might be considered as one of early diagnostic indications of hypertensive patients with cognitive dysfunction.
cognition disorders; hypertension; leukoaraiosis
R592; R741
A
10.3724/SP.J.1264.2013.00165
2013−05−08;
2013−06−14
拓西平 , E-mail: xptuo_01@126.com
