维持性血液透析患者营养不良、炎症、心血管疾病及MIA综合征的发生情况及其对预后的影响研究
2013-04-19杨松涛覃莲香孙克冰肖跃飞
杨松涛,覃莲香,孙克冰,肖跃飞
随着血液透析技术的不断进步,维持性血液透析(MHD)患者的生存质量有所提高,但是患者的长期生存率仍不高。近年来,营养不良、炎症和心血管疾病(CVD)三者之间的关系[1]逐渐被人们认识,研究表明,营养不良、炎症及动脉粥样硬化会影响患者的生存质量和预后[2]。本研究观察了MHD患者营养不良、炎症、心血管疾病和MIA综合征的发生情况,旨在探讨其对MHD患者预后的影响,为改善患者的预后提供依据。
1 资料与方法
1.1 一般资料选择2010年6—8月在我院透析中心进行维持性血液透析的终末期肾病(ESRD)患者67例为研究对象。病例入选条件:(1)规律透析至少3个月,病情稳定;(2)近期无感染、创伤、肿瘤或消化道疾病等导致营养不良的因素;(3)无自身免疫性疾病或活动性肝炎。
67例患者中男40例,女27例;平均年龄(61.3±15.4)岁;MHD时间3~257个月,中位透析时间为19个月;原发疾病分别为慢性肾小球肾炎21例(31.3%),糖尿病肾病16例(23.9%),高血压肾动脉硬化7例(10.4%),间质性肾炎6例(9.0%),梗阻性肾病2例(3.0%),原因不明15例(22.4%)。入选患者应用聚砜膜透析器,透析器膜面积1.3 m2,超滤系数5.5 ml·h-1·mm Hg-1,使用一次性透析器及血管通路和标准碳酸氢盐透析液,每周透析2~3次,每次4.0~4.5 h,血流量250~300 ml/min,透析液流量500 ml/min。患者尿素清除指数(KT/V)≥1.3,血红蛋白(106.2±17.9)g/L,平均动脉压(99.8±16.5)mm Hg(1 mm Hg=0.133 kPa),全段甲状旁腺激素(186.3±124.2)ng/L。
1.2研究方法
1.2.1MHD患者营养状况、炎症状态及心血管并发症的评估(1)营养状况评定:主要采用主观综合性营养评估(SGA评分)方法对每例患者的体质量变化、饮食变化、胃肠道症状、皮下脂肪和肌肉消耗程度5项内容进行评定。评估结果:A级为营养正常,B级为轻~中度营养不良,C级为重度营养不良[3]。(2)炎症状态:取空腹静脉血,用乳胶增强免疫透射比浊法测定高敏C反应蛋白(hs-CRP)水平,将hs-CRP≥8 mg/L(参考值<8 mg/L)定义为存在慢性炎症。(3)心血管疾病:根据既往疾病史,结合实验室检查(心电图、胸片、超声心动图、颅脑CT和MRI、冠状动脉造影、外周血管多普勒超声等)结果判断是否合并心力衰竭、冠心病、陈旧性脑梗死和外周血管硬化。(4)MIA综合征:患者同时存在营养不良、炎症和心血管疾病时认为其患有MIA综合征。
1.2.2随访入选患者的随访时间为24个月,记录患者的生存、转归情况和死亡原因。以患者肾移植或死亡作为观察终点,观察结束时仍存活者以观察结束时间为终点。

2 结果
2.1随访结果入选患者随访24个月,其中有16例(23.9%)患者死亡,2例(3.0%)进行肾移植,其余49例(73.1%)继续在本院行血液透析治疗。死亡原因:心血管疾病7例,感染性疾病4例,消化道出血1例,其他4例。
2.2MHD患者营养状况、炎症状态、心血管并发症发生率及对预后的影响
2.2.1营养不良发生率及对生存率的影响根据SGA评分将67例患者分为营养正常组和营养不良组。营养正常组34例(50.7%),营养不良组33例(49.3%),其中23例(34.3%)为轻~中度营养不良,10例(14.9%)为重度营养不良。营养正常组患者的生存率为88.2%,生存时间为(22.2±0.9)个月〔95%CI(20.4,24.0)〕;营养不良组生存率为63.6%,生存时间为(18.3±1.4)个月〔95%CI(15.6,21.0)〕,两组患者的生存率比较,差异有统计学意义(χ2=5.502,P=0.019,见图1)。
2.2.2炎症对生存率的影响根据hs-CRP是否升高,分为hs-CRP正常组和升高组。hs-CRP正常组45例(67.2%),hs-CRP值为(3.76±1.93) mg/L;hs-CRP升高组22例(32.8%),hs-CRP值为(12.24±4.53) mg/L,两组患者hs-CRP水平差异有统计学意义(t=6.641,P=0.000)。hs-CRP正常组生存率为83.7%,生存时间为(21.5±0.9)个月〔95%CI(19.7,23.3)〕;hs-CRP升高组生存率为59.1%,生存时间为(17.6±1.8)个月〔95%CI(14.2,21.1)〕,两组患者的生存率比较,差异有统计学意义(χ2=4.857,P=0.028,见图2)。
2.2.3心血管疾病对生存率的影响67例患者中无心血管疾病者37例(55.2%),合并心血管疾病者30例(44.8%)。无心血管疾病组生存率为94.6%,生存时间为(23.3±0.5)个月〔95%CI(22.3,24.3)〕;合并心血管疾病组生存率为53.3%,生存时间为(16.7±1.6)个月〔95%CI(13.5,19.6)〕,两组患者的生存率比较,差异有统计学意义(χ2=16.317,P=0.000,见图3)。
2.2.4MIA综合征对生存率的影响67例患者中12例同时存在营养不良、炎症和心血管并发症,即MIA综合征的发生率为17.9%。合并MIA综合征3个危险因素组(MIA综合征组)12例患者中死亡8例(66.7%),生存率仅为33.3%。而合并以上0~2个危险因素组(无MIA综合征组)55例患者中死亡8例(14.5%),生存率为85.5%,合并MIA综合征组患者生存率低于无MIA综合征组,差异有统计学意义(χ2=18.195,P=0.000,见图4)。
3 讨论
慢性肾脏病(CKD)近年来已成为公共健康问题,受多种因素影响,MHD患者的长期生存率仍不高,预期寿命明显低于健康人。国内报道的长期生存率参差不齐,5年生存率为10%~80%,2005年谢红浪等[4]报道的5年生存率为72.57%。本研究观察了2年,患者的生存率为76.1%,而且证实MIA综合征3个危险因素独立影响患者预后,3个危险因素叠加者预后更差。
据统计,MHD患者中蛋白质-能量营养不良的发生率国外为18%~70%[5],国内为60%~86%[6]。本组患者以SGA评分评估营养状况,营养不良的发生率为49.3%,其中14.9%的患者合并重度营养不良,营养正常组的生存率明显高于营养不良组。MHD患者营养不良发生的原因与蛋白质能量摄入不足、炎症状态等有关[7-8]。营养不良患者常发生感染及心、脑血管疾病等严重并发症,影响患者的生活质量、增加病死率[9-10],是影响预后的独立危险因素[11]。因此,需定期对透析患者的营养状况进行随访和监测。
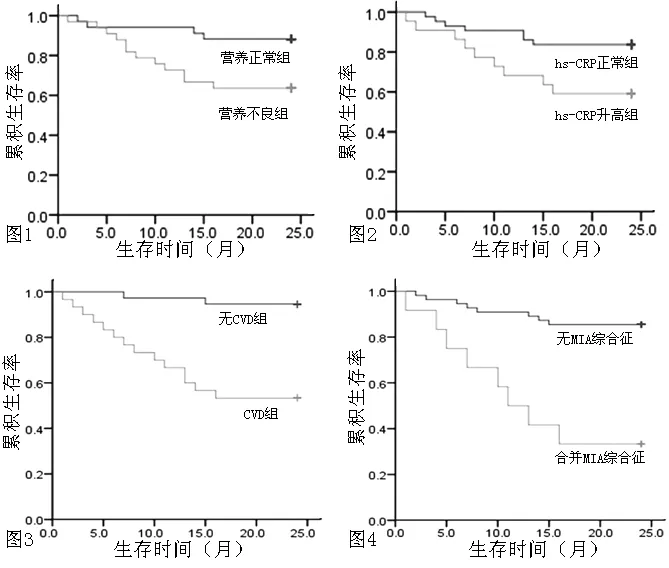
图1 营养正常组与营养不良组患者Kaplan-Meier生存曲线
Figure1Kaplan-Meier survival curve of patients with normal nutrition and malnutrition
图2hs-CRP正常组与升高组患者Kaplan-Meier生存曲线
Figure2Kaplan-Meier survival curve of patients with normal hs-CRP and high hs-CRP
图3合并心血管疾病与无心血管疾病患者Kaplan-Meier生存曲线
Figure3Kaplan-Meier survival curve of patients with and without CVD
图4合并MIA综合征与无MIA综合征患者Kaplan-Meier生存曲线
Figure4Kaplan-Meier survival curve of patients with and without MIA syndrome
微炎症状态也是MHD患者常见的并发症,其发生率为60%~70%[12-13]。hs-CRP是反映炎症的急性时相蛋白,本研究结果显示32.8%的MHD患者hs-CRP水平升高,且2年生存率明显低于hs-CRP正常者。微炎症状态可引起红细胞生成素抵抗、营养不良、心血管事件等[14-16],导致病死率增加,是ESRD患者全因死亡和心血管疾病死亡的独立危险因素[13]。引起患者微炎症反应状态的因素包括尿毒症毒素、透析膜致补体激活、血管通路感染和透析液细菌污染等。目前对透析中微炎症状态的干预尚缺乏循证医学证据,因此研究抑制炎症能否有效地阻断炎症-营养不良-动脉粥样硬化这一恶性循环,从而改善血液透析患者生存率就显得很有意义[17]。
Stenvinkel等[1]对109例透析前ESRD患者进行研究,发现44%的患者存在营养不良,72%存在颈动脉硬化斑块,32%有炎症表现,22%同时存在MIA的3种表现,提出ESRD患者存在MIA综合征,影响患者的生存质量和预后。本研究显示MHD患者中MIA综合征的发生率为17.9%,与国外报道相似,当患者合并MIA综合征的3个因素时,2年死亡风险明显升高。所以,这3个因素之间应该存在交互作用。炎症被许多学者认为是MIA综合征的中心环节。感染和其他各种原因导致的炎症,可通过多种致病机制导致营养不良的发生。炎症可能通过炎性因子作用于血管内皮细胞,使内皮细胞表达各种细胞黏附分子及趋化因子,促进粥样斑块的形成[18],无论在透析还是非透析人群,CRP水平皆为心血管疾病的独立危险因素[19]。此外,近年来研究发现骨保护素水平升高、肠道细菌过度繁殖综合征、抑郁状态等和透析患者炎症、营养不良及心血管事件相关,也是MIA综合征的重要危险因素[20-22]。
本研究存在一定局限性,由于入组患者中少数年龄较大、透析龄长,可能是影响生存率的重要因素。其次,本研究的观察时间仅24个月,尚比较短,还需长期随访。
总之,在MHD患者中,部分患者存在MIA综合征,并影响患者的预后。进一步探索MIA综合征的发病机制,采取相应手段进行干预,有利于提高MHD患者的生存质量。
1Stenvinkel P,Heimburger O,Paultre F,et al.Strong association between malnutrition,inflammation,and atherosclerosis in chronic renal failure[J].Kidney Int,1999,55(5):1899-1911.
2Akdag I,Yilmaz Y,Kahvecioglu S,et al.Clinical value of the malnutrition-inflammation- atherosclerosis syndrome for long-term prediction of cardiovascular mortality in patients with end-stage renal disease:a 5-year prospective study[J].Nephron Clin Pract,2008,108(2):c99-c105.
3Detsky A,John RM,Jeffrey PB.What is subjective global assessment of nutritional status?[J]. J Parenter Enteral Nutr,1987,11(1):8-13.
4谢红浪,季大玺,徐斌,等.1 254例维持性血液透析患者长期生存分析[J].肾脏病与透析肾移植杂志,2005,14(2):136-141.
5Kopple JD.K/DOQI National kidney foundation clinical practice guidelines for nutrition in chronic renal failure[J].Am J Kidney Dis,2001,37(1 Suppl 2):S66-S70.
6施咏梅,朱萍,黄旭峰,等.维持性血液透析病人的营养状况[J].肠外与肠内营养杂志,2003,10(1):15-17.
7陈燊,黄雯.不同血液透析方式对维持性血液透析患者营养状态的影响[J].中国全科医学,2011,14(9):3089.
8朱江,刘猛.维生素C预冲透析器对维持性血液透析患者微炎症状态的影响[J].中国全科医学,2011,14(11):3583.
9Lara BP,Pamela K,Kayser C,et al.Improvement in nutritional parameters after initiation of chronic hemodialysis[J].Am J Kidney Dis,2002,40(1):143-151.
10Amaral S,Hwang W,Fivush B,et al.Serum albumin level and risk for mortality and hospitalization in adolescents on hemodialysis[J].Clin J Am Soc Nephrol,2008,3(3):759-767.
11Allen KL,Miskulin D,Yan G,et al.Association of nutritional markers with physical and mental health status in prevent hemodialysis patients from the HEMO study[J].J Ren Nutr,2002,12(3):160-169.
11Yeun JY,Levine RA,Mantadilok V,et al.C-reactive protein predicts all-cause and cardiovascular mortality in hemodialysis patients[J].Am J Kidney Dis,2000,35(3):469-476.
12Stenvinkel P,Wanner C,Metzger T,et al.Inflammation and outcome in end-stage renal failure:does female gender constitute a survival advantage?[J]. Kidney Int,2002,62(5):1791-1798.
13Sitter T,Bergner A,Schiffl H.Dialysate related cytokine induction and response to recombinant human erythropoietin in haemodialysis patients[J].Nephrol Dial Transplant,2000,15(8):1207-1211.
14Kaysen GA.Association between inflammation and malnutrition as risk factors of cardiovascular disease[J].Blood Purif,2006,24(1):51-55.
15Mutsertl R,Grootendorst DC,Axelsson J,et al.Excess mortality due to interaction between protein-energy wasting,inflammation and cardiovascular disease in chronic dialysis patients[J].Nephrol Dial Transplant,2008,23(9):2957-2964.
16Mapes DL,Lopes AA,Satayathum S,et al.Health-related quality of life as a predictor of mortality and hospitalization:the Dialysis Outcomes and Practice Patterns Study (DOPPS)[J].Kidney Int,2003,64(1):339-349.
17Reape TJ,Groot PH.Chemokines and atherosclerosis[J].Atherosclerosis,1999,147(2):213- 225.
19Hashimoto H,Kitagawa K,Hougaku H,et al.C-reactive protein is an independent predictor of the rate of increase in early carotid atherosclerosis[J].Circulation,2001,104(1):63-67.
20Koo HM,Do HM,Kim EJ,et al.Elevated osteoprotegerin is associated with inflammation,malnutrition and new onset cardiovascular events in peritoneal dialysis patients[J].Atherosclerosis,2011,219(2):925-930.
21Aquilera A,Gonzalez -Espinoza L,Codoceo R,et al.Bowel bacterial overgrowth as another cause of malnutrition,inflammation,and atherosclerosis syndrome in peritoneal dialysis patients[J].Adv Perit Dial,2010,26:130-136.
22Simic Ogrizovic S,Jovanovic D,Dopsaj V,et al.Could depression be a new branch of MIA syndrome?[J].Clin Nephrol,2009,71(2):164-172.
