经腹联合经会阴超声检测子宫下段瘢痕对瘢痕子宫再次妊娠分娩方式选择的价值
2013-03-03张红梅孙玉革聂红艳张步蕊
张红梅,孙玉革,聂红艳,张步蕊
(河北省秦皇岛市妇幼保健院超声诊断科,河北秦皇岛 066000)
经腹联合经会阴超声检测子宫下段瘢痕对瘢痕子宫再次妊娠分娩方式选择的价值
张红梅,孙玉革,聂红艳,张步蕊
(河北省秦皇岛市妇幼保健院超声诊断科,河北秦皇岛 066000)
目的探讨经腹联合经会阴超声检测子宫下段瘢痕对瘢痕子宫再次妊娠分娩方式选择的临床价值。方法选择2010年1月—2012年1月有剖宫产史的孕妇225例,自妊娠35~42周连续检测子宫下段厚度及子宫下段瘢痕情况,先行经腹部超声检查,然后再行经会阴超声检查,并与分娩结局对照分析。结果单纯经腹超声与经腹联合经会阴超声检测子宫下段显示率分别为88.00%和100.00%,单纯经腹超声检测与经腹和经会阴联合检测剖宫产妊娠晚期子宫愈合良好符合率分别为80.39%和97.05%,单纯经腹超声检测与经腹和经会阴联合检测剖宫产妊娠晚期子宫瘢痕缺陷的符合率分别为76.92%和92.31%,其差异均有统计学意义(P<0.05)。Ⅰ级瘢痕阴道试产成功率82.65%。结论经腹和经会阴超声联合检查可评估原子宫瘢痕的安全性,提高子宫瘢痕愈合情况的诊断符合率,指导临床选择适当的分娩方式,保证母婴安全。
妊娠;瘢痕;超声检查
瘢痕子宫再次妊娠选择阴道分娩还是剖宫产,需要综合评价。超声检测原切口的厚度及瘢痕愈合状态是临床综合评价的一项重要指标。经腹超声检测原切口情况是常用的检查方法,但可出现假阴性或假阳性,笔者采用经腹超声与经会阴超声联合的方法检测原切口厚度,诊断原切口瘢痕愈合良好与缺陷,提高诊断的准确度,并对2种方法进行比较,旨在指导临床选择分娩方式,现将结果报告如下。
1 资料与方法
1.1 一般资料:选择2010年1月—2012年1月在我院住院的有剖宫产史的孕妇225例,满足该次妊娠继第1次为子宫下段横切口剖宫产后再孕180例,满足该次妊娠符合临床阴道分娩指征118例。年龄21~46岁,平均32.6岁。孕周≤37周9例,孕>37~40周191例,>40~42周25例。
1.2 方法:应用GE-730超声诊断仪,频率3.5MHz。检查前孕妇适度充盈膀胱,取仰卧位。超声检查由专人负责,在扫查中采用标准化扫描,先行经腹超声检查,取图像显示子宫前壁下段,对子宫下段纵切与横切面扫查,纵切面图显示子宫前壁下段,放大图像测量其厚度,测量3次,计算厚度平均值;无宫缩的情况下,观察子宫下段结构是否完整、连续,有无肌层缺损;宫底部加压时子宫下段是否有不对称的羊膜囊向母体膀胱方向彭出。腹部超声后排空膀胱,行会阴超声检查,对因胎头低及腹壁厚等因素子宫下段显示不清者或急诊时膀胱不充盈者也进行经会阴超声检查。孕妇取膀胱截石位,检查前于探头涂少量耦合剂,套保护膜,然后在保护膜外再涂耦合剂,将探头置于尿道外口及阴道之间,纵切和横切即可得到子宫下段清晰的图像,测量及观察子宫下段情况同腹部超声。正常子宫前壁下段的厚度在声像图上显示为三层结构,由内到外为回声稍强的绒毛膜蜕膜层,中间回声减低的为肌层,最外层回声为脏层腹膜反折。将单纯经腹与经腹联合经会阴超声检查结果与产后临床诊断比较。
1.3 超声诊断标准:按子宫原切口瘢痕厚度及瘢痕回声分为4级。Ⅰ级瘢痕,子宫前壁下段厚度≥3mm,子宫下段各层回声连续均匀。Ⅱ级瘢痕,子宫前壁下段厚度<3mm,其回声层次失去连续性,追踪扫描局部肌层缺损,加压时羊膜囊无隆起。Ⅲ级瘢痕,子宫前壁下段厚度<3mm,可见局部羊膜囊向子宫下段前壁隆起。Ⅳ级瘢痕,无宫缩或无宫内压增加情况下子宫下段局部菲薄,失去连续性,部分或全部肌层缺损或有液性暗区,两侧不对称,当宫内压增
加或胎动时,羊膜囊迅速向子宫下段缺损处膨出,提示子宫切口可能破裂。上述Ⅰ级瘢痕为子宫瘢痕愈合良好,Ⅱ、Ⅲ、Ⅳ级瘢痕为子宫瘢痕缺陷[1]。
1.4 剖宫产手术中切口愈合标准:子宫切口愈合良好为子宫切口处瘢痕与子宫肌层均匀一致,子宫瘢痕缺陷为子宫切口处较正常子宫肌层变薄或瘢痕坚硬或子宫下段切口处肌层缺损。
1.5 统计学方法:应用SPSS15.0统计软件进行数据分析,计数资料以百分率表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 单纯经腹超声与经腹联合经会阴超声检测子宫瘢痕显示率比较:225例孕妇单纯经腹部超声检测子宫下段显示清晰198例,显示不清晰27例,显示成功率88.00%。225例孕妇经腹部超声联合会阴超声检测子宫下段均可清晰显示,显示成功率100.00%。其差异有统计学意义(P<0.05)。
2.2 单纯经腹部超声与经腹联合经会阴超声检测切口愈合情况比较:单纯经腹超声检测与经腹联合经会阴检测剖宫产妊娠晚期子宫愈合良好符合率分别为80.39%(82/102)和97.05%(99/102);单纯经腹超声检测与经腹和经会阴联合检测剖宫产妊娠晚期子宫瘢痕缺陷的符合率分别为76.92%(30/39)和92.31%(36/39)。其差异有统计学意义(P<0.05)。
2.3 经腹联合经会阴超声联合检测子宫下段瘢痕愈合状态与分娩结局关系:本研究225例孕妇,剖宫产141例,阴道分娩84例。2种超声联合检测提示原切口Ⅰ级瘢痕状态180例,符合临床经阴道试产标准共118例,经阴道试产98例,试产成功81例,成功率82.65%;16例孕妇及家属担心子宫破裂拒绝继续试产及不能忍受宫缩痛而中途行剖宫产;1例在试产过程中胎心减慢,会阴超声发现子宫下段菲薄,急诊行剖宫产术,术中发现子宫下段菲薄仅见浆膜层;另20例患者拒绝经阴道分娩行剖宫产术。2种超声联合检测提示原切口Ⅱ级瘢痕状态36例,符合临床试产标准12例,超声测瘢痕厚度2.5~3.0mm,各层次回声连续性较好,10例患者要求阴道试产,3例试产成功,成功率30.00%;5例孕妇及家属担心子宫破裂拒绝继续试产及不能忍受宫缩痛而中途行剖宫产;1例试产过程中胎心减慢,会阴超声发现子宫下段菲薄,急诊行剖宫产术,术中发现子宫下段左侧角菲薄,肌层缺如仅见浆膜层;1例孕妇试产过程中突发剧烈腹痛而急诊手术,术中发现子宫下段不全破裂,术后母婴平安;其余26例行剖宫产术。2种超声联合检测提示原切口Ⅲ级瘢痕状态8例均于35~39周间行剖宫产手术。2种超声联合检测提示Ⅳ级瘢痕1例,孕35周,腹剧痛急诊入院,急诊手术,发现切口部分瘢痕裂开,术后母婴安全。孕妇子宫下段瘢痕为Ⅰ级瘢痕阴道分娩成功率大;Ⅱ级瘢痕阴道分娩成功小;Ⅲ、Ⅳ级子宫瘢痕孕妇均经剖宫产结束妊娠;其差异有统计学意义(P<0.05)。见表1。
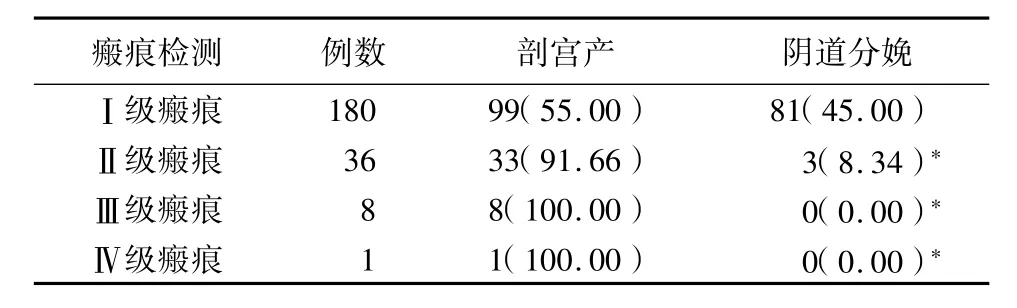
表1 经腹联合经会阴超声检测原子宫瘢痕与分娩结局关系(例数,%)
3 讨论
产前通过超声准确地检测子宫下段瘢痕厚度,并根据瘢痕处组织情况预测母体分娩风险,可对产科临床处理有指导意义[2-3]。经腹超声检查是目前诊断子宫瘢痕愈合情况的首选方法,其扫查范围较广泛,可以从整体上观察胎儿及子宫,尤其是子宫体部剖宫产切口瘢痕扫查更清晰。但是有些晚期妊娠孕妇腹壁厚,胎头位置低,很难全面扫清子宫下段的各层结构。常规的经腹部超声扫查必须要适度充盈膀胱才能显示子宫下段,孕妇膀胱充盈的多少也导致子宫下段厚度测量的不准确性,且等待膀胱充盈需要时间,不利于急诊检查,同时反复多次检查也增加超声医生的工作量。经会阴超声子宫下段位于声束近场,不需要膀胱充盈,子宫下段处于自然状态,没有胎儿遮挡,不受患者肥胖、下腹瘢痕等影响,可以清淅显示子宫下段,因此,经会阴超声可大大提高对子宫瘢痕情况的诊断。本研究中27例腹部超声子宫下段显示不清的孕妇经会阴超声均得以显示。但是,经会阴超声扫查范围局限,其探测深度只能达到靠近宫颈内口处的子宫下段,对子宫体上部的显示不够清晰,对于前次剖宫产为子宫体部切口、子宫下段纵切口等剖宫产孕妇探查的范围不如经腹超声。本研究中,2种超声联合检测子宫下段显示率100.00%。笔者认为腹部超声与会阴超声联合扫查弥补了单纯经腹部超声与单纯经会阴超声的不足,2种扫查优势互补,合理应用有助于剖宫产切口瘢痕
愈合情况的诊断,具有较高的临床应用价值。
妊娠33周后孕妇子宫下段基本形成,妊娠晚期子宫下段被逐渐拉长,厚度5~8mm。国外Rozenberg等[4]应用腹部超声测量孕36~38周子宫下段瘢痕厚度,结果发现子宫下段厚度<3.5mm子宫破裂率高,若测量值≥3.5mm子宫破裂率极低。Chaoman认为子宫瘢痕愈合良好的子宫下段厚度≥3mm[5]。本文参考上述资料结合本院实际情况,以腹部超声联合会阴超声检测的子宫下段瘢痕厚度3mm为临界值,≥3mm为Ⅰ级瘢痕,<3mm为Ⅱ级以下瘢痕。本文单纯腹部超声诊断瘢痕愈合良好符合率为80.39%,经腹联合经会阴超声诊断瘢痕愈合良好符合率提高到97.05%。单纯腹部超声诊断瘢痕缺陷符合率为76.92%,经腹联合经会阴超声诊断瘢痕缺陷符合率提高到92.31%。两者比较差异有统计学意义。瘢痕子宫孕妇选择剖宫产的理由多是惧怕子宫破裂。国内外文献报道,剖宫产术后阴道分娩成功率在60%~80%,前次剖宫产术式为子宫下段横切口子宫破裂几率为0.3%~2.2%[6]。经过超声诊断,瘢痕子宫的级别成为瘢痕子宫再次妊娠选择分娩方式的依据。Ⅰ级瘢痕子宫再次妊娠,符合瘢痕子宫阴道试产条件,可以进行阴道分娩;Ⅱ级瘢痕子宫,符合瘢痕子宫阴道试产条件,可以在超声诊断的严密监护下进行阴道试产,可以进行阴道助产,如果出现剖宫产指征,需要进行再次剖宫产;Ⅲ级瘢痕子宫,需要在妊娠38~39周期间进行再次剖宫产,避免瘢痕子宫在临产前或产程中突然破裂,给母婴带来生命危险[7]。本文参考上述资料结合本院实际情况,以腹部超声联合会阴超声检测的子宫下段瘢痕厚度3mm为临界值,综合瘢痕愈合状态得出Ⅰ级瘢痕瘢痕阴道分娩成功率高,成功率82.65%,Ⅱ级瘢痕阴道分娩,成功率低,成功率30.00%。本文Ⅰ级瘢痕状态中有1例孕妇在试产过程中胎心减慢,会阴超声发现子宫下段菲薄,急诊行剖宫产术,术中发现子宫下段菲薄仅见浆膜层,避免了子宫破裂的发生。Ⅱ级瘢痕中1例试产过程中胎心减慢,会阴超声发现子宫下段菲薄,急诊行剖宫产术,术中发现子宫下段左侧角肌层缺如仅见浆膜层;1例孕妇试产过程中突发剧烈腹痛而急诊手术,术中发现子宫下段不全破裂。因此,对子宫下段瘢痕厚度<3mm的孕妇尤其是有宫缩时应给予高度重视,适时行剖宫产术以减少子宫破裂的发生[8]。2种超声联合扫查虽然诊断准确率高,但仍有一定漏诊率,产时还应重视临床症状与体征,特殊情况应根据临床综合评估,以防子宫破裂的发生,保证母婴安全。笔者认为瘢痕子宫孕妇再次妊娠后,妊娠晚期如果前次剖宫产指征已不复存在,又没有出现新的剖宫产指征时,腹部超声及会阴超声联合诊断子宫下段原剖宫产横切口为Ⅰ级瘢痕状态的,鼓励患者及家属增加阴道分娩的信心,产时密切监护临床症状及体征,是可以阴道试产的。
本研究结果显示,经腹超联合会阴超声检测原剖宫产切口瘢痕情况作为评估子宫切口安全性的一种方法,具有简单、可重复、诊断准确率高的优点,有助于临床选择适当的分娩方式,保证了母婴安全,值得临床推广。
[1] 吕述彦,盛文伟,张旭,等.瘢痕子宫再次妊娠原子宫切口安全性分析[J].中国妇幼保健,2010,25(20):2804-2806.
[2] 陈廉,张潇潇.瘢痕子宫妊娠分娩时机及分娩方式选择[J].中国实用妇科与产科杂志,2010,26(8):594-596.
[3] 翟书梅,徐梅菊,李烨.彩色多普勒超声对瘢痕子宫妊娠的探讨[J].河北医科大学学报,2011,32(1):99-101.
[4] ROZENBERG P,GOFFINET F,PHILIPPE HJ,et al.Ultrasonographic measurement of lower uterine segment to assess the risk of defects of scarred uterus[J].Lancet,1996,347(8997):281-284.
[5] CHAOMAN K.The value of serial ultrasounds in themanagerment of reurrentuterine scar rupture[J].Br JObster Gynecol,1994,101(6):549-550.
[6] GROSSETTIE,VARDON D,CREVEUIL C,et al.Rupture of the scarred uterus[J].Acta Obstet Gynecol Scand,2007,86(5):572-578.
[7] 孙静,谭晶,韩志安.剖宫产术后妊娠妇女子宫瘢痕状态与阴道分娩[J].中外医学研究,2009,7(6):56-57.
[8] 杨敏怡.彩色超声检测妊娠晚期子宫下段瘢痕厚度对再次剖宫产的临床意义[J].医学影像学杂志,2011,21(3):474-475.
(本文编辑:赵丽洁)
R714.2
B
1007-3205(2013)01-0088-03
2012-07-31;
2012-11-09
河北省科技支撑计划项目(112761101)
张红梅(1971-),女,满族,河北青龙人,河北省秦皇岛市妇幼保健院副主任医师,医学学士,从事妇产科超声诊断研究。
10.3969/j.issn.1007-3205.2013.01.037
