视盘水肿都是视盘炎吗
2013-03-02王文吉
王文吉
·专题述评·
视盘水肿都是视盘炎吗
王文吉
本文根据作者在临床上观察到的一些误诊为视盘炎或前部缺血性视神经病变的病例,如感染性视神经炎、葡萄膜炎(Vogt-小柳-原田综合征)、压迫性视神经病变及特发性颅内压增高症等,结合文献加以讨论分析,以拓宽初学者的眼界,更好地掌握视神经病变的诊疗方法。(中国眼耳鼻喉科杂志,2013,13:208-210)
临床工作中,当遇到患者出现一眼或双眼视力减退,眼底检查显示视盘充血、水肿,且发生于中青年的,往往诊断为视盘炎,见于中老年的,则诊断为前部缺血性视神经病变(anteriorischemicopticneuropathy,AION),并按此进行治疗,有时却未能收到预期效果。的确,视神经炎(opticneuritis,ON)或AION是最常见的视神经疾病,但是许多其他疾病也可表现为视神经充血、水肿,病因却完全不同,往往需要通过详细的病史询问、仔细的眼部检查、适当的实验室及影像学检查才能区别出来。本文就临床工作中遇到的一些被误诊为ON或AION的病例,来举例说明ON的鉴别诊断(不包括所有ON的鉴别诊断),供同道参考。
临床医师诊断疾病,必先了解该病的全面状况,包括好发年龄、性别,主要症状、体征,辅助检查及自然病程等。如患者情况基本或大多数符合该疾病特点,即可诊断。但如发现与该病的典型表现有较大出入时,须考虑其他疾病并作鉴别诊断。对ON(一般指脱髓病变)来说[1],典型表现是好发于年轻女性,单眼发病,起病急;视力下降伴有球后疼痛或眼球转动痛。视力常在病后1周降到最低。检查发现视力明显下降,少数甚至可无光感。有传入性瞳孔障碍(双眼患者可无)。眼前节无炎症,前段玻璃体无细胞。主要表现在眼底视盘,视盘充血,边界模糊,盘周可有极少量条状出血,视网膜正常。有色觉障碍。视野以中心或旁中心暗点多见,其他如水平缺损、弧形暗点、向心缩小等均可见到。眼眶磁共振成像(magneticresonance imaging,MRI)加造影剂检查,可见到视神经增粗,并有增强,提示视神经炎性改变。为了解患者今后是否会转化为多发性硬化,初检时应进行头颅MRI检查。有研究[2]显示侧脑室旁脑白质中,有圆或椭圆形脱髓鞘病变灶相对无病灶的,以后发生多发性硬化概率明显增加。ON的病程,不论治疗与否,病后2周开始视力逐渐好转,1个月后常恢复到病前或略降低[3]。不论视力恢复多少,1~2个月后视盘必定会出现萎缩,萎缩仅限颞侧或囊括全部。这是ON的典型发病方式及病程。下面列举几个被误诊为视盘炎的其他视神经病变病例,并探讨误诊原因及鉴别要点。
1 误诊为视盘炎
病例1,男性,46岁。主诉右眼视力下降月余,诊断为右眼ON。静脉及口服激素治疗无效,视力继续下降,来我院检查。右眼视力0.1,不能矫正。前房无炎症,瞳孔3mm。前段玻璃体有炎症细胞,因而眼底模糊。仍可见视盘充血,边界模糊;部分视网膜动脉外有鞘。做荧光素眼底血管造影(fluoresceinfundus angiography,FFA)检查,后期视盘渗漏,白鞘处的动脉管壁染色。本例为中年男性,起病月余,视力仍持续下降,也不见视盘萎缩。前段玻璃体有炎性细胞说明伴葡萄膜炎症。眼底检查除视盘充血、水肿外,视网膜动脉外白鞘提示视网膜动脉有炎性改变,并经FFA证实。以上都与视盘炎的特征不符,应作进一步检查排除其他病因。血清梅毒试验阳性,确诊为梅毒性视网膜脉络膜炎伴ON,进而行抗梅毒治疗。经青霉素治疗后视力迅速提高,玻璃体炎症消失,视盘水肿消退,留下视盘萎缩。
Vogt-小柳-原田综合征(Vogt-Koyanagi-Harada syndrome,VKH综合征)发病早期可有发热、头痛、耳鸣、脑膜刺激症状。此时如作腰椎穿刺,脑脊液蛋白增加并见淋巴细胞,内科或神经科易诊断为病毒性脑炎。眼科医师在未放大瞳孔的情况下检查眼底,见双眼视盘均有充血、水肿,也可能会附和内科医师,认为双眼视盘炎可能与病毒性脑炎有关,给予抗病毒治疗。数天后患者述说视力严重下降,此时放瞳检查,发现除视盘充血、水肿外,眼底后极发现渗出性视网膜脱离,这才考虑VKH综合征。对具有VKH综合征前驱期症状如发热、头痛、耳鸣的患者,眼底检查发现双眼视盘充血、水肿,应扩大瞳孔检查后极部视网膜有无渗出脱离,上下血管弓内,多个盾形视网膜脱离是其典型表现。FFA显示,早期眼底后极部色素上皮水平有大量点状荧光渗漏,后期渗漏扩大并进入视网膜下,这是其造影特征。对一时不宜扩大瞳孔的病例,可做B超,了解脉络膜有无增厚。VKH综合征为弥漫性肉芽肿性葡萄膜炎症,急性期脉络膜基质由于大量的炎性细胞浸润,厚度可达正常的数倍,易被B超检测出。此外,相干光断层扫描(opticalcoherencetomography,OCT)的改变亦具诊断性[4-5],OCT显示黄斑视网膜脱离及视网膜下的高反射(纤维素性渗出)都有助于诊断。
2 误诊为AION
中老年人发生的单眼视力减退并伴视盘水肿,首先都会考虑AION;但也不尽然。
AION多见于50岁以上老年人,但也有40多岁发病的。其特点是单眼发病,不伴疼痛;起病更急,患者往往述说前晚入睡前视力仍完好如常,晨起却发现失明。检查视力明显下降,常在0.4以下。少数视力表现正常的,视野总有缺损。有传入性瞳孔障碍及色觉障碍。前房与玻璃体无炎症。视盘充血边界模糊,呈节段性或累及全视盘,也有视盘表现贫血即水肿呈灰白色;视盘表面毛细血管扩张,伴盘上及盘周火焰状出血,出血比视盘炎多见,有时并见棉毛斑。严重病例可能出现黄斑水肿或渗出。除视盘与黄斑病变外,视网膜可能见到动脉血管硬化。视野典型表现为下方水平缺损,弓形暗点、中心暗点、向心缩小等也能见到。本病的病程与视盘炎不全相同。急剧下降的视功能障碍,可能就固定在此水平,或继续下降数天,几周后停止。大约40%病例视力会在6个月内回升,但罕有达到正常的。视野的恢复更是少见。与视盘炎相同,1~2个月后,视盘出现萎缩[6-7]。下面举一被误诊为AION的病例。
病例2,女性,49岁。主诉左眼视力下降月余。视力0.2,不能矫正。无传入性瞳孔障碍。眼底视盘充血,边界模糊,视盘上方有一圆形白色浸润病灶;黄斑见星芒状黄白色硬性渗出。FFA显示视盘后期渗漏,颞下支静脉部分管壁显壁染并渗漏。视野鼻下缺损。诊断为AION,经激素治疗效果不显著。追问病史,患者病前曾被猫爪伤左手,继有发热并伴左腋下淋巴结肿大。再结合眼底视盘上方有一白色视网膜浸润病灶及FFA见视网膜颞下支部分静脉管壁有壁染并渗漏,符合猫爪病的诊断,给予阿奇霉素口服。治疗后,视盘水肿减退,黄斑硬性渗出减少。视力无明显改善可能与黄斑残留硬性渗出有关。这一病例的视盘充血、水肿合并黄斑星芒状硬性渗出,更符合视神经视网膜炎的表现。视神经视网膜炎多数与感染有关,如结核、梅毒等,但最常见的还是猫爪病。严重的AION虽也可伴黄斑水肿及渗出[8],不过视盘上方的白色浸润及视网膜血管的炎症更符合猫爪病的眼底表现[9],即使我们的实验室条件还不能检测血清Bartonellahenselae抗体。
3 与其他长期存在视盘水肿疾病间的鉴别诊断
无论是视盘炎或是AION,病后1~2个月不可避免地都会出现视盘萎缩。那么,当遇到长期存在(超过3个月)的视盘水肿时,还能诊断视盘炎或AION吗?答案是否定的。在此,我们也举2个病例。
病例3,女性,56岁。右眼慢性进行性视力下降一年余,在外院数次就诊均按视盘炎给予全身皮质激素治疗无果,视力持续下降。检查:右眼视力0.1不能矫正,眼球轻微突出,眼球运动不受限。有传入性瞳孔障碍。眼底视盘高度水肿隆起,伴盘周出血,视盘上未见睫状体视网膜短路血管,视网膜静脉扩张,周边视网膜无出血。单眼慢性进行性视力减退,视盘高度水肿并伴轻度眼球突出,视神经浸润性或压迫性病变不能除外。做眼眶CT,见眶后部视神经明显增粗。结合患者性别、年龄与病程,考虑视神经脑膜瘤[10]可能性大。
病例4,女性,46岁。2006年左眼出现飞蚊症,当地眼科检查,双眼视力1.5,双视盘水肿,左眼较重。诊断为双视盘炎,予静脉激素、青霉素治疗1个月。1年后因出现怕光,视力如旧,再次入院以静脉激素治疗月余,继以口服。2009年因视物发暗,视力右眼1.2,左眼1.0。仍诊断为双侧视盘炎,用甲钴胺口服,复方樟柳碱等治疗无效;其间,曾行头颅CT及MRI检查,未见异常。2011年来我院。双眼球不突出,运动无障碍。右眼瞳孔3mm,有对光反应;左眼瞳孔4 mm,对光反应微弱。右眼视盘边界模糊,略隆起;左眼视盘边界模糊,趋萎缩。阅读以往病历,考虑为特发性颅内压增高症,转神经科作腰穿。颅压>400mmH2O,脑脊液生化正常,未见细胞。特发性颅内压增高症诊断成立。患者先后2次作腰椎腹腔引流手术,1次脑室腹腔引流,颅压降至正常。2012年再次检查:右眼视盘鼻侧残留轻度水肿,左眼视盘水肿后萎缩(图1)。1年后复查:双眼视力HM,双侧视盘明显萎缩。患者虽仍坚持治疗,视力恐难提高。
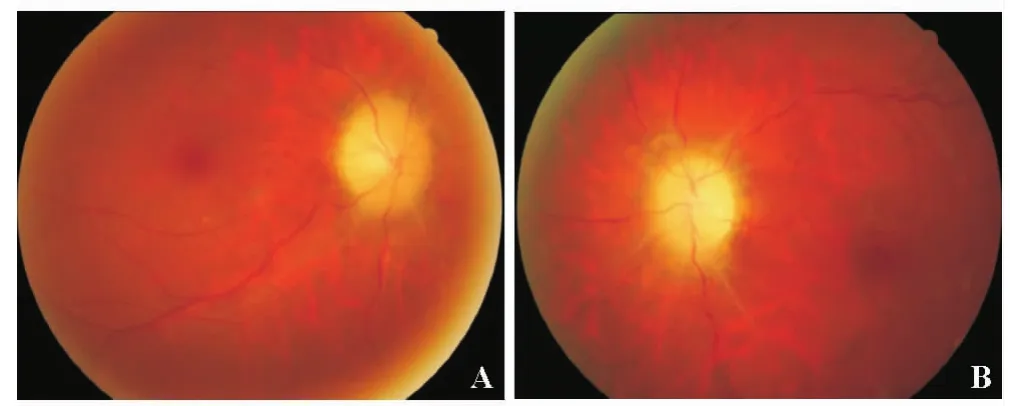
图1. 眼底照片 A为右眼;B为左眼
特发性颅内压增高症或称假脑瘤,误诊为视盘炎而反复使用激素治疗,最后导致双目失明的病例,本例绝非首例。原因是我们对视盘炎与视盘水肿的鉴别认识不足。对双侧视盘充血、水肿,早期视力正常,视野仅有生理暗点扩大的,首先应考虑颅内高压引起的视盘水肿而非视盘炎,应做头颅MRI、CT检查或请神经科会诊,排除颅内占位病变。当影像学检查为阴性时,颅内占位或其他病变被排除后,第2步须考虑特发性颅内压增高症,转由神经科作腰椎穿刺,测量脑脊液压力并做生物化学检查。按修改的Dandy标准[11],有头痛及双侧视盘水肿;影像检查未显示颅内占位或其他结构改变;侧卧位脑脊液压力>250mmH2O;脑脊液检查生物化学及细胞无异常的,诊断为特发性颅内压增高症。对具有高危因素的患者,如生育期肥胖女性应嘱减肥;有药物史者,如服用四环素、维生素A等,应嘱停药。药物治疗方面,碳酸酐酶抑制剂如Diamox(1~3g/d口服)是目前最常用药物。药物治疗无效,经定期随访视野,发现视野呈进行性缩小、视力下降或头痛症状不减时,应考虑手术。原则是如患者以头痛为主要症状,可考虑腰脊髓腹腔短路[12]或脑室腹腔短路手术[13],将过多的脑脊液引流入腹腔。严重视盘水肿长期不退,视功能进行性减退,而头痛并不突出时,视神经鞘膜开窗术可解除视盘水肿,阻止视功能继续下降[14]。长期高颅压所致的视盘水肿不能得到及时诊断并正确处理,最后将导致双眼视盘萎缩与功能的全部丧失。本病一度也被称为良性颅内压增高症,但从它能使双目完全失明的严重后果看,此绝非良性病变,应引起眼科及神经科医师的重视。
本文未对所有视盘水肿病因进行鉴别,只对临床工作中造成误诊的病例做了一些分析,希望能从中吸取经验教训,拓宽视野,提高对视神经病变的诊治水平。
文后语我在“文革”前曾做过一段时间的临床神经眼科研究生,师从我院郭秉宽教授及华山医院神经内科主任张沅昌教授。学习期间,总结过儿童视神经炎的特点及鞍区肿瘤的鉴别诊断。惜好景不长,“文革”的到来,一切都遭中断,我的神经眼科研究生生涯也就这样有名无实地结束了。不过,在短暂的神经科学习期间,张沅昌教授对疾病定位、定性的精辟分析仍让我深记不忘,也一直贯穿在自己以后的医疗实践中。
[1]OpticNeuritisStudyGroup.Theclinicalprofileofacuteopticneuritis.ExperienceoftheOpticNeuritisTreatmentTrial[J].Arch Ophthalmol,1991,109(12):1673-1678.
[2]BeckRW,ArringtonJ,MurtaghFR,etal.Brainmagneticreasonance imageinacuteopticneuritis.ExperienceoftheOpticNeuritisStudy Group[J].Archneurol,1993,50(8):841-846.
[3]ReckRW,ClearyPA,AdersonMMJr,etal.Arandomizedcontrolled trialofcorticosteroidsinthetreatmentofacuteopticneuritis.The OpticNeuritisStudyGroup[J].NEnglJMed,1992,326(9):581-588.
[4]王文吉,周旻.Vogt-小柳-原田综合征[J].中国眼耳鼻喉科杂志,2013,13(2):88-90,95.
[5]薛康,NancyHuynh,常青,等急性Vogt-小柳-原田综合征黄斑相干光断层扫描观察[J].中国眼耳鼻喉科杂志,2013,13(2):109-113.
[6]IschemicOpticNeuropathyDecompressionTrialStudyGroup.Characteristicsofpatientswithnonarteriticanteriorischemicoptic neuropathyeligiblefortheIschemicOpticNeuropathyDecompression Trial[J].ArchOphthalmol,1996,114(11):1360-1374.
[7]TheIschemicOpticNeuropathyDecompressionTrialResearchGroup.Opticnervedecompressionsurgeryfornonarteriticischemicoptic neuropathy(NAION)isnoteffectiveandmaybeharmful[J].JAMA,1995,273(8):625-632.
[8]GolnikKC,MarottoME,FanousMM,etal.Ophthalmicmanifestations ofRochalimaeaspecies[J].AmJOphthalmol,1994,118(2):145-151.
[9]HedgesTR3rd,VuongLN,Gonzalez-GarciaAO,etal.Subretinal fluidfromanteriorischemicopticneuropathydemonstratedbyoptic coherencetomography[J].Archophthalmol,2008,126(6):812-815.
[10]SibonyPA,KraussHR,KennerdellIS,etal.Opticnervesheath meningioma.Clinicalmanifestations[J].Ophthalmology,1984,91(11):1313-1326.
[11]FriedmanDI,JacobsonDM.Diagnosticcriteriaforidiopathic intracranialhypertension[J].Neurology,2002,59(10):1492-1495.
[12]EggenbergerER,MillerNR,VitaleS.Lumboperitonealshuntfor thetreatmentofpseudotumorcerebri[J].Neurology,1996,46(6):1250-1530.
[13]McGirtMJ,WoodworthG,ThomasG,etal.Cerebrospinalfluidshunt placementforpseudotumorcerebri-associatedintractableheadache:predictorsoftreatmentresponseandananalysisoflong-term outcomes[J].JNeurosurg,2004,101(4):627-632.
[14]BantaJT,FarrisBK.Pseudotumorcerebriandopticnervesheath decompression[J].Ophthalmology,2000,107(10):1907-1912.
2013-06-11)
(本文编辑 诸静英)
复旦大学附属眼耳鼻喉科医院眼科 上海 200031
王文吉(Email:wangwenji@gmail.com)
