2004~2010年鲍曼不动杆菌医院感染及耐药性变化
2012-11-22张亚彬兰小鹏
张亚彬 兰小鹏
南京军区福州总医院检验科,福建福州 350025
2004~2010年鲍曼不动杆菌医院感染及耐药性变化
张亚彬 兰小鹏*
南京军区福州总医院检验科,福建福州 350025
目的 研究2004~2010年鲍曼不动杆菌医院感染的分布特点及耐药性变化趋势。 方法 收集2004~2010年我院住院患者标本中分离的鲍曼不动杆菌及其耐药率资料。采用最小抑菌浓度(MIC)法,比较鲍曼不动杆菌对常见14种抗生素的耐药性,分析7年来鲍曼不动杆菌的耐药性变化趋势。结果7年间共分离到鲍曼不动杆菌1 518株,数量和所占总分离菌数的比例均呈逐年递增趋势。标本类型主要以呼吸道标本为主,其中,痰、肺泡灌洗液、咽拭子分别占分离标本的前三位。鲍曼不动杆菌对目前临床上大部分抗生素有较高耐药率,且呈现逐年上升趋势。结论 临床医生需要重视微生物培养,及时参考细菌药敏结果合理用药,同时医务人员需关注手部清洁和消毒,避免耐药菌株的产生和播散。
鲍曼不动杆菌;医院感染;耐药性;多重耐药菌
鲍曼不动杆菌是一种革兰阴性杆菌,为条件致病菌,可引起院内感染,如败血症、菌血症、肺炎、脓毒血症、心内膜炎、脑膜炎,泌尿系感染等[1]。长期住院、接触重症监护病房、术后机械通气、滥用抗菌药物、近期手术、创伤性手术以及潜在的严重疾病都是引起多重抗药性鲍曼不动杆菌定植并引起感染的危险因素[2]。由于鲍曼不动杆菌的耐药性已经有了实质性发展,针对其感染的治疗已变得越来越困难[3]。在过去的10年里,多重耐药的鲍曼不动杆菌引起的院内感染已有报道[4]。因此,只有做到实时掌握鲍曼不动杆菌的耐药性变化趋势,才能对于预防该菌引起的感染和指导临床医师合理用药产生积极的效果。现总结分析本院2004~2010年鲍曼不动杆菌感染及耐药资料如下:
1 材料与方法
1.1 菌株来源
2004年1 月~2010年12月本院住院患者临床送检标本(重复株剔除)。
1.2 方法
菌株分离按《全国临床检验操作规程》(第3版)进行,用
美国徳灵公司全自动微生物鉴定药敏分析仪Microsan WalkAway S40进行菌种鉴定及药敏试验。
1.3 质控
标准菌株大肠埃希菌ATCC 25922,铜绿假单胞菌ATCC 27853,购自卫生部临检中心。
1.4 数据收集及统计
采用徳灵公司全自动微生物鉴定仪Microscan WalkAway S40仪器软件LabPro V3.01进行数据收集。使用WHO推荐WHONET软件进行数据统计。
2 结果
2.1 2004~2010年我院鲍曼不动杆菌检出率
7年间我院共检出鲍曼不动杆菌1 518株,其中,2004年检出82株,2005年检出92株,2006年检出108株,2007年检出160株,2008年检出320株,2009年检出352株,2010年检出404株。鲍曼不动杆菌检出菌株数量和所占当年分离细菌总株数比例均呈明显上升趋势,详见表1。
2.2 2004~2010年我院鲍曼不动杆菌主要分布情况
鲍曼不动杆菌主要从痰、肺泡灌洗液、咽拭子等呼吸道标本中分离,2004~2010年痰标本所占总标本比例从42.7%上升到63.1%,可见鲍曼不动杆菌主要以呼吸系统感染为主。见表2。2.3 2004~2010年我院鲍曼不动杆菌耐药率情况
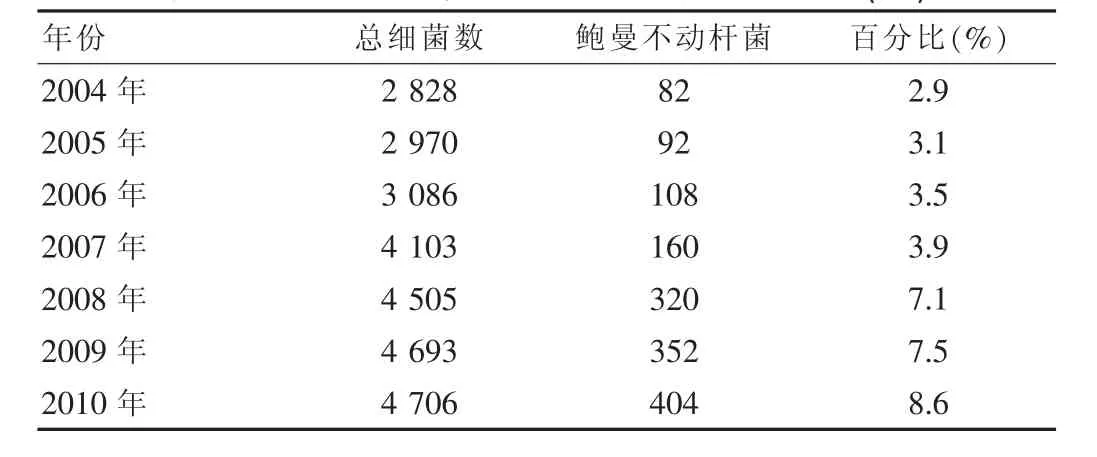
表1 2004~2010年我院鲍曼不动杆菌检出情况(株)
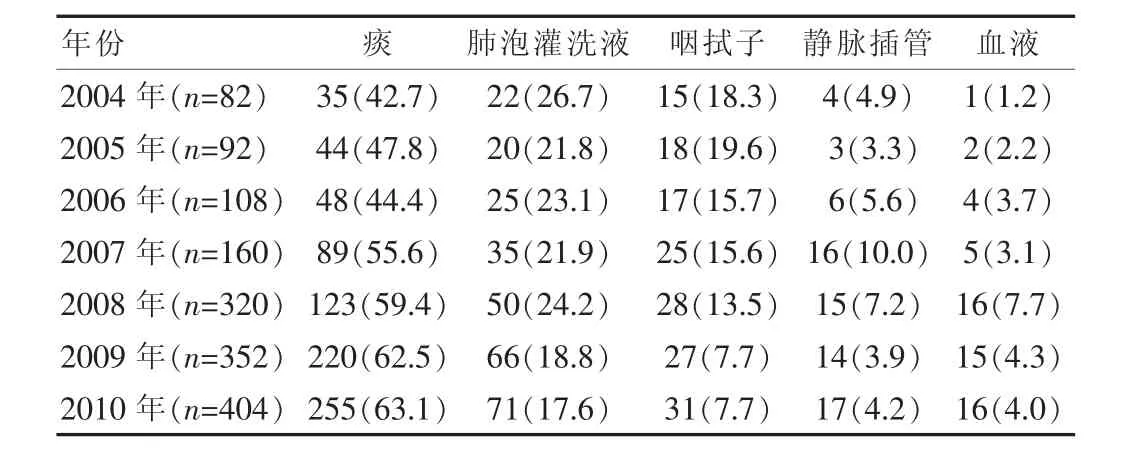
表2 2004~2010年我院鲍曼不动杆菌主要分布情况[n(%)]
本院近7年检出的鲍曼不动杆菌总体耐药率较高,2010年其对所有抗生素耐药率均已超过50%。除个别年份外,其对大多数抗生素耐药率呈上升趋势。所有抗菌药物中亚胺培南的耐药率最低,与大多数文献报道相似,但耐药率上升趋势较为明显,由2004年的6.6%上升至2010年的55.7%,需要引起高度重视。青霉素类抗菌药物普遍耐药率高,也呈逐年上升趋势。头孢曲松、头孢他啶,头孢噻肟的2010年耐药率分别为83.1%、80.2%、84.5%,可以看出头孢类抗菌药物耐药率全部都已超过80%,已不能作为临床上治疗该菌的经验用药。头孢哌酮/舒巴坦的耐药率虽然也在增加,但到2010年,也仅高于亚胺培南,为56.4%。阿米卡星和左氧氟沙星的耐药率分别为75.9%和71.4%,比头孢类耐药率低,且上升的速度也较慢。见表3。
3 讨论
不动杆菌属目前正在成为院内感染或爆发交叉感染的一个主要原因,尤其容易出现在ICU病房,因为ICU病房抗菌药物使用最频繁,而患者的易感性也相对最强,而不动杆菌属中从人类感染标本中分离到最多的就是鲍曼不动杆菌[5]。近年来,鲍曼不动杆菌引起的院内感染率一直持续增加[6],而该菌的多重耐药株引起的院内感染已经爆发了多起[7]。因此,动态监测鲍曼不动杆菌的感染分布和耐药性变化已成为控制院内感染的最重要环节之一。
本科室经过2004~2010年连续7年监测,结果显示,鲍曼不动杆菌占致病菌总数的比率逐年上升,从2004年的2.9%上升至2010年8.6%。这可能与目前临床上大量使用第三、四代头孢菌素和碳青霉烯类抗生素有关。
在本室分离的鲍曼不动杆菌标本类型中,呼吸道标本占了绝大部分,各年份均超过80%。该数据表明,鲍曼不动杆菌主要引起呼吸道感染,可能与致病菌移植引起内源性感染和从外界植入引起外源性感染因素有关。有报道显示,在院内感染中,由鲍曼不动杆菌引起的通气功能障碍肺炎是非常严重的[8]。因此,有效合理地治疗和预防呼吸道感染,是降低鲍曼不动杆菌所致的医院感染发生率的可行途径。
目前已知的鲍曼不动杆菌耐药机制有产广谱β内酰胺酶、氨基糖苷类酶、外膜通透性改变和青霉素结合蛋白位点的改变。质粒、转座子及染色体的改变均可导致耐药的发生[5]。从本研究数据可以看出,鲍曼不动杆菌对临床常用抗菌药物的耐药率呈现出逐年上升趋势,对第三、四代头孢菌素类抗菌药物耐药率高达80%以上,尤其以亚胺培南的耐药率上升最为明显,至2010年已达55.7%,而且分离到耐亚胺培南的鲍曼不动杆菌通常都是多重耐药的,这点与报道一致[9]。尽管泛耐菌引起多重耐药菌株的报道例数持续增加,但目前仍没有新研发的药物可以治疗鲍曼不动杆菌这类多重耐药革兰阴性杆菌引起的感染[10-11]。由于治疗鲍曼不动杆菌所致感染可供选择的抗生素不多,在面临多重耐药鲍曼不动杆菌感染时,临床医生应严格参考患者体外药敏试验结果选择抗菌药物,防止其耐药率快速上升而造成严重后果。
综上所述,鲍曼不动杆菌的医院感染率和耐药率不断上升,感染部位以呼吸道为主,近年来出现了数量众多的多重耐药及泛耐药的菌株。因此,要求临床检验师需对鲍曼不动杆菌进行规范、连续的耐药监测,掌握病原菌的流行病学及抗生素耐药特征,才能为临床医师用药提供可靠有效的指导。临床医生则需要重视病原学监测,做到及时送检培养,同时规范抗菌药物使用,尽可能避免使用侵入性操作,还要保证各种导管、医疗器械等消毒、灭菌的质量;要加强手部的清洁和消毒工作,才能有效地避免耐药菌株的产生与播散。感染控制措施,例如环境监测、接触预防、来源追踪、环境控制等都是有效防止微生物传播的途径[12]。另需注意的是,在多重耐药鲍曼不动杆菌感染暴发后,应尽量避免使用碳青霉烯类药物,可以使用多粘菌素作为替代治疗[13]。
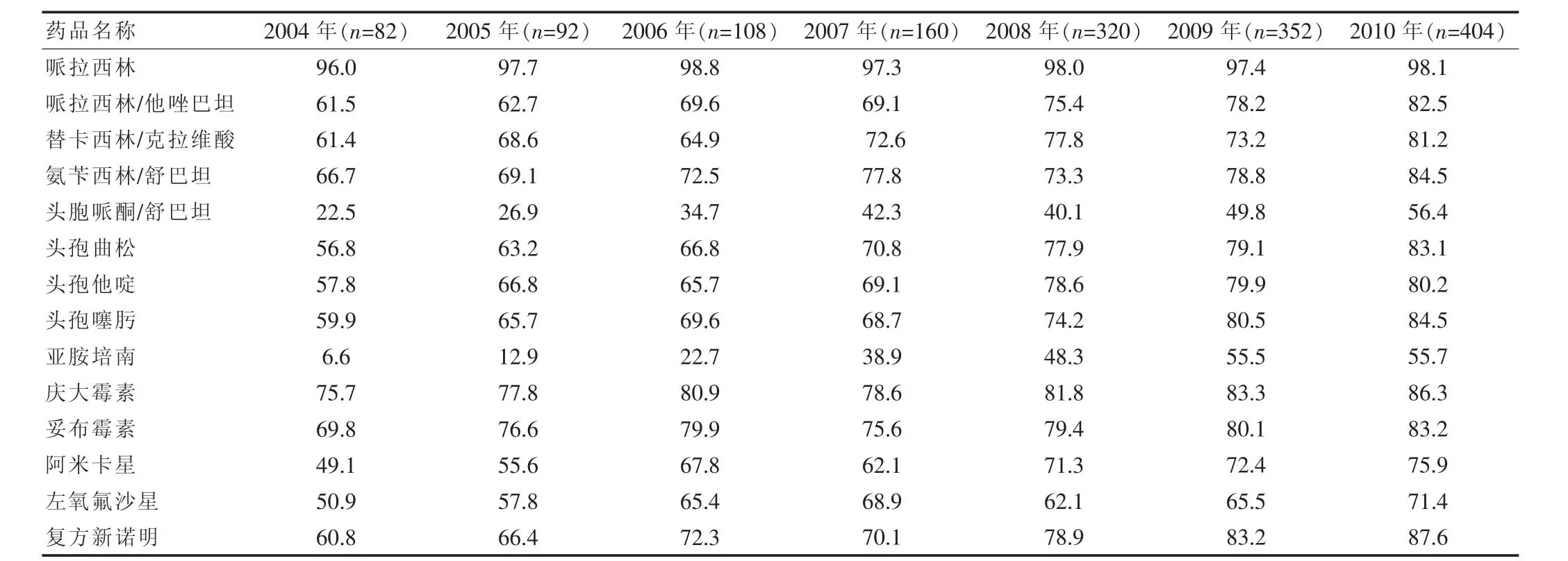
表3 2004~2010年我院鲍曼不动杆菌耐药率情况(%)
[1]Peleg AY,Seifert H,Paterson DL.Acinetobacter baumannii:emergence of a successful pathogen[J].Clin Microbiol Rev 2008,21:538-582.
[2]Fournier PE,Richet H.The epidemiology and control of Acinetobacter baumannii in health care facilities[J].Clin Infect Dis,2006,42:692-699.
[3]Urban C,Maurer-Segal,Rahal JJ.Considerations in control and transmission of nosocomial infections due to multi-drug resistant?Acinetobacter baumannii[J].Clin Infect Dis,2003,36:1268-1274.
[4]Hsueh PR,Liu YC,Yang D,et al.Multicenter surveillance of antimicrobial resistance of major bacterial pathogens in intensive care units in 2000 in Taiwan[J].Microb Drug Resist,2001,7:373-382.
[5]Bergogne-BerezinE,TownerKJ.Acinetobacterspp.asnosocomialpathogens:microbiological,clinical,and epidemiological features[J].Clin Microbiol Rev,1996,9:148-165.
[6]Bergogne-Berezin E,Joly-Guillou ML,Vieu JF.Epidemiology of nosocomial infections due to Acinetobacter calcoaceticus [J].J Hosp Infect,1987,10:105-113.
[7]Hartstein A,Rashad IA,Liebler LJM, et al.Multiple intensive care unit outbreak of Acinetobacter calcoaceticus subspecies anitratus respiratory infection and colonization associated with contaminated,reusable ventilator circuits and resuscitationbags[J].Am J Med,1988,85:624-631.
[8]Wood GC,Hanes SD,Croce MA,et al.Comparison of ampicillin-sulbactam and imipenem-cilastatin for thetreatment of Acinetobacter ventilator associatedpneumonia[J].ClinicalInfectiousDiseases,2002,34:1425-1430.
[9]Urban C,Go E,Mariano N,et al.Effect of sulbactam on infections caused by imipenem-resistant Acinetobacter calcoaceticus biotype anitratus[J].J Infect Dis,1993,167:448–451.
[10]Boucher HW,Talbot GH,Bradley JS,et al.Bad bugs,no drugs:no ESKAPE!An update from the Infectious Diseases Society of America[J].Clin Infect Dis,2009,48:1-12.
[11]王云凤,刘奕.我院鲍曼不动杆菌的耐药情况分析及对策[J].临床误诊误治,2012,25(2):46-48.
[12]Fournier PE,Richet H.The Epidemiology and Control of Acinetobacter baumannii in Health Care Facilities[J].Clin Infect Dis,2006,42:692-699.
[13]Kollef MH.Optimizing antibiotic therapy in the intensive care unit setting[J].Critical Care August,2001,5 (4):189-195.
Nosocomial infection and drug resistance changes of acinetobacter baumannii from 2004 to 2010
ZHANG Yabin LAN Xiaopeng*
Department of Clinical Laboratory,Fuzhou General Hospital of Nanjing Military Region,Fujian Province,Fuzhou 350025,China
ObjectiveTo study the distribution characteristics of nosocomial infection and drug resistance changes of acinetobacter baumannii from 2004 to 2010.MethodsData of acinetobacter baumannii separated from specimens of inpatients in our hospital from 2004 to 2010 and its drug resistance rate were selected.The drug resistance of acinetobacter baumannii to 14 kinds of common antibiotics was compared by the minimum inhibitory concentration (MIC)method and the change trend of drug resistance of acinetobacter baumannii in the recent 7 years was analyzed.ResultsA total of 1 518 strains of acinetobacter baumannii were separated during 7 years and the number and proportion showed an increasing trend.The main types of specimens were respiratory specimens,of which sputum,bronchoalveolar lavage fluid and throat swab accounted for the top three of all specimens.Acinetobacter baumannii was highly resistant to most of the existing clinical antibiotics and it showed a gradually increasing trend.ConclusionClinical doctors should emphasize microbiological culture and use drugs rationally based on antimicrobial susceptibility results.At the same time,medical staffs should pay attention to the cleaning and disinfection of hands,in order to avoid the production and spread of drug resistant strains.
Acinetobacter baumannii;Nosocomial infection;Drug resistance;Multiple resistant bacteria
R378
A
1673-7210(2012)08(c)-0097-03
*审校者
2012-03-23 本文编辑:程 铭)
