青少年颈椎长节段严重后凸畸形手术方案的个体化选择
2012-09-17王华东郭继东商卫林吴闻文侯树勋
黄 伟 王华东 郭继东 商卫林 吴闻文 侯树勋
解放军总医院第一附属医院骨二科,北京 100048
据有关调查资料显示,青少年由于伏案学习不正确姿势的占总人数的70%~80%,青少年脊柱侧弯症发病率为1.0%~1.7%[1]。种种不良的姿势都容易使颈椎长时间处于屈曲位或某些特定体位,使颈部过分前伸和前屈,不仅使颈椎间盘内的压力增高,而且也使颈部肌肉长期处于非协调受力状态,颈后部肌肉和韧带易受牵拉劳损,椎体前缘相互磨损、增生,再加上扭转、侧屈过度,更进一步导致损伤,加速了颈椎的退变过程而发生颈椎病[2]。颈椎后凸指正常颈椎前凸的任何程度的反转,颈椎后部肌肉不能对抗后凸畸形的发展,脊椎在椎管内的位置由中央移向前方,在后凸的顶部受牵拉而出现压迫,发生脊髓病和四肢瘫[3-4]。笔者根据青少年颈椎长节段严重后凸畸形不同的临床特征,对我院2002年2月~2011年2月收治入院的青少年颈椎长节段严重后凸畸形患者18例采用不同的治疗方案,现将结果报道如下:
1 资料与方法
1.1 一般资料
选取我院2002年2月~2011年2月收治入院的青少年颈椎长节段严重后凸畸形患者18例,其中,男10例,女8例;年龄12~25岁,平均16.3岁。 病因:颈椎后路全椎板切除术后3例,神经纤维瘤病4例,病因不明11例。18例均有颈部疼痛不适,其中5例合并不完全性瘫痪,按Frankel分级,C级2例,D级3例。
1.2 手术入路选择原则
1.2.1 前入路的选择标准 颈椎后凸矫正率在患者最大颅骨牵引时>50%;少于4个后凸累及的椎体;无C1~2 旋转半脱位或C2椎体向前半脱位。
1.2.2 后入路的选择标准 颈椎后凸矫正率在患者最大颅骨牵引时>50%;超过4个后凸累及的椎体或合并C1~2 旋转半脱位或C2向前半脱位;严重发育不良或营养不良的椎体。
1.2.3 前后联合入路的选择标准 颈椎后凸矫正率在患者最大颅骨牵引时<50%;病程>2年,小关节已成板块融合;超过4个后凸累及的椎体或合并C1~2 旋转半脱位或C2 向前半脱位;严重发育不良或营养不良的椎体;合并脊髓压迫症状行前后路减压固定融合。
1.3 固定及融合范围
常规固定融合范围应为C3~6。如合并有C2椎体向前不稳或脱位就应该将C2同时固定融合;如合并有C1~2 旋转半脱位,应将C1、C2同时固定融合;严重营养或发育不良的椎体,行枕颈融合或颈胸融合;如果术前发现C6~7椎间盘向前突出的不稳现象,应融合到C7。
1.4 手术操作方法
1.4.1 前路手术 确定并暴露固定融合的椎体,咬除椎间盘前方增生的骨赘并取出,刮除终板软骨。切除后凸的椎间盘部分并植入椎体间撑开器于2个相邻椎体之间,逐节最大程度地撑开椎间隙,并行高度测量,将钛网或自体髂骨块逐个嵌入椎间隙。然后植入适合长度的颈椎钛板固定。注意防止损伤食管及喉返神经。
1.4.2 后路手术 常规暴露颈椎的关节突和椎板,如需行枕颈融合则向上暴露出枕骨。在需融合节段植入侧块螺钉或椎弓根螺钉,安装稍预弯的连接棒,调整患者颈后仰,然后锁固钉棒连接,行植骨融合。骨质量好且椎板完整的患者可以行椎板下钢丝加Luque棒固定。
1.4.3 前后路联合手术 根据患者具体情况选择前路或者后路手术,术前应明确判断后凸改善的阻碍因素是来自前方还是后方。如影像学检查显示后方小关节有明显的骨性连接则需先从后方松解骨性连接以增加矫正度;然后改变体位为仰卧位,行骨赘切除、椎间盘刮除及椎体间撑开融合或固定。如有脊髓压迫症状则应加行椎体次全切除减压,然后再改为俯卧位形后路固定融合。
1.5 临床功能评价
根据临床表现及影像学作出评估。优:上、下肢运动功能正常或接近正常,自我感觉良好,无痛苦,排便功能正常,可参加轻体力劳动并生活自理。良:四肢运动功能明显改善,自我感觉较好,易疲劳,有时肢体无力,生活能自理。可:运动功能仍有限制,手指无力,下肢常无力,易跌倒,仅能借助手杖行走,生活尚可自理,有时需他人帮助。差:步态不稳,双手握物无力,不能做精细动作,常需卧床。
2 结果
18例均获随访,随访3个月~6年,平均2.5年。 发生3 节段病变的一植骨块塌陷1例,致颈椎平直。后路固定物断裂2例(后方入路1例,发生于术后5年,考虑为疲劳性断裂;前后方联合人路1例,发生在残留后凸顶点处的一侧连接棒断裂,考虑为应力集中所致)。1例C级不全瘫痪者和2例D级不全瘫痪者均恢复至E级正常神经功能。1例植骨愈合界面融合欠佳,11例患者均骨性融合。并发症:术后声音嘶哑3例,吞咽困难1例,其中2例为3~4 节段病变的患者,但术后1周左右均自行缓解。临床功能示:优9例,良7例,可2例,优良率为88.89%。
18例患者中采用针对性的手术入路。其中前方入路3例,后方入路3例,后方入路联合前方入路11例,一期前-后-前入路1例。前方入路3例,手术时间3~4 h,出血量为200~250 mL;后方入路 3 例,手术时间 3~4 h,出血量为 350~400 mL;前后方联合入路11例,手术时间平均为6 h(5.0~7.5 h),出血量为 400~550 mL。 一期前-后-前入路 1例,手术时间平均为 4 h(3.5~5.5 h),出血量为 370~460 mL。 后凸角度由术前的平均73°矫正至术后平均15°。最大纠正角度为81°(术前 99°,术后 18°),最小矫正角度为 32°(术前 78°,术后46°)。固定融合节段为4~7 节,平均5.5 节。颈椎MRI检查表现高信号的18例患者中,术后MRI信号变为正常,没有发现颈椎后凸畸形和颈椎不稳(图1~3)。
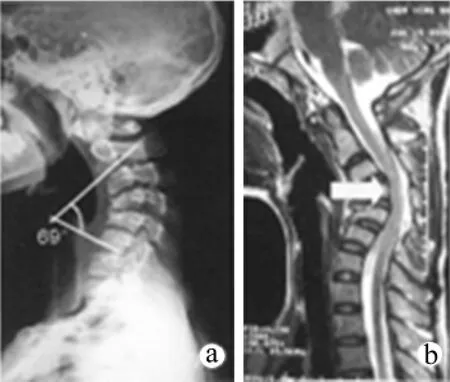
图1 术前颈椎侧位X线片和MRI图像
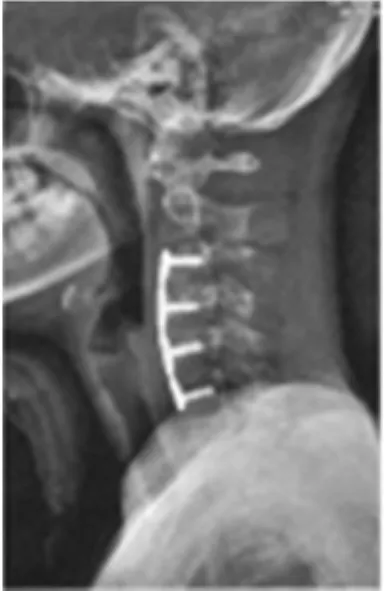
图2 矫形术后颈椎侧位X线片
3 讨论
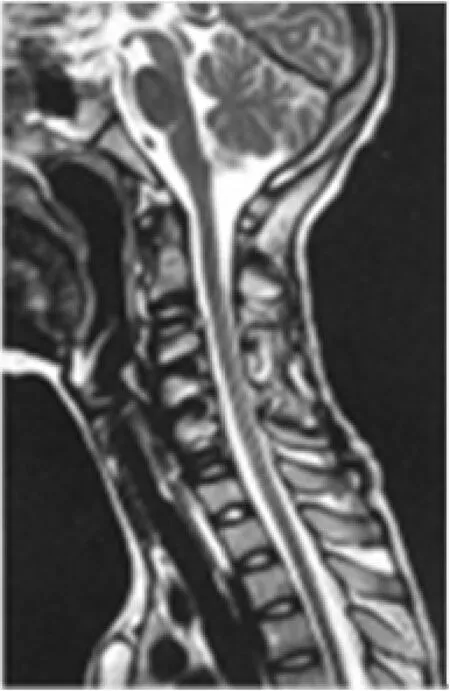
图3 术后14个月颈椎MRI图像
颈椎后凸畸形是指颈椎正常的生理性前凸发生改变,历经前凸变小、消失、变直为后凸的病变过程,是颈段脊柱在形态上发生了与正常形态完全相反的病理性改变,可能导致颈椎生理功能的障碍甚至颈脊髓受损。颈椎后凸畸形导致一种异常外力和进行性畸形的恶性循环[5]。导致颈椎后凸畸形的原因很多,最常见的是医源性损伤,包括椎板切除术后不稳定和辐射后发育畸形。儿童椎板切除术后颈椎后凸的发病率远远高于成年人,据报道可达38%~100%[6]。目前颈椎病的手术根据入路分为前路和后路。前路手术的目的是彻底解除来自前方的对于脊髓和神经根的压迫、稳定颈椎。后路手术的目的是扩大椎管、同时解除来自后方和前方的对于脊髓的压迫[7]。随着MRI、CT等影像学诊断技术的提高,我们可以更加清楚地了解脊髓型颈椎病中导致脊髓受压的病理因素。根据近年来颈椎病手术治疗的经验,总结出了颈椎后凸畸形病的手术治疗策略:解除脊髓和神经根的压迫,恢复或重建椎间隙高度并获得正常生理曲度和脊髓相适应的椎管容量及形态,最大限度地恢复脊髓残留功能和阻止病情进一步发展或恶化。手术过程中减压的原则应以最安全、最小损伤切除致压物,使脊髓和神经根获得减压[8-9]。手术减压的最有效方法是直接切除减压,根据青少年病变特点采取前入路或者是后入路,应根据所要减压融合、固定的具体部位而定。另外还需考虑可能造成颈椎后凸畸形的应力方向,并在术中恢复或者重建前柱高度和生理弧度,防止术后发生后凸畸形[10]。手术过程中彻底减压是非常必要的,退变增生的后纵韧带及其粘连物一并切除,避免术后致压物残留,并保证椎管容量和形态、椎间隙高度的恢复而使脊髓和神经根功能改善。临床试验证明,植骨有利于恢复椎间隙高度,防止前柱塌陷,维持生理曲度,融合后有利于维持颈椎的稳定性。
对于那些因为椎间盘突出、骨赘形成、局限性后纵韧带肥厚、骨化导致脊髓前方单节段或2个节段受压而没有椎管狭窄者、有颈椎后凸畸形或有明显不稳定者,采用前路减压、椎体间植骨融合术。对于椎间关节退变不明显,同时没有后凸畸形和节段性不稳定的1个或者2个节段的椎间盘突出者,也可以采用椎间盘切除、人工椎间盘置换术。对于伴有局限性椎管狭窄的脊髓型颈椎病、局限性后纵韧带骨化可以采用椎体次全切除术[11]。脊髓多节段受压(3个或3个以上节段),尤其是MRI上显示脊髓腹背侧均受压者,如发育性和退变性颈椎管狭窄、连续型和混合型后纵韧带骨化(OPLL),应当采用后路椎管扩大椎板成形术(双开门、单开门)。椎板切除术由于存在术后局部不稳定、后凸畸形、瘢痕再压迫脊髓等问题,已经被椎管扩大椎板成形术所取代。对于存在发育性或退变性颈椎管狭窄同时合并巨大椎间盘突出、骨刺形成、孤立型OPLL导致脊髓腹背受压同时脊髓前方局部压迫特别明显的脊髓型颈椎病;存在发育性或退变性颈椎管狭窄需要后路减压,同时伴有明显的颈椎后凸畸形,术前颈椎过屈过伸位X线片显示颈椎后凸在过伸位不能自行矫正的脊髓型颈椎病;采取一期或者分期后路、前路联合手术的策略[12]。
本研究结果提示,颈椎板成形术适应于:发育性或退变性颈椎管狭窄症;后纵韧带骨化(连续型、超过3 节段和混合型);超过3个间隙的颈椎病,同时有椎管狭窄和较大的骨化性颈椎间盘突出症。颈椎前路椎间盘切除加椎体切除术适应于:少于3个间隙的颈椎间盘突出症;发生颈椎后凸畸形的颈椎病;椎板切除术或椎板成形术后出现的颈椎后凸畸形;少于3个节段的伴有颈椎间盘突出的后纵韧带骨化;伴有颈椎不稳的颈椎病;由骨赘造成的单节段的颈椎管狭窄;前后路联合手术适应于:伴有后纵韧带骨化的多节段的颈椎病;伴有少于3个间隙的骨化性椎间盘突出或骨赘的后纵韧带骨化;伴有颈椎不稳和椎管狭窄的后纵韧带骨化;伴有鹅颈畸形的后纵韧带骨化或黄韧带骨化。可以根据脊髓病变的发病机制,症状和体征,影像学检查(X线平片、MRI和CT),术前JOA评分和患者的一般健康情况等因素来选择颈椎手术方式。
实践证明,前后路手术与单纯后路或前路减压手术相比,可以获得更快、更充分的脊髓功能的恢复,降低再手术的可能。而且治疗周期短、总体费用将比分期手术降低许多,更有意义的是为患者争取到了宝贵的时间,使脊髓功能的恢复更快、更好。由于近年来医疗科技的迅猛发展,医疗服务的进步和手术技巧的熟练与提高,使医疗安全性大大提高,手术并发症并没有因此而增加。但是对于老年患者(70岁以上)、心、肺功能下降以及合并糖尿病的患者,应避免前后路一期手术。
[1] Epstein NE,Silvergleide RS,Black K.Computed tomography validating bony ingrowth into fibula strut allograft:a criterion for fusion[J].Spine,2002,2(2):129-133.
[2] 贾连顺,袁文,倪斌,等.颈椎病外科治疗选择及远期疗效评价[J].中国矫形外科杂志,2002,10(13):1260-1263.
[3] Edwards CC,Riew KD,Anderson PA,et al.Cervical myelopathy:current diagnostic and treatment strategies[J].Spine,2003,3(1):68-81.
[4] 侯东旭.颈椎病的X线诊断体会评论[J].临床和实验医学杂志,2006,5(7):1034-1035.
[5] 贾连顺.注重颈椎病的临床研究,提高远期疗效[J].中华骨科杂志,2003,23(9):547-548.
[6] 陈雄生,贾连顺,袁文,等.脊髓型颈椎病自然史规律研究[J].中国矫形外科杂志,2002,10(13):1301-1303.
[7] Hilibrand A,Fye M,Emery S.Improved arthrodesis with strutgrafting after multilevel anterior cervical decompression[J].Spine,2002,27(1):146-151.
[8] 侯铁胜,赵杰,傅强,等.PCB系统在颈椎间盘突出症中的应用[J].中国脊柱脊髓杂志,2003,13(3):177-179.
[9] 张正丰,梅芳瑞,周跃,等.颈椎椎间融合术后邻近节段椎间盘退变的临床观察[J].中国矫形外科杂志,2001,8(1):74-75.
[10] 许营民,崔青,杨中华,等.颈椎前路手术后相邻节段退变的再手术治疗[J].中国综合临床,2006,22(8):737-738.
[11] 张宏其,陈凌强,肖勋刚,等.颈椎前路减压融合术后相邻节段病变的手术治疗[J].中国矫形外科杂志,2006,14(23):1774-1777.
[12] Jin D,Chen J,Zhang H,et al.One-stage anterior interbody au-tografting and internal fixation in primary surgical management of thoracolumbar spinal tuberculosis[J].Eur Spine,2000,38(12):900-902.
