腹腔镜高选择性迷走神经离断加修补治疗胃十二指肠溃疡穿孔临床研究
2012-09-07甄宏云
甄宏云
广东省龙门县新城医院,广东龙门 516800
腹腔镜治疗胃十二指肠溃疡穿孔随着外科微创化已成为胃十二指肠溃疡穿孔的首选治疗方式,而是否需加行高选择性迷走神经切断术仍值得研究探讨。笔者总结2004年1月~2007年1月本院128例经腹腔镜治疗胃十二指肠溃疡穿孔患者的治疗情况,探讨研究腹腔镜穿孔高选择性迷走神经切断加修补术在胃十二指肠溃疡穿孔治疗的应用价值。现报道如下:
1 资料与方法
1.1 一般资料
本组128例患者中,男79例,女49例;年龄19~76岁,平均35.60岁;腹部立位片提示膈下游离气体117例(91.41%),腹腔穿刺阳性72例(56.25%),超声检查示腹腔积液40例(31.25%),伴有休克表现5例(3.91%),术前诊断不明、伴有急性腹膜炎 12例(9.38%);穿孔时间 1.8~20.0 h,平均(10.5±8.4)h。两组患者在年龄、性别、受伤时间等临床资料比较差异均无统计学意义(P>0.05),具有可比性。
1.2 穿孔部位
溃疡穿孔位于胃60例,其中,幽门窦部32例,胃窦部20例,胃小弯8例;溃疡穿孔位于十二指肠部68例,其中,十二指肠球部前壁65例,十二指肠球部后壁3例。十二指肠溃疡穿孔平均直径(0.60±0.20)cm,胃溃疡穿孔平均直径(0.78±0.42) cm。
1.3 手术方法
128例患者均采用腹腔镜手术治疗,按照随机数字分组法将所有患者分成两组,65例行腹腔镜高选择性迷走神经离断加穿孔修补术为研究组,63例行单纯腹腔镜穿孔修补术为对照组。具体手术方法如下:
两组患者术前均留置胃管、导尿管,输液补充血容量。手术在全麻下进行。患者取头高、右侧高位,于脐部做一10 mm弧形切口,以气腹针穿刺建立气腹,气腹压力为12~15 mm Hg,于脐孔切口置入10 mm Trocar后置镜探查,证实有穿孔后,直视下分别于左、右锁骨中线肋缘下2.0 cm置入5 mm Trocar。探查腹腔,先用吸引器吸净腹腔胃内容物及渗液。明确诊断后,用持针器送入带可吸收线的雪橇形针,如果穿孔较小,周围瘢痕组织少时,直接行“8”字全层缝合穿孔,然后将大网膜固定于穿孔处。穿孔较大、周边组织水肿、较硬、估计不易愈合时,在做全层缝合几针后,暂不结扎,游离部分大网膜填塞于穿孔内,然后打结关闭穿孔,在穿孔及周围涂生物蛋白胶。
对照组根据术中感染情况用0.9%氯化钠溶液和甲硝唑冲洗腹腔,于Winslow孔放置腹腔引流管,由右侧腹壁Trocar切口处引出。检查修补可靠后,退出操作钳,去除气腹,拔出Trocar,缝合关闭切口。
研究组用无损伤钳抓住胃向左下方牵引,用超声刀自“鸦爪”水平向上分离胃小弯的血管神经束,超声刀将“鸦爪”以上的三支血管神经束凝切,分离时沿小弯向上经过水平部向垂直部推进。同法分离胃小弯网膜后神经血管束,达食管贲门水平,沿食管分离3~4 cm迷走神经,显露向后支配贲门的神经并离断。用0.9%氯化钠溶液和甲硝唑冲洗腹腔,于Winslow孔放置腹腔引流管由右侧腹壁Trocar切口处引出。检查修补可靠后,退出操作钳,去除气腹,拔出Trocar,缝合关闭切口。
1.4 术后治疗
术后采取禁食、胃肠减压、输液、抗生素及制酸药物治疗。出院后继续行质子泵抑制剂、胃黏膜保护剂、抗幽门螺杆菌抗生素四联内科治疗1~3个月。定期复查胃镜,观察溃疡愈合情况。
1.5 术后随访
采用电话预约门诊随访。术后随访36~60个月,平均48个月。
1.6 统计学方法
采用SPSS 13.0统计软件对数据进行统计学分析,计数资料采用 χ2检验,计量资料用均数±标准差(±s)表示,两组间均数比较采用t检验,以P<0.05为差异有统计学意义。
2 结果
两组在术中出血量、术后拔管时间及住院时间比较,差异无统计学意义(P>0.05),见表1。研究组手术时间长于对照组,差异有统计学意义(P<0.05)。两组术后1、3年溃疡复发率差异无统计学意义(P>0.05),但术后5年复发率差异有统计学意义(P < 0.05),见表 2。
表1 两组患者手术结果比较(±s)
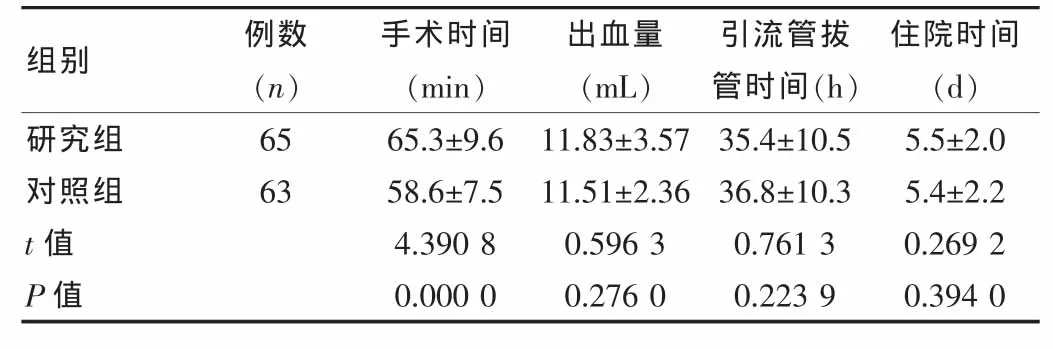
表1 两组患者手术结果比较(±s)
组别 例数(n)手术时间(min)出血量(mL)引流管拔管时间(h)住院时间(d)研究组对照组65 63 t值 P值65.3±9.6 58.6±7.5 4.390 8 0.000 0 11.83±3.57 11.51±2.36 0.596 3 0.276 0 35.4±10.5 36.8±10.3 0.761 3 0.223 9 5.5±2.0 5.4±2.2 0.269 2 0.394 0
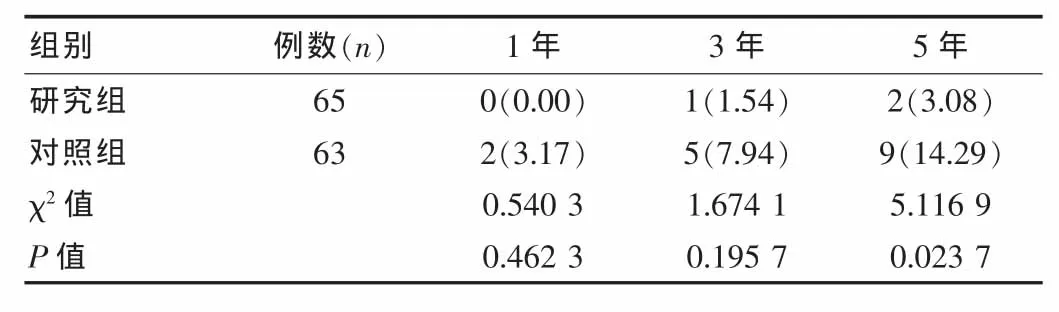
表2 两组患者术后溃疡复发率比较[n(%)]
3 讨论
胃十二指肠溃疡穿孔是活动期溃疡逐渐向黏膜深部侵蚀,最终穿透浆膜的结果,临床上常表现为严重的急腹症,是消化道溃疡病的常见并发症之一,临床往往需急诊手术处理[1]。传统手术方式包括胃大部分切除术、穿孔修补术加高选择性迷走神经切断术及穿孔修补加内科抗溃疡治疗等。随着腹腔镜技术的不断发展,腹腔镜胃十二指肠溃疡穿孔修补术已获得广泛开展。
腹腔镜以其创伤小、术中探查更明确、清洗更彻底、术后恢复快、并发症少等优点被国内外广泛采用。但大部分均为单纯修补术,术后予抗溃疡药物治疗防治复发。由于生活节奏的加快,术后患者如不能按规律及时服用药物则大大增加复发概率。另外,少数患者对正规使用药物治疗不敏感,也增加了溃疡复发的可能。笔者考虑对胃十二指肠溃疡穿孔的患者在手术修补时是否可以常规加高选择性迷走神经切断术。
有学者研究认为,对少数正规使用药物治疗不敏感的顽固性溃疡穿孔患者,特别是十二指肠溃疡穿孔,修补后加高选择性迷走神经切断术是比较合理的手术方式[2]。腹腔镜下先常规修补穿孔,再行迷走神经切断术,该术式可使胃酸分泌减少50%以上,其溃疡复发率为4%~11%[3-4]。腹腔镜胃迷走神经切断术包括迷走神经干切断、迷走神经后干切除、胃壁浆肌层切开术和高选择性迷走神经切断术。
在迷走神经干切断术和选择性迷走神经切断联合胃引流术的基础上发展了高选择性迷走神经切断术。只切断支配胃底壁细胞、胃体的迷走神经,保留窦部迷走神经,最大限度地降低神经性胃酸分泌,并保留胃的完整性,胃肠道管壁内在神经网络得到了保护,“鸦爪”神经的保留使胃窦部G细胞分泌胃泌素不受影响,在胃动力方面较传统手术影响轻微,不影响胃排空功能,不引起胃潴留,理论上是治疗十二指肠溃疡较理想的手术方法[5]。腹腔镜Taylar手术,即迷走神经后干离断和胃小弯前壁浆肌层切开缝合术[6],该术式也可取得理想结果,但需要腔内线形切割吻合器来完成胃小弯前壁浆肌层切开缝合,以切断迷走神经前干分布到胃小弯前壁的各个分支,但手术器械费用较高,增加患者经济负担。如何选择一种经济、安全、复发率低、有效的治疗方案,已成为临床需要探讨的一个问题。
笔者通过研究显示,腹腔镜高选择性迷走神经切断加修补术治疗胃十二指肠溃疡穿孔取得了良好疗效,从结果可以看出,患者行单纯腹腔镜修补术后5年的溃疡复发率明显高于加高选择性迷走神经切断术患者。该手术方式的适应证为:(1)血流动力学稳定,全身情况较好、能耐受人工气腹;(2)穿孔时间不超过24 h且腹腔感染不严重者;(3)患者年轻,穿孔及周围瘢痕较小(穿孔直径 <1.0 cm)[7],溃疡治愈可能性大者;(4)可排除溃疡恶变或癌性穿孔者;(5)无上腹部手术史;(6)未合并出血、幽门梗阻等[8-9]。
随着腹腔镜技术的不断成熟与发展,如今,虽然此技术相对简单、易行,但施行此术式仍需要具有熟练的腹腔镜手术技巧。在修补时需掌握进针位置、深度、角度和进针方向,如果穿孔部的胃壁水肿、组织松脆,可将进针处选择在距穿孔边缘5 mm或稍远处的正常胃壁,这样较为安全。若炎性水肿、胃壁组织僵硬及穿孔处张力过高,笔者的经验是缝合时由穿孔的两侧向中心全层缝合,或分别缝合穿孔处后先将两侧缝线打结,最后将中央缝线打结,这样可以减少缝合线打结时穿孔的边缘靠近修补部位不严密等情况发生,另外在缝合时要注意避免缝合后壁。缝合打结后,仍可以将少量网膜组织利用缝线固定至穿孔处,加强修补。
综上所述,笔者认为腹腔镜穿孔高选择性迷走神经离断加修补术治疗胃十二指肠溃疡穿孔具有微创、安全、有效、复发率低等特点,条件许可的情况下可考虑作为首选治疗方案。
[1]徐继威.腹腔镜胃十二指肠溃疡穿孔修补术的临床研究[J].微创医学,2011,6(5):406-408.
[2]Cadiere GB,Bruyns J,Himpens J,et al.Laparoscopic highly selec-tive vagomy[J].Hepato-Gastroenterology,1999,46(27):1500-1506.
[3]Kimura T,Sakuramachi S,Harada Y.Laparoscopie highly selective vagotomy incorporating aretrogastric approach[J].Surg Laparase Endosc,1995,5(1):64-67.
[4]Casas AT,Gadacz TR.Larmroscopie management of peptieul disease[J].Surg Clin North Am,1996,76(3):515-522.
[5]萧金丰,贺轲,向国安,等.腹腔镜高选择性迷走神经离断术治疗上消化道溃疡穿孔的临床研究[J].腹腔镜外科杂志,2011(16):529-531.
[6]Taylor TV,Gunn AA,Macleed DAD.Anterior lesser curve seromyotomy and posterior trunca]vagatomy in the treatment of chronic duodenal ulcer[J].Br J Surg,1982,2(8303):846-849.
[7]Siu WT,Leong HT,Law BK,et al.Laparoscopic repair for perforated peptic ulcer[J].Ann Surg,2002,235(3):313-319.
[8]高远,林雨冬,王明元.腹腔镜胃十二指肠溃疡穿孔修补术的临床体会[J].腹腔镜外科杂志,2011,16(12):926-927.
[9]易石坚,李兰兰,邓连兴,等.腹腔镜行消化性溃疡急性穿孔修补手术的临床研究[J].中国普通外科杂志,2007,16(6):559-561.
