急性铊中毒一例并文献复习
2012-09-06邱玲玲
邱玲玲,陈 茹,宋 治
急性铊中毒是一种罕见的中毒性疾病。近年来由于人们对职业防护、环境保护的重视,职业性、环境性中毒的报道渐少,而以投毒及误食发病的报道渐多,但总体而言,铊中毒病例在国内外罕见。由于本病发病突然、病例罕见、病因隐匿,加上早期临床表现缺乏特异性,因此常被漏诊、误诊而延误最佳治疗时机。本文通过病例报道结合文献复习及讨论,加深对铊中毒的了解,以期引起医务人员对本病的警惕。
1 病例简介
患者,男,50岁,农民,主因“四肢末端麻木7 d”于2012-05-14就诊于我科。患者于2012-05-07与朋友 (共3人)一起晚餐后出现发作性腹痛,继之出现四肢末端麻木伴全身乏力。第2天乏力、麻木加重,表现为脚板痛,踩地时加重,期间未再发腹痛,于当地卫生院治疗,诊断不明。第5天于外院 (二级医院)诊治,查血常规示:白细胞计数10.98×109/L;肝功能检查示:谷氨酸氨基转移酶 (ALT)364 U/L,天冬氨酸氨基转移酶 (AST)214 U/L;肾功能检查示:尿素氮11.67 mmol/L,肌酐113 μmol/L;肌酶学检查示:肌酸激酶 (CK)466.00 U/L,肌酸激酶同工酶 (CK-MB)44.20 U/L,乳酸脱氢酶279.00 U/L,诊断为“周围神经病变原因待查:中毒?”,予止痛、营养神经等对症治疗后,患者以上症状仍进行性加重,出现了行走困难,双下肢偶有刺痛感,于2012-05-14诊断为周围神经病变转入我院神经内科。患者平素有高血压病史,否认有毒物接触史,与其一起就餐3人中另有1人也出现类似临床表现。入院查体:体温36.5℃,脉搏81次/min,呼吸 20次/min,血压 161/110 mm Hg(1 mm Hg=0.133 kPa),全身无皮疹。心、肺、腹部、脊柱四肢无其他阳性体征。专科检查:意识清楚,言语流利,颅神经检查无异常,四肢肌力、肌张力正常,四肢肌肉有压痛,双上肢末端及双下肢足底浅感觉减退,四肢深感觉存在,四肢腱反射弱,但可引出,无病理征。住院期间实验室及其他检查:血常规示:白细胞计数20.52×109/L;尿常规示:微量蛋白尿;肝功能检查示:ALT 581 U/L,AST 213 U/L,提示肝功能损害;肾功能检查示:尿素氮7.57 mmol/L、肌酐102 μmol/L;肌酶学检查示:CK 166.00 U/L,CK-MB 27.00 U/L,乳酸脱氢酶330.00 U/L;甲状腺功能全套:总三碘甲状腺原氨酸(TT3)0.630 nmol/L,游离三碘甲状腺原氨酸 (FT3)2.510 pmol/L,促甲状腺激素 (TSH)0.156 μU/L,提示甲状腺功能损害;腰椎穿刺检查脑脊液生化正常,常规白细胞计数13×106/L,细胞总数35×106/L,压力90 mm Hg;心电图示窦性心动过速;肌电图提示周围神经病变;肺部CT提示双肺感染并双肺间质性病变可能;头颈椎核磁共振平扫+增强示颈椎退行性变,多个颈椎间盘膨突并继发性椎管狭窄,颈髓变性提示颈髓受损。入院后给予维生素B、单唾液酸四己糖神经节苷脂营养神经、还原型谷胱甘肽护肝、维持水电解质平衡等对症处理后患者病情加重。第8天出现头晕、呕吐,为非喷射性呕吐,呕吐物为胃内容物;第9天出现言语含糊、构音障碍、说胡话;第10天远端趾节关节及双手手背棕褐色色素沉着 (见图1)。同时出现垂直与水平眼震;第15天出现口唇黏膜红黑色 (见图2),并出现束状脱发后呈秃头症 (见图3)。病程中持续发热,体温38.7~39.1℃,甲状腺功能损害。简易精神状态量表 (MMSE)评分6分 (总分30分)提示智能严重受损。综合以上考虑:可能为毒物中毒。即送血与尿标本于首都医科大学附属北京朝阳医院检查相关指标:血铊57.4 μg/L,尿铊5 513.4 μg/L,于第19天确诊为铊中毒。确诊后立即联系普鲁士蓝胶囊并给予血液灌流、补钾等治疗后于第20天出现呼吸、心脏衰竭、意识障碍加深,经积极抢救无效死亡。

图1 第10天患者棕褐色色素沉着Figure 1 Pigmentation on the 10th day

图2 第15天患者口唇红黑色Figure 2 Red black rash on mouth on the 15th day
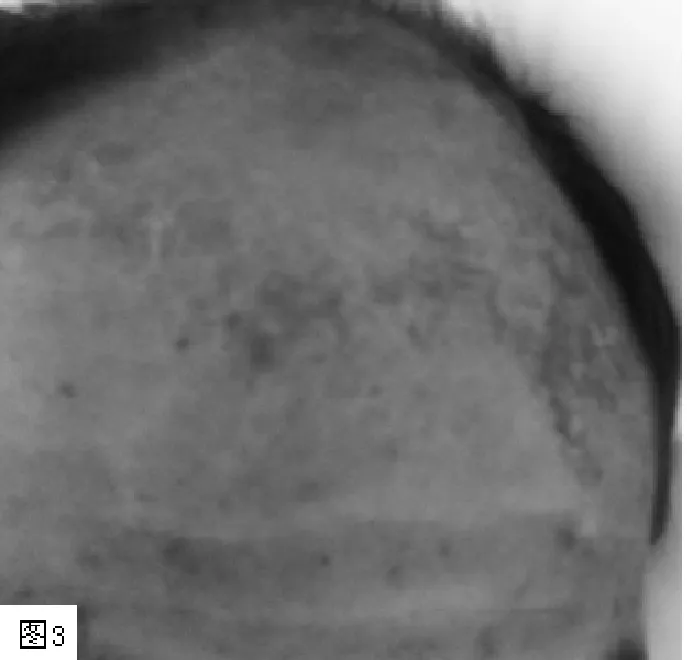
图3 第15天患者出现秃头征Figure 3 Alopecia on the 15th day
2 讨论
铊是一种有毒的重金属,可经呼吸道、消化道、皮肤吸收进入体内,尤以消化道途径最常见,铊中毒可能与竞争性抑制钾离子、与巯基结合、改变脂质体的膜属性[1]、损害线粒体功能[2]等有关。铊在体内有蓄积作用,几乎所有组织脏器中都含铊,可引起肝脏、肾脏、心脏、大脑等多脏器功能损害,但在肾脏的浓度最高,而神经毒性表现最为突出。首发症状表现各异,其中表现为肢体末端麻木、感觉异常等四肢周围神经系统症状的最常见[3]。当出现胃肠道症状、周围神经病及束状脱发就要高度怀疑铊中毒[4],结合血铊>100 μg/L、24 h尿铊 >200 μg/L 具有确诊意义[5]。确诊后以血液净化[6]及口服普鲁士蓝为主要解毒方法,普鲁士蓝是2003年10月美国食品药品管理局 (FDA)正式批准铊中毒用药[7]。同时辅以大剂量补钾、强化利尿及还原型谷胱甘肽护肝等对症支持治疗。
本例患者以消化道症状为首发,以肢体末端麻木、皮肤棕褐色色素沉着、口唇红黑色、眼球震颤为主要临床表现,并出现铊中毒束状脱发的特异性表现,结合血铊57.4 μg/L,尿铊5 513.4 μg/L可确诊为铊中毒。确诊后立即给予血液灌流、补钾等治疗,但因为明确诊断太晚,未能早期采取针对性解毒治疗,同时也可能摄入剂量过大。由于铊盐为无色、无味、剧毒。铊中毒病例罕见,常被误诊、漏诊而延误最佳治疗时机。因此,在临床工作中,当出现胃肠道症状、周围神经病、脱发时需考虑铊中毒可能性大,一旦确诊给予普鲁士蓝、血液净化为主的解毒方法。据我们进一步了解,同时进食的另1例出现临床症状的病例,血清铊异常 (具体数据不祥),经抢救后获救,而另1人无临床症状,可能与摄入量少有关。
1 Villaverde MS,Verstraeten SV.Effects of thallium(Ⅰ)and thallium(Ⅲ)on liposome membrane physical properties[J].Arch Biochem Biophys,2003,417(2):235 -243.
2 Hanzel CE,Verstraeten SV.Thallium induces hydrogen peroxide generation by impairing mitochondrial function[J].Toxicol Appl Pharmacol,2006,216(3):485-492.
3 赵赞梅,徐希娴.国内十年急性铊中毒病例评析[J].中华劳动卫生职业病杂志,2010,28(3):237-239.
4 Jha S,Kumar R,Kumar R.Thallium poisoning presenting as paresthesias,paresis,psychosis and pain in abdomen [J].Assoc Physicians India,2006,54:53 -55.
5 Moore D,House I,Dixon A.Thallium poisoning.Diagnosis may be elusive but alopecia is the clue[J].BMJ,1993,306(6891):1527-1529.
6 Zhao G,Ding M,Zhang B,et al.Clinical manifestations and management of acute thallium poisoning[J].Eur Neurol,2008,60(6):292-297.
7 王涤新,李素彦.铊中毒的诊断和治疗[J].药物不良反应杂志,2007,9(5):341-346.
