电视胸腔镜微创手术淋巴结清扫情况分析
2012-09-03田明发
田明发
(龙山县人民医院胸外科,湖南 龙山 416800)
随着电视胸腔镜手术(Video-assisted thoracoscopic surgery,VATS)的发展,其成为了微创胸外科手术的一个发展趋势。Sebastian-Quetglas等[1]对VATS治疗肺癌的研究发现,其不但可以进行全肺、部分肺叶的切除,而且可对患者进行相关区域的淋巴结清扫。但现阶段对VATS是否能对肺癌淋巴结清扫的彻底性仍然存在较大争论。为探究VATS对非小细胞肺癌患者淋巴结清扫情况,我院对2009年1月至2011年11月收治的非小细胞肺癌患者进行临床研究,对VATS在肺癌治疗中淋巴结清扫情况有了较好认识,现报道如下:
1 资料与方法
1.1 临床资料 以我院2009年1月至2011年11月收治的非小细胞肺癌患者143例作为研究对象,其中男103例,女40例,年龄49~75岁,平均年龄为(61.8±5.4)岁。纳入标准:(1)肿瘤均局限在一侧胸腔的周围型肺癌,且无远处转移证据;(2)患者胸腔内无广泛、严重的粘连;(3)所有患者均满足非小细胞的临床以及病理诊断标准;(4)患者均为临床分期在Ⅲa期以前;(5)对患者进行体能状态评分,均大于80分。癌变部位:行影像学检查,提示患者均为单个包块,其中右肺83例,左肺60例,上叶73例,中叶13例以及下叶57例。包块直径为1.1~6.7 cm,平均直径(3.9±1.2)cm,所有患者在接受治疗前均未接受任何治疗。排除标准:患者有严重的心肺肝肾功能异常以及精神异常表现。征得患者以及其家属同意,根据患者的手术方法将患者分为实验组和对照组,实验组73例采用VATS进行治疗。对照组70例采用常规开胸手术进行治疗。两组患者在年龄、性别、疾病构成以及合并疾病的比较中,差异无统计学意义(P>0.05),具有可比性。
1.2 治疗方法
1.2.1 切口选择及肺叶切除 实验组患者在其患侧腋中线第6或7肋间做1.5 cm的Trocar切口,并将腹腔镜植入,对患者腹腔情况进行探查,以确定患者是否满足实施手术条件,在患侧腋前线偏前第四肋间以及腋后线第八肋间做Trocar切口,进行手术治疗。治疗原则为:(1)始终遵守肿瘤外科原则;(2)按“单向式”程序化结合传统开胸肺叶切除步骤操作;(3)始终将要操作解剖的组织结构置在最表浅位。解剖结扎切断顺序:(1)肺静脉或不完全分离的叶间裂>叶支气管或肺动脉分支;(2)肺静脉、支气管、肺动脉分支,这三者结构必须解剖游离二者后才能决定顺序结扎切断相应结构,防止肺静脉结扎后肺叶充血致余下结构游离困难,手术中转开胸或大出血可能。(3)肺上叶中叶、舌叶从前向后解剖,肺下叶从下向上解剖。切除的肺叶放进无菌袋中取出。对照组患者采用常规传统开胸手术进行治疗。
1.2.2 淋巴结清扫 对肺叶内部的淋巴结在游离肺叶的过程中将其沿血管方向推入切除肺中,并随肺叶进行切除,对于纵膈以及肺门淋巴结在肺叶切除后进行清扫。清扫原则:(1)右侧可清扫2、4、7、8、9组,左侧可清扫5、6、7、8、9组;(2)纵膈淋巴结个数不得少于10个;(3)纵膈淋巴结站数3站以上(包括隆突下淋巴结)。具体操作将纵膈胸膜打开,并运用肺抓钳将淋巴结提起,并运用电钩在淋巴结包膜外将淋巴结以及其相关淋巴管进行游离,而后采用超声刀将其较粗的营养血管以及相连的淋巴管夹闭,电凝游离切除该区域的淋巴结以及相关脂肪组织。对照组患者采用开腹手术进行淋巴结清扫。将切除的淋巴结连同周围组织送病检,让病理医生对切除的淋巴结以及脂肪组织进行计数,同时根据患者术后病理以及淋巴结转移情况对其进行相关治疗,对于a期以前的患者不采用任何治疗,对于b期以及以上的患者在术后6周进行化疗,化疗4个疗程。
1.3 观察指标 对两组患者的手术时间、术中出血量、术后卧床时间、术后疼痛程度(采用十分制视觉模拟评分法进行评价)、淋巴结清扫个数以及术后并发症等进行比较。
1.4 随访 对所有患者进行为期7个月~2年1个月的随访,随访中对患者的并发症情况进行分析,并对患者进行健康指导。
1.5 统计学方法 采用SPSS16.0进行统计学分析,对计数资料采用卡方检验,对计量资料采用t检验,检验水准设定为α=0.05,当P<0.05时,认为其差异具有统计学意义。
2 结 果
2.1 两组患者手术情况比较 两组患者的手术时间和胸管引流时间比较差异无统计学意义(P>0.05);实验组术中出血量、术后胸腔引流量、疼痛程度以及术后住院时间明显优于对照组,差异具有统计学意义(P<0.05)。见表1。
表1 两组患者术中及术后情况比较(±s,个)
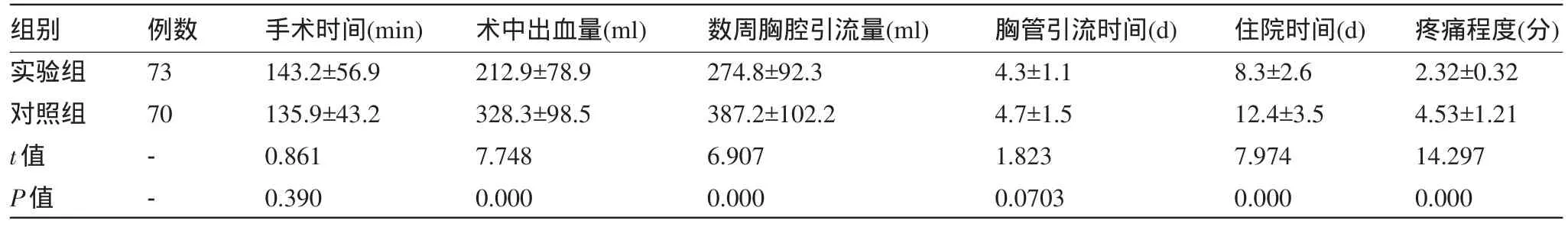
表1 两组患者术中及术后情况比较(±s,个)
组别实验组对照组t值P值例数73 70--手术时间(min)143.2±56.9 135.9±43.2 0.861 0.390术中出血量(ml)212.9±78.9 328.3±98.5 7.748 0.000数周胸腔引流量(ml)274.8±92.3 387.2±102.2 6.907 0.000胸管引流时间(d)4.3±1.1 4.7±1.5 1.823 0.0703住院时间(d)8.3±2.6 12.4±3.5 7.974 0.000疼痛程度(分)2.32±0.32 4.53±1.21 14.297 0.000
2.2 两组患者淋巴清扫情况比较 两组患者胸部淋巴结清扫以及淋巴结阳性患者数、淋巴结阳性个数比较差异无统计学意义(P>0.05),见表2。
表2 两组患者淋巴结清扫情况比较(±s)

表2 两组患者淋巴结清扫情况比较(±s)
组别 例数 淋巴结清扫(个)平均清扫(个)淋巴结阳性(例)淋巴结阳性(个73 70实验组对照组统计值P值1116 1106----15.3±4.6 15.8±4.3 0.670 0.762 45 45 0.001 0.966)283 271 0.130 0.717
2.3 两组患者各部位清扫情况比较 两组患者在N0、N1以及N2部位的清扫比较差异无统计学意义(P>0.05),见表3。
表3 两组患者清扫部位比较(±s,个)

表3 两组患者清扫部位比较(±s,个)
组别实验组对照组统计值P值例数73 70 N0部位--00--N1部位10.2±3.8 10.5±4.1 0.454 0.650 N2部位5.1±4.9 5.3±4.6 0.251 0.801
2.4 两组患者随访结果比较 两组患者复发、转移以及术后死亡例数比较差异无统计学意义(P>0.05),见表4。

表4 两组患者随访结果比较
3 讨 论
罗宜人等[2]对开胸手术淋巴结清扫情况研究发现,需要对增大的淋巴结以及相应增粗的淋巴管、解剖学定义的淋巴结所在的软组织等进行清除,以降低患者术后复发以及转移。VATS与传统开胸手术比较,具有创伤小、恢复快、痛苦轻以及住院时间短、满足美学要求等特点,而且随着VATS技术的发展,其扩大了胸部手术的适应范围,并开展了胸腔镜下肺叶切除术以及肺癌根治术等[3-5]。
D'Amico等[6]对肺癌根治术预后与淋巴结清扫的相关性研究表明,术中淋巴结清扫对手术预后有积极意义。胸腔镜可提供良好的视野,对肺门以及周围组织结构有良好的深部照明作用,使手术视野得到了良好的扩大,纵膈以及淋巴结与周围血管的相关性得到更好的暴露,对淋巴结清扫提供了良好的视野基础[7-8]。Andrade 等[9]和 Scott等[10]对新鲜肺癌患者尸体先采用胸腔镜进行肺门以及纵膈的淋巴结的清扫,而后采用开胸对残余淋巴结的观察,结果提示对采用胸腔镜进行淋巴结清扫,淋巴结遗留极少。在本研究中,我们对实验组患者采用全胸腔镜微创手术治疗,运用全机械操作对癌变肺叶进行切除,按照传统开胸手术的要求进行相关淋巴结的清扫。在对两组患者淋巴球清扫情况、术后并发症、复发以及转移情况比较中,两组差异无统计学意义(P>0.05)。VATS术式对清扫肺门以及纵膈淋巴结具有开胸手术清扫同样的效果。VATS具有不对肋骨进行撑开,仅采用手术器械通过肋间隙的自然宽度进入胸腔,降低了患者疼痛,而且具有良好的美学效果。两组患者术中出血量、术后胸腔引流量、疼痛程度以及术后住院时间比较中,实验组明显优于对照组(P<0.05),差异具有统计学意义,但笔者认为在整个治疗过程中应当注意可能发现血管出血等操作意外,从而需要在胸腔内预后纱布,以处理意外发生时,可立即进行压迫止血,保证手术安全。
综上所述,笔者认为对非小细胞肺癌患者采用电视胸腔镜手术进行治疗,其淋巴清扫效果与传统开胸手术清扫效果差异无统计学意义,但其具有降低患者术中出血量、术后胸腔引流量、疼痛程度以及术后住院时间等优势,从而改善患者预后。
[1]Sebastian-Quetglas F,Molins L,Baldo X,et al.Clinical value of video-assisted thoracoscopy for preoperative staging of non-small cell lung cancer.A prospective study of 105 patients[J].Lung Cancer,2003,42(3):297-301.
[2]罗宜人,王耀鹏,王明钊,等.临床Ⅰ期非小细胞肺癌电视胸腔镜肺叶切除术中淋巴结清扫的对照研究[J].中国微创外科杂志,2011,11(1):73-75.
[3]Schipper P,Schoolfield M:Minimally invasive staging of N2 disease:endobronchial ultrasound/transesophageal endoscopic ultrasound,mediastinoscopy,and thoracoscopy[J].Thorac Surg Clin,2008,18(4):363-379.
[4]车嘉铭,邱维城,杨孝清.胸腔镜辅助小切口下肺切除术清扫纵隔及肺门淋巴结的临床研究[J].中国癌症杂志,2007,17(6):479-482.
[5]唐际富,许建荣,韦 鸣,等.电视胸腔镜辅助小切口手术治疗老年性肺癌28例[J].海南医学,2010,20(4):66-67.
[6]D'Amico TA,Niland J,Mamet R,et al.Efficacy of mediastinal lymph node dissection during lobectomy for lung cancer by thoracoscopy and thoracotomy[J].Ann Thorac Surg,2011,92(1):226-231.
[7]阚奇伟,刘伦旭.肺癌手术中淋巴结清扫的现状与进展[J].中国胸心血管外科临床杂志,2009,16(3):214-217.
[8]Sakai T,Tsushima T,Kimura D,et al.[Three primary cancers of pulmonary cancer,malignant melanoma and esophageal cancer;report of a case[J].Kyobu Geka,2011,64(5):423-425.
[9]Andrade RS,Groth SS,Rueth NM,et al.Evaluation of mediastinal lymph nodes with endobronchial ultrasound:the thoracic surgeon's perspectiv[J].J Thorac Cardiovasc Surg 2010,139(3):578-582.
[10]Scott WJ,Allen MS,Darling G,et al.Video-assisted thoracic surgery versus open lobectomy for lung cancer:a secondary analysis of data from the American College of Surgeons Oncology Group Z0030 randomized clinical trial[J].J Thorac Cardiovasc Surg 2010,139(4):976-981.
