侧方淋巴结清扫在低位直肠手术中的应用探讨
2012-08-23杨剑阁杨为中
杨剑阁,芮 景,杨为中,王 伟
(皖南医学院弋矶山医院胃肠外科一,安徽 芜湖 241000)
我国直肠癌的诊治有了很大的进步。据统计,直肠癌占结、直肠癌的70% ,与西方国家比较,我国直肠癌发病有年轻化的趋势。由于现代医学治疗模式的转变,外科学更加注重术后患者的生活质量。其中直肠癌术后局部复发率仍高达40%[1~3]。国外学者认为,直肠系膜及盆腔侧方存在癌灶残留是引起术后复发的主要原因[4]。并且日本学者认为,全直肠系膜切除术(total mesorectal excision,TME)原则不能取代侧方淋巴结清扫术(1ateral node dissection)LND。并将 LND作为一个独立的术式提出,认为转移的侧方淋巴结尚属局部病灶,应积极行 LND[5]。侧方淋巴结转移是影响直肠癌局部复发和预后的重要因素[6]。因此,LND对低位直肠癌根治效果及其重要。
1 资料与方法
1.1 一般资料
本组患者58例,全组肿瘤位置距肛缘5~8cm(均在腹膜反折以下),其中侧方淋巴结清扫组(TME+LND)32例,传统 手术组 (TM E)26例 ,男 39例 ,女 19例。年龄 33~ 76岁 ,平均年龄54.5岁。术后病理:高分化腺癌 9例,中分化腺癌18例 ,低分化腺癌29例,未分化腺癌及黏液腺癌各1例。
1.2 手术方法
(1)侧方淋巴结清扫组 (TM E+LN D):①直肠癌的上方淋巴结清扫,主要包括肠系膜下动脉起始部及根部周围的淋巴结清扫。②直肠癌下方淋巴结清扫,主要包括直肠肛管周围淋巴结及脂肪组织的清扫。③直肠癌侧方淋巴结清扫,主要清扫主动脉分叉处淋巴结、髂总动脉、髂内动脉、静脉周围淋巴结、直肠中动脉根部淋巴结,其中最重要的是闭孔淋巴结的清扫。(2)传统手术组(TM E):只行直肠癌上方及下方淋巴结清扫,不行侧方淋巴结清扫。
1.3 统计学方法
采用 t检验和 i2检验,P<0.05为差异有统计学意义。
2 结果
2.1 侧方淋巴结转移阳性率
侧方淋巴结清扫组 32例中 9例发生侧方转移,阳性转移率达28.13%。转移主要部位:其中闭孔淋巴结阳性转移率6例,髂总淋巴结、髂内淋巴结、髂外淋巴结分别1例。
2.2 侧方淋巴结阳性转移率与术后病理之间的关系
组中高、中分化腺癌28例 ,发生侧方淋巴结转移2例,淋巴结阳性转移率达9.37%;而低分化腺癌、未分化腺癌及黏液腺癌31例中发生侧方淋巴结转移7例,淋巴结阳性转移率达22.58%,两者比较差异有统计学意义 (P<0.05)。
2.3 手术失血量及手术时间
见表 1。

表1 侧方清扫组与传统手术组中手术失血量及手术时间比较
2.4 术后生存率比较
术后随访时间2个月~2年。TME+LND组 32例中随访30,随访率 93.74%;术后生存≥ 3年生存 23例,生存率76.72%,其中侧方淋巴结阳性转移 9患者中无失访病,随访率100%;术后生存≥3年有7例,另外两例术后 3年内死于局部复发和远处转移,阳性转移的9例患者的3年生存率为77.83%。TME组 26例中随访 26例,随访率100%,术后生存≥3年有 14例,其生存率53.83%;两组3年生存率比较,见表2。
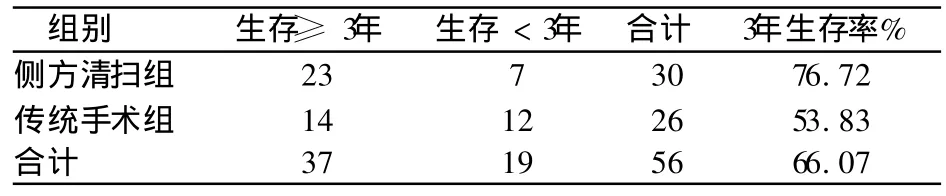
表2 侧方清扫组与传统手术组术后生存率比较
3 讨论
对于低位直肠癌,除了上方淋巴结转移以外,侧方转移是另一条重要的淋巴转移途径,文献报道侧方淋巴结转移率为13.8%~ 24.0%[7,8]。其中闭孔淋巴结是低位直肠癌中最易发生侧方淋巴结转移的部位[9],因此在行侧方淋巴结清扫时,要特别注意闭孔淋巴结及其周围脂肪组织的清扫。有学者对直肠癌侧方淋巴结清扫有不同意见,主要是术后常常影响患者生活质量,其中涉及最多的是排尿困难和性功能障碍。这两种并发症的发生率在直肠癌 Miles手术或低位前切除病例中比例较高,但实践证明[10]低位直肠癌手术中侧方淋巴结清扫中注意保护下腹下神经及盆腔植物神经可减少或避免排尿困难和性功能障碍的发生。并国外有相关文献指出低位直肠癌侧方淋巴结清扫中保留自主神经后,患者排尿、排便功能及性功能也较少受到影响[11,12]。
本资料结果表明低位直肠癌中侧方淋巴结转移与诸多因素有关,其中低分化腺癌、未分化腺癌及黏液腺癌的侧方淋巴结阳性转移率明显高于高、中分化腺癌,如此类患者不行侧方淋巴结清扫,致使残留的微小癌灶成了“漏网之鱼”,术后卷土重来,遂发生种植或复发。虽然有学者对低位直肠癌侧方淋巴结清扫能否提高患者的生存率提出大量质凝。但本组资料显示侧方清扫组(TM E+LND)的3年生存率明显高于传统手术组(TM E)。
综上所述,我们认为,选择低位直肠癌侧方淋巴结清扫的关键在于对低位直肠癌临床病理学特征、生物学特点、淋巴转移规律,以及目前医学检查手段的运用和推理。所以给予低位直肠癌患者的侧方淋巴结清扫,无论是从直肠癌根治术还是减轻肿瘤负荷,尤其是对低分化、未分化及黏液腺癌及有复发高危因素的病人,具有积极意义。
[1]Radice E,Dozois RR.Locally reeurrent rectal cancer[J].Dig Surg,2001,18:355-362
[2]Maslekar S,Sharma A,Macdonald A,et a1.Do supervised colorectaI trainees difer from consultants in terms of quality of TME surgery[J].Colorectal Dis,2006,8:790-794
[3]Hohenberger W,Merkel S,Matzel K,et a1.The influence of abdomino.per.anal(intersphincteric)resection of Iower thiId reetal carcinoma on the rates of sphincter preservation and Iocoregional recurrence[J].Colorectal Dis,2006,8:23-33
[4]Heald RJ,Husband EM,Ryall RD.The mesorectum in rectal cancer surgery the clue to pelvic recurrence[J].Br J Surg,1982,69(10):613-616
[5]Japanese Society for Cancer of the Colon and Rectum.General Rules for Clinical and Pathcological Studies on Cancer of the Colon,Rectum and Anus[M].7thedition Tokyo:Kanehara,2006
[6]Sugihara K,Kobayashi H,Kato T,et al.Indication and benefitof pelvic sidewal1 dissection for rectal cancer[J].Dis Colon Rectum,2006,49:1663,1672
[7]Sato H,Maeda K,Maruta M,et al.Who can get the beneficial effect from lateral lymph node dissection for Dukes C rectal carcinoma below the peritoneal reflection[J].Dis Colon Rectum,2006,49:3-12
[8]Ueno H,Mochizuki H,Hashiguehi Y,et a1.Potential prognostic benefit of lateral pelvic node dissection for rectal cancer located below the peritoneal reflection[J].Ann Surg,2007,245:80-87
[9]Canessa CE,Badta F,Fierro S,et a1.Anatomic study of the lymph nodes of the mesoreetum[J].Dis Colon Rectum,2001,44(9):1333-1336
[10]董新舒,徐海涛.提高结直肠癌综合治疗的水平 [J].结直肠肛门外科,2006,12(1):19
[11]Kyo K,Sameshima S,Takahashi M,et a1.Impact of autonomic nerve preservation and lateral node dissection on male urog enital function after total mesorectal excision for lower rectal cancer[J].World J Surg,2006,30(6):1014-1019
[12]Matsuoka H,Masaki T,Sugiyama M,et a1.hnpact of lateral pelvic lymph node dissection on evacuatory and urinary functions following low anterior resection for advanced rectal carcinoma[J].Langenbecks Arch Surg,2005,390(6):517-522
