腹腔镜造口旁疝修补术13例报告
2012-08-20胡炳仁蒋飞照朱恒梁尤和谊郑晓风
胡炳仁 唐 兵 蒋飞照 朱恒梁 韩 宇 尤和谊 郑晓风
(温州医学院附属第一医院腔镜外科,温州 325000)
造口旁疝是肠造瘘术常见并发症,回肠造口旁疝的发生率约为28%,而结肠造口旁疝发生率更会高达48%[1]。术后发生造口旁疝在一定程度上影响了病人的生活质量,并可导致内容物嵌顿、肠梗阻等急性并发症。造口旁疝修补方法主要包括筋膜修补、造瘘口重建(移位)和置入人工合成补片修补。腹腔镜造口旁疝修补术采用腹腔内补片贴置技术,与传统的开腹造口旁疝修补术相比具有恢复快、并发症少和复发率低等优势,正逐步得到应用[2,3]。我们在2007年11月~2011年10月完成13例腹腔镜造口旁疝修补术,现将其临床疗效及手术体会报道如下。
1 临床资料与方法
1.1 一般资料
本组13例,男5例,女8例。年龄48~72岁,平均58岁。体重指数26~33,平均29。病程2~12年,平均6年。均有造瘘口旁可复性包块,立位出现,其中12例平卧时可自行回纳或需用手辅助回纳,1例不能回纳。11例有反复腹痛、腹胀症状,2例因疝囊较大影响造口袋的密封需要手术治疗。术前均行腹部CT检查,疝囊最大直径10~20 cm,平均16 cm,疝环最大直径4~8 cm,平均5 cm,疝内容物均为肠管及网膜组织(图1)。2例回肠代膀胱造瘘,11例左下腹永久性乙状结肠造瘘(其中1例合并1处切口疝)。1例乙状结肠造口旁疝合并腹壁切口疝行腹腔镜下补片修补术后1年复发。具体临床资料见表1。合并2型糖尿病1例,高血压2例,慢性阻塞性肺疾病1例。
病例选择标准:有反复腹痛、疝的嵌顿、影响排便、疝囊较大影响造口袋的密封,或因疝囊较大影响外观,心肺功能可耐受手术和全麻。手术修补时间选在肿瘤术后3年以上,肿瘤已趋稳定,无复发。
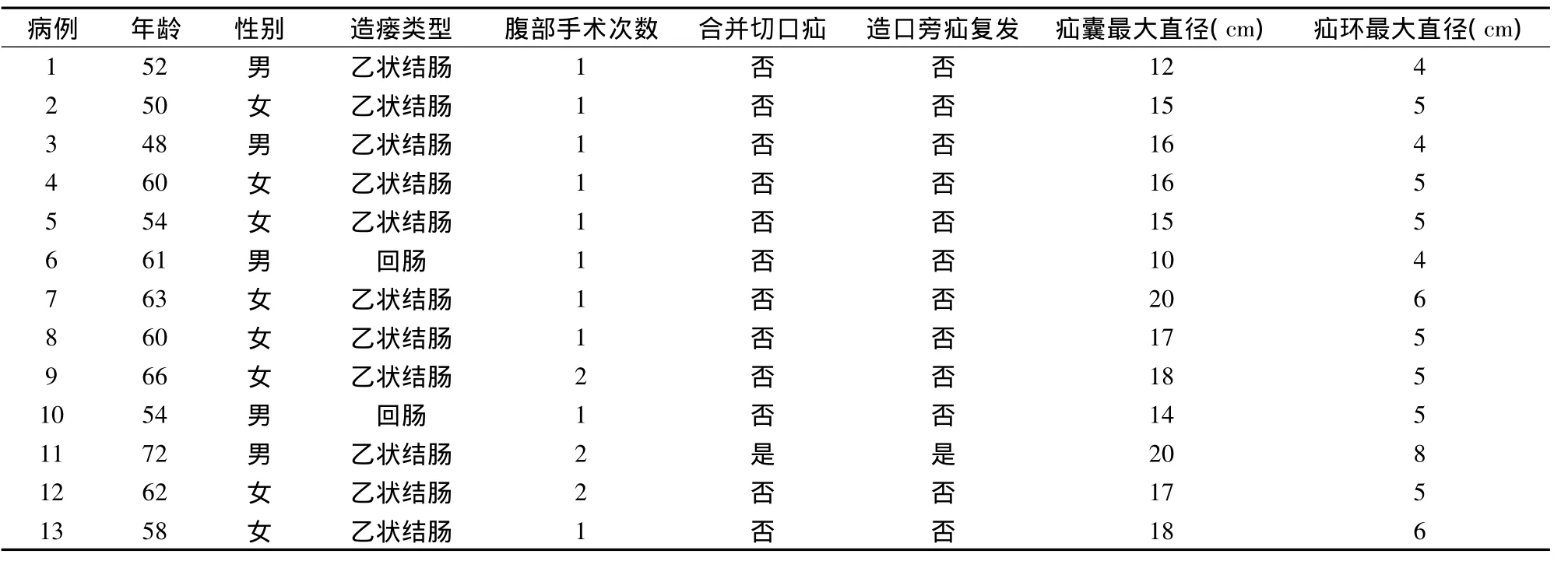
表1 13例造口旁疝的临床资料
1.2 方法
术前常规肠道清洁准备及预防性使用抗生素。气管插管全身麻醉,平卧位。常规消毒铺巾后贴手术膜封闭造瘘口。术者和助手站在疝的对侧。切口选在造口旁疝对侧腋前线肋缘下3横指及以下(图2)。开放法置入第一个12 mm trocar(A点),或将镜头置于trocar中监视下穿刺进腹,气腹压力13 mm Hg,置入30°腹腔镜,先行腹腔内探查,了解有无穿刺损伤和腹腔内粘连的程度。于此穿刺孔下方再做2个5 mm切口(B、C点),在腔镜监视下分别置入5 mm trocar,调整至骨盆稍高位。另一方法是A点为10 mm观察孔,B点为5 mm,C点为12 mm。分离疝内肠管与疝环口及疝囊壁间粘连,以及造瘘口下方造瘘肠管与腹壁及疝环间粘连,游离造瘘段肠管,尽量采用锐性分离,减少超声刀的使用。置入一软尺于腹腔内测量疝环的大小、造瘘肠管的直径,选择比疝环两边缘至少宽3~5 cm的强生公司Proceed部分吸收防粘连补片予适当修剪,中间留圆孔,以造瘘段肠管刚能通过为准,将补片卷曲后经12 mm trocar放入腹腔,补片置于原疝囊下方,注意补片的防粘连面朝向腹腔,补片的开口部分须有重叠,确保补片边缘超过疝环口3~5 cm,5 mm螺旋钉枪于疝环边缘和补片边缘各钉合一圈以妥善固定补片与疝环周围腹壁及筋膜(图3),钉合时用手掌对冲外压腹壁使钉合牢固,要求每个螺旋钉间隔1~1.5 cm,缺损区内不宜安放螺旋钉。造瘘肠管与补片漏口边缘之间不予缝合固定。6例因术中创面较大放置下腹部引流管。
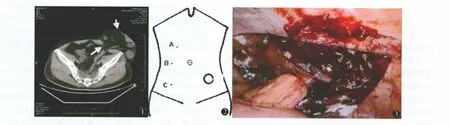
图1 术前CT显示造口旁疝,疝囊直径约16 cm,疝内容物为肠管及网膜组织,腹壁筋膜缺损范围约4 cm图2 穿刺套管放置位置 图3 补片固定
2 结果
13例均顺利完成手术。手术时间60~170 min,平均108 min。6例术中放置腹腔引流管,术后1~3天拔除。术后腹部予腹带包扎,术后1~2 d开始进食及下床活动。住院时间3~7 d,平均4 d。术中并发症2例:1例术中将腔镜镜头置于12 mm可视trocar直视下穿刺进腹时损伤横结肠系膜血管,右肋缘下小切口进腹探查,肠管无损伤,结扎出血血管;1例在分离粘连时损伤造瘘肠管,从原造瘘口进腹,切除部分造瘘肠管后行造瘘口原位重建。这2例均重新建立气腹后完成腹腔镜造口旁疝修补。术后并发症3例:2例血清肿,予局部经皮穿刺抽吸清除;1例切口感染,予换药后愈合。无补片感染、移除补片、肠梗阻及肠漏等并发症。门诊随访5~52个月,平均26个月,其中9例>24个月。1例复发,该例造口旁疝内容物不能回纳,疝环口直径约8 cm,术后2个月原疝囊边缘处复发。1例术后2年死于肺部感染。
3 讨论
3.1 腹腔镜造口旁疝修补术现状
最早的腹腔镜造口旁疝修补术由Porcheron等[4]在1998年报道,早期的研究表明腹腔镜造口旁疝修补术后住院时间缩短,更快地恢复正常活动和日常生活,手术视野更为清晰,操作更为简便,手术切口远离造瘘口污染部位,感染率更低[4,5]。目前腹腔镜造口旁疝补片无张力修补术主要有3种方法[6]:①Sugarbaker法,使用适当的补片将造口肠管及其旁疝同时予以修补;②钥匙孔法(Keyhole技术),将补片剪一个侧口,近补片中央处剪一与造口肠管相当的孔隙,补片围绕造口肠管将疝环予以修补;③结合上述两种方法,先使用一适当的补片用钥匙孔法将造口旁疝予以修补,再使用Sugarbaker法用一略大的补片将造口肠管及第一张补片全部覆盖,即三明治法。不同术式各有优缺点。本组采用钥匙孔法。
3.2 并发症的发生及处理
造口旁疝修补术是一项复杂而且并发症发生率较高的手术。聚丙烯补片直接跟腹腔及肠管接触可能导致一系列严重并发症,包括腹腔内粘连形成、肠梗阻及补片侵蚀入肠管、肠漏等,而在造口旁疝修补术中这种现象更为明显[7]。防粘连补片的出现很好地解决了这一问题。我们对13例造口旁疝在腹腔内置入Proceed部分吸收防粘连补片,5例发生并发症。
本组术中出现1例横结肠系膜血管损伤,值得注意的是,该例为肥胖患者,腹壁较厚,12 mm可视trocar在穿刺进腹时角度偏向外侧,致使进入腹膜后间隙损伤结肠血管,幸运的是并不是结肠主干供应血管,予快速进腹探查,结扎出血血管。因此,对于过度肥胖患者,在建立气腹的操作中一定要注意,大血管的损伤往往会导致致命的后果。术中出现1例造瘘肠管损伤,在使用超声刀分离造瘘肠管周围与腹壁粘连的肠管时,因粘连较为致密,难以辨认肠管与腹壁间的间隙,超声刀过于靠近肠管导致损伤。故而我们建议在分离粘连时宁可靠近腹壁,尽量选用锐性分离,分离后再予充分止血。该例予切除部分造瘘肠管后原位重建造瘘口,重新建立气腹后完成腹腔镜疝修补。术后2例皮下血清肿,局部经皮穿刺抽吸清除。术野的渗出是不可避免的,但在术中,应注意对分离后的创面予充分止血。另外,我们对每例均在术后进行局部腹壁B超检查,发现血清肿,给予及时处理,可以减少术后感染。补片感染是造口旁疝修补术的一个较为严重的并发症,往往需要再次手术或移除补片,并且可能导致术后疝复发[7]。本组13例均成功完成腹腔镜下补片修补,无补片感染发生,1例术后穿刺部位感染,通过开放引流及应用抗生素后痊愈。Surgarbaker法将造瘘肠管置于补片一侧,理论上可以导致严重的肠管成角而在补片活瓣装置部位出现造瘘口梗阻,Craft等[8]报道了这一情况,而钥匙孔技术理论上不会存在补片所致肠管成角或压迫肠管而出现造瘘口梗阻的可能性。不过在钥匙孔手术操作中也要注意,固定补片时应根据造口的大小调节补片开口,确保补片和造口紧密贴合,但不要压迫、影响肠道功能。本组13例无肠梗阻、肠漏等并发症发生,表明将Proceed补片置入腹腔内完成造口旁疝修补术同样是安全和可行的。
3.3 术后复发
术后复发问题一直是造口旁疝修补术的研究热点,报道显示,腹腔镜修补术治疗腹壁切口疝以及造口旁疝较传统开腹手术而言,具有更低的复发率[9,10]。我们采用Proceed补片对13例造口旁疝行腹腔镜钥匙孔法修补,平均随访时间超过2年,1例复发,复发率为8%。术中对腹腔内疝环直径和肠管直径的测量、补片中央圆孔的修剪、补片置入腹腔后的定位调整等几个细节对手术的成功十分重要。我们通过腹腔内量尺测量疝环大小,指导选择合适大小的补片,补片过小会增加术后复发的风险,补片过大会增加术中操作的难度。补片中央圆孔过小会造成术后造瘘口梗阻,过大也同样会增加术后复发的风险。补片置入腹腔之前要在防粘连面做方向标记,补片长轴与疝环和造口肠管的长轴相一致,以免补片歪斜造成修补不到位。本组复发病例为早期手术病例,术前疝囊较大,疝内容物不能回纳,疝环口直径也较大,术中没有准确地估计造瘘周围疝环的大小和位置,修剪和放置固定补片时操作不当,剪圆孔时估计不足,没有注意一侧的疝囊较大,放置时该侧补片超出疝环边缘不足3 cm,致使术后复发。手术的改进需要经验的积累,因此,对于初学者,上述细节是十分重要的。需要指出的是,虽然本组复发率并不高,但需要更大的样本量以及更长的随访时间来观察。
我们认为,如果注意操作要点和细节,采用Proceed补片来完成腹腔镜造口旁疝钥匙孔修补术是安全可行的,临床疗效较为满意,在降低造口旁疝修补术后补片相关并发症发生率和复发率方面具有一定的意义。
1 Hansson BM,de Hingh IH,Bleichrodt RP.Laparoscopic parastomal hernia repair:pitfalls and complications.Hernia Repair Sequelae,2010,3:451 -455.
2 姚其远,陈 浩,丁 锐,等.腹腔镜下造口旁疝补片修补术.中国微创外科杂志,2006,6(12):952 -954.
3 Craft RO,Huguet KL,McLemore EC,et al.Laparoscopic parastomal hernia repair.Hernia,2008,12:137 -140.
4 Porcheron J,Payan B,Balique JG.Mesh repair of paracolostomal hernia by laparoscopy.Surg Endosc,1998,12:1281.
5 Votik A.Simple technique for laparoscopic paracolostomy hernia repair.Dis Colon Rectum,2000,43:1451 -1453.
6 Berger D.Laparoscopic repair of parastomal hernia.Chirurg,2010,81:988-992.
7 Mancini GJ,McClusky DA,Khaitan L,et al.Laparoscopic parastomal hernia repair using a nonslit mesh technique.Surg Endosc,2007,21:1487-1491.
8 Craft RO,Huguet KL,McLemore EC,et al.Laparoscopic parastomal hernia repair.Hernia,2008,12:137 -140.
9 Pierce RA,Spitler JA,Frisella MM,et al.Pooled data analysis of laparoscopic vs.open ventral hernia repair:14 years of patient data accrual.Surg Endosc,2007,21:378 -386.
10 Hansson BM,de Hingh IH,Bleichrodt RP.Laparoscopic parastomal hernia repair is feasible and safe:early results of a prospective clinical study including 55 consecutive patients.Surg Endosc,2007,21:989-993.
