妊娠合并糖尿病132例临床治疗分析
2012-07-30吴喜才
吴喜才
广东省妇幼保健院内科,广东广州 511400
妊娠合并糖尿病(GDM),指的是产妇原本就是糖尿病患者,在此基础上出现合并妊娠症,亦或者是产妇在妊娠前是隐性糖尿病患者,妊娠后才发展为糖尿病[1]。妊娠合并糖尿病诊治的临床过程十分复杂,导致孕妇以及新生儿的死亡率仍然很高。我院自2010年4月开始采用饮食控制联合运动治疗法以及胰岛素控制治疗法控制孕妇的血糖量,取得了令人满意的治疗效果,现报道如下。
1 资料与方法
1.1 一般资料
选用2010年4月~2012年4月期间入住我院治疗妊娠合并糖尿病的孕妇132例,将其设定为GDM组,23~42岁为孕妇的年龄范围,26.4岁为孕妇的平均年龄;33~40周为孕育时间范围,36.5周为平均孕育时间;132例孕妇中有73例为初产妇,其余59例为经产妇。选用同期入住我院分娩的正常孕妇132例,将其设定为对照组,22~41岁为孕妇的年龄范围,26.6岁为孕妇的平均年龄;32~40周为孕育时间范围,36.3周为平均孕育时间;132例孕妇中有75例为初产妇,其余57例为经产妇。两组孕妇无论是在年龄范围、平均年龄、孕育时间范围以及平均孕育时间上,还是孕妇是否曾经生产过等情况经统计学处理,差异无统计学意义(P > 0.05),具有可比性。
1.2 治疗方法
根据孕妇自身条件以及糖尿病情况轻重等情况,对患有妊娠合并糖尿病的孕妇采取2种治疗方案,分别为:饮食控制联合运动治疗法以及胰岛素控制治疗法。GDM组132例孕妇中有98例采用饮食控制联合运动治疗法控制血糖量,饮食治疗方法为:营养科营养师按照产妇体重、怀孕时间和孕妇自身血糖含量来计算总热量,从而为每一位患病孕妇制定出适合其自身的饮食方案。运动治疗方法为:将产科同内科治疗原则相结合,督促孕妇采取适当的运动治疗,尤其是体重超重的孕妇,饭后30min孕妇应该做一些有氧运动,散步就是一种较好的有氧运动选择,120次/min以内为孕妇运动时应保持的心率范围,严忌剧烈运动。当饮食控制联合运动治疗法不能将孕妇的血糖控制在正常范围内时,便要采用药物治疗,即:饭前30min为产妇注射胰岛素。GDM组132例孕妇中有34例采用胰岛素控制治疗法控制血糖量。
1.3 诊断依据
怀孕期间进行2次血糖量检查,时间分别在怀孕24~28周以及32~34周。检查前3 d孕妇的饮食可以正常,之后8~14 h要禁食并空腹采血检验血糖,之后把质量为75 g的葡萄糖溶在250 mL水中,5 min内喝完,饮糖1、2 h以及3 h后,分别采集血液检验血糖量。空腹、1 h、2 h以及 3 h血糖量分别≥5.8、10.6、9.2、8.1 mmol/L,即糖筛查呈阳性。检查结果中2项或者2项以上大于等于正常值,即可诊断其属于糖尿病[2]。
1.4 统计学方法
采用SPSS 17.0统计学软件进行分析,对两组孕妇并发症情况以及新生儿并发症情况进行比较,对其并发症发生率进行统计,P<0.05为统计学差异。
2 结果
2.1 治疗结果
对照组孕妇发生妊高症、羊水过量、产后感染以及产后大出血等并发症情况同GDM组均无显著差别,P>0.05;对照组孕妇剖腹产以及早产现象显著低于GDM组孕妇,P<0.05。两组孕妇并发症比较情况,见表1。对照组新生儿发生胎儿窘迫、新生儿窒息、巨大儿、高胆红素血症以及低血糖等并发症情况同GDM组均无显著差异,P>0.05。两组新生儿并发症比较情况,见表2。
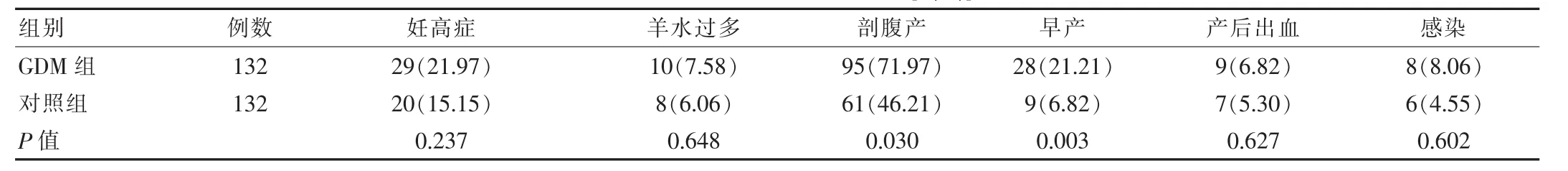
表1 两组孕妇并发症比较情况[n(%)]
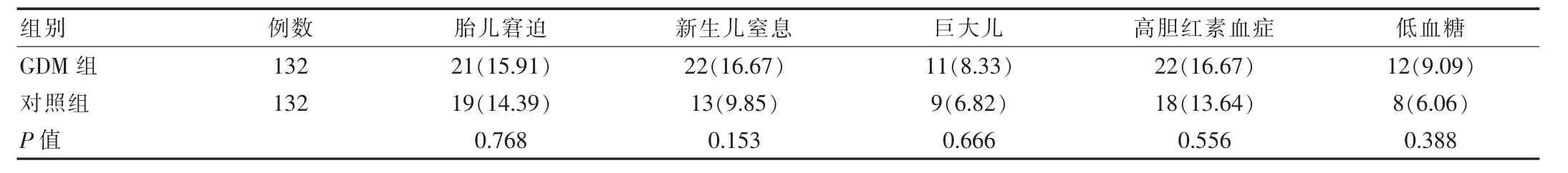
表2 两组新生儿并发症比较情况[n(%)]
3 讨论
GDM发病机制的主要环节便是胰岛素抵抗以及胰岛B细胞分泌不足[3]。由于GDM孕妇分泌过多的胰岛素,这些过多的胰岛素凭借对脂质代谢的干扰导致对血管产生损伤,从而提高了内皮细胞层的通透性,降低了机体抗血栓的能力,对血管舒缩因子之间的平衡会产生影响,最终导致孕妇以及新生儿出现各种并发症现象[4]。因此GDM必须得到我们足够的重视。
研究结果显示,患有GDM孕妇通过饮食控制联合运动治疗法或者胰岛素控制治疗法治疗治疗后,孕妇并发症以及新生儿并发症情况同对照组并无显著差异,GDM组孕妇仅有剖腹产以及早产情况显著高于对照组,P<0.05,孕妇其余并发症现象以及新生儿并发症情况同对照组并无显著差异,P>0.05。2种治疗方案能够将孕妇的血糖水平调节在正常水平之内,从而大大减少了对脂质代谢的干扰以及对血管的损伤,因此孕妇及新生儿合并症的现象大大降低,从而孕妇同新生儿的死亡率也随之显著降低。
总而言之,针对患有妊娠糖尿病的孕妇,医护人员应该采取早发现早治疗的方针,只有这样妊娠质量才能够得到保证、并发症现象才能得以减少。饮食控制联合运动治疗法以及胰岛素控制治疗法治疗GDM孕妇的效果十分显著,可以推广到相关临床中。
[1]姚兰,张建梅,李萍.妊娠合并糖尿病对母婴的影响研究[J].当代医药,2011,17(2):45.
[2]中华医学会妇产科学分会产科学组,中华医学会围产医学分会妊娠合并糖尿病协作组.妊娠合并糖尿病临床诊断与治疗推荐指南(草案)[J].中国实用妇科与产科杂志,2007,25(6):474.
[3]鞠吉英.妊娠合并糖尿病48例临床分析[J].中国现代药物应用,2008,2(23):115.
[4]阮淑珍.孕期保健对妊娠糖尿病妊娠结局的影响[J].中国民族民间医药,2010,18(14):186.
