妊娠期急性脂肪肝21例临床分析
2012-06-09王夫川庞秋梅
王夫川 庞秋梅
(首都医科大学附属北京佑安医院,北京100069)
妊娠期急性脂肪肝21例临床分析
王夫川 庞秋梅
(首都医科大学附属北京佑安医院,北京100069)
目的 探讨妊娠期急性脂肪肝的临床特点,为早期诊断和及时治疗提供依据,以降低母婴死亡率。方法 回顾性分析1998年1月至2010年11月间收治的21例妊娠期急性脂肪肝患者的临床资料。结果 患者均有消化道症状和黄疸。并发症:凝血功能障碍21例,肝性脑病18例,产后出血16例,肾功能不全12例,呼吸功能障碍9例,肺部感染6例,脑水肿5例,心衰5例,血胸2例。生化指标主要表现为血胆红素异常升高、肝功能损害、凝血机制障碍、血小板减少、低血糖、肾功能不全、血中性粒细胞增高、尿胆红素阳性等。超声检查提示有脂肪肝10例,肝弥漫性病变9例,未见异常2例;其中4例行肝穿刺符合妊娠期急性脂肪肝。孕产妇死6例,死亡率28.6%;围产儿死亡6例,死亡率 26.1%(6/23)。结论 该病预后仍较差,应重视临床特点,及时早期诊断,加强多科协作抢救及治疗,尽快终止妊娠,降低母婴病死率。
妊娠期急性脂肪肝;临床特点;早期诊断;母婴预后
妊娠期急性脂肪肝(acute fatty liver of pregnancy,AFLP)又称妊娠特发性脂肪肝,是发生在妊娠晚期的一种严重并发症,主要病变为肝脏脂肪变性,短期内可发生多脏器损害,母婴病死率很高,一直为临床所重视。为了提高对AFLP发病特点及辅助检查特点的认识,探讨如何进行早期诊治,现将我院1998年1月至2010 年11月收治的21例AFLP患者的临床资料分析如下。
1 资料与方法
1.1 一般资料 本组21例均为确诊妊娠期急性脂肪肝的患者。年龄24~41岁,中位年龄27岁。初产妇16例,经产妇5例。单胎19例,双胎2例。孕28~37周10例,死亡5例;≥37周11例,死亡1例。早产儿10例(死产3例),足月儿13例(死胎2例,死产1例),围产儿病死率26.1%(6/23)。
1.2 临床表现 全部病例均有不同程度恶心、呕吐、喜食冷饮、纳差等消化道症状,1周之内迅速出现全身黄疸,病情进展迅速,并发凝血功能障碍21例(100.0%),肝性脑病18例(85.7%),肾功能不全12例(57.1%),呼吸功能障碍9例(42.8%),肺部感染6例(28.6%),脑水肿5例(23.8%),心衰5例(23.8%),血胸2例(9.5%)。
1.3 实验室检查 21例均有白细胞升高,血小板下降,血清胆红素明显升高,以直接胆红素为主,转氨酶轻至中度升高;血氨明显升高18例,血糖降低13例,血肌酐明显升高12例,尿胆红素阳性17例,各种肝炎标志物阴性17例,乙肝病毒表面抗原阳性4例,尿蛋白阳性2例。
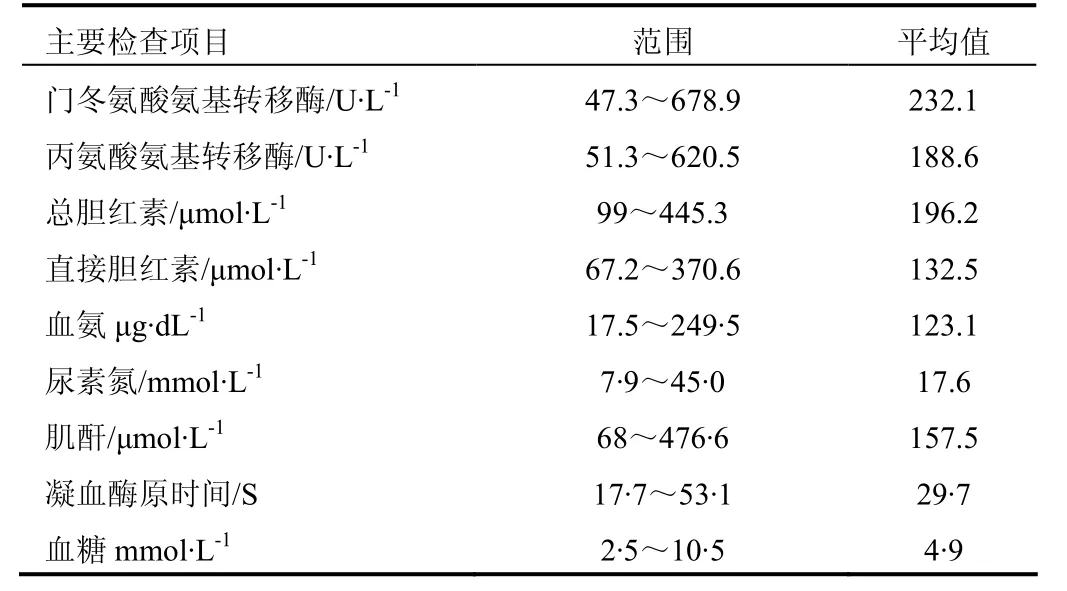
表1 11例AFLP患者的实验室检查结果
1.4 其它检查 21例患者均行肝脏B超检查:提示脂肪肝10例,诊断率47.6%;肝弥漫性病变9例,占42.8%;未见异常2例,占9.5%。4例行肝穿刺病理检查符合妊娠期急性脂肪肝。
1.5 治疗及预后 患者入院后即确诊或高度怀疑AFLP,并立即予保肝、输新鲜血浆及凝血因子纠正凝血功能障碍、支持治疗及尽快终止妊娠等治疗。本组21例中入院后均于28小时内终止妊娠;阴道分娩11例发生产后出血7例;剖宫产10例发生产后出血9例,19例产后入重症监护病房,予综合治疗,15例痊愈出院,2例患者在出现严重的并发症后,因多器官功能衰竭而死亡,4例病情危重放弃治疗,随访患者均于出院1周内死亡,孕产妇病死率为28.6%。发病7日内就诊12例,死亡2例,发病8~14天就诊9例,死亡4例。治疗有效患者血胆红素多于产后4d左右开始下降,反映凝血功能的各项指标多于产后3~10d恢复正常,肌酐约在产后1周下降至正常范围,转氨酶和胆红素约产后1个月恢复至正常范围。
3 讨论
在祖国医学上,妊娠期急性脂肪肝属于“急黄”范畴,中医认为患者产生此病的原因是患者“脾胃有热,谷气郁蒸”,从而使患者“卒然发黄,心满气喘,命在顷刻,故云急黄也。”患有此病的患者大多体质较差,妊娠后脾胃虚弱而诱发起病。患者一旦脾胃虚弱,就会导致气血化生无源,致使脏腑受损严重,阴阳严重失调,此病发展迅速,若不及时救治,胎儿必死无疑[1]。
妊娠期急性脂肪肝(AFLP)是妊娠期特有的、致命性的少见疾病,其确切病因和发病机制尚不明确,越来越多的研究表明AFLP与线粒体脂肪酸氧化功能障碍(fatty acid oxida-tion disorders,FAOD)有关[2]。该病多发于妊娠末期,发病率约为1/1.3万,以黄疸、凝血障碍、脑病及肝脏小滴脂肪变性为特征[3],起病急而凶险,病死率高。早期诊断、及时终止妊娠是治疗此病的关键。
3.1 认识、重视本病临床特点 本组病例的临床表现多样,总结本组AFLP的主要临床特点为:①早期出现消化道症状及黄疸。②化验室检查特点主要为肝功能障碍,明显胆酶分离,严重的凝血功能障碍。③易并发多脏器功能衰竭。④B超为非特异性检查,仅供参考。目前国内常用AFLP患者诊断标准[4]:①既往无肝病史、无肝炎接触史;②妊娠晚期突然出现不明原因恶心、呕吐、上腹不适、黄疸等症状。实验室检查:①尿蛋白阳性,尿胆红素阴性;②转氨酶增高,血清胆红素增高;③凝血酶原时间(PT)、部分凝血活酶时间(APTT)显著延长,血小板减少;④血糖下降,血氨增高;⑤血尿素氮(BUN)、肌酐(Cr)均升高;⑥B超检查提示密度增高,呈雪花状;⑦病理检查为唯一确诊标准。且查阅国内相关资料均提示AFLP患者尿胆红素阴性[4,5],本组21例病例中有17例尿胆红素为强阳性,可能的机理为妊娠急性脂肪肝患者有明显的胆红素升高,以结合胆红素升高为主,而结合胆红素为水溶性,可通过肾小球而排除[6],但随着病人肝细胞损害的恢复,尿胆红素即完全消失。21例中有4例为乙肝病毒表面抗原阳性,入院后排除重症肝炎明确为乙肝病毒携带者,也有学者发现AFLP与乙肝病毒有关,故笔者认为目前国内应用的妊脂肝的诊断标准有待进一步总结完善。Rosa等[7]回顾性分析了2211例AFLP患者,发现乙肝病毒携带者更易发生AFLP。Ch'ng等[8]于2002年提出以下14项中至少满足6项的AFLP诊断标准:呕吐;腹痛;多饮或多尿;肝性脑病;胆红素升高(>14μmol/L);低血糖(<4 mmol/L);尿酸升高(>340μmol/L);WBC升高(>11×109/L);存在腹水或超声检查提示前方增强、后方衰减;AST或ALT升高(>42U/L);血氨升高(>47μmol/L);肾功能不全(Cr>150μmol/L);凝血功能障碍(PT>14s或APTT>34s);肝穿病理检查提示微泡脂肪变性。以上标准在国外进行的2项大规模前瞻性临床研究中得以应用,临床符合情况较好[8-9]。在国内临床中可加以运用,争取早期诊断和治疗,强调早期诊断和识别轻型患者是改善患者预后的关键。
3.2 重视AFLP的早期诊断和治疗 由于妊娠是AFLP的发病诱因,因此及时终止妊娠是最重要的治疗方法。由于凝血功能异常明显,无论阴道自然分娩或剖宫产都可能发生不可控制的产后出血[10],本组21例中,均在确诊或高度怀疑AFLP后28h内终止妊娠,11例阴道产,产后出血7例;10例剖宫产,产后出血9例。阴道分娩对产妇危险小,恢复快,但产程中应严密监视病情变化,监测凝血功能;若宫颈条件差短期内不能经阴道分娩或有产科指征者,应采用剖宫产术。因此,我们认为,在积极补充凝血物质后,应尽快终止妊娠。有研究认为,影响预后的因素主要有就诊延迟、TBIL上升迅速、进展性的肝性脑病及呼吸或循环衰竭[11]。本组21例中,发病7日内就诊12例,死亡2例,发病8~14d就诊9例,死亡4例。故孕期加强保健,早期识别和诊断AFLP,尽快终止妊娠,是降低母婴死亡率的关键。
总之,AFLP病情凶险,易发生急性肝、肾衰竭、DIC等多脏器功能衰竭。提高对AFLP发病特点及辅助检查特点的认识,早期诊断,及时治疗,大部分患者肝、肾功能可恢复正常,可明显改善预后。
[1] 史晓峰.妊娠期急性脂肪肝的研究概况[J].国医论坛,2008,23(4):51-53.
[2] Bacq Y ,Liver diseases unique to pregnancy: A 2010 update[J]. Clin Res Hepatol Gastroenterol, 2011,2(8):486-487.
[3] KurosakiM,TakagiH,Hosomura Y, et al. Acute fatty live of pregnancy Showingmicrobial infection in the live[J]. InterMed, 2000,39:1064-1067.
[4] 曹泽毅.中华妇产科学[M].北京:人民卫生出版社,2004,11:546.
[5] 李丽,王芳,张彦芳.妊娠急性脂肪肝24例临床分析[J].现代妇产科进展,2010,19(5):380.
[6] 戚仁铎.诊断学[M].3版.北京:人民卫生出版社,1988,12:32.
[7] Rosa H, Sherrie S, Beate D, et al, A population-based study of acute fatty liver of pregnancy incidence and maternal and neonatal outcomes[J]. Am J Obst Gynecol, 2003,189(6):147.
[8] Ch'ng CL, Morgan M, Hainsworth I, et al. Prospective study of liver dysfunction in pregnancy in Southwest Wales[J]. Gut, 2002,51(6):876-880.
[9] Knight M, Nelson-Piercy C, Kurinczuk JJ, et al. A prospective national study of acute fatty liver of pregnancy in the UK[J]. Gut, 2008,57(7): 951-956.
[10] Holzman RS, Riley LE, Aron E, et al. Perioperative care of a patient with acute fatty liver of pregnancy[J]. Anesth Analg, 2001,92(5):1268-1270.
[11] Bahloul M,Dammak H,Khlaf-Bouaziz N,et al.Acute fatty liver of pregnancy. About 22 cases[J]. Gynecol Obstet Fertil, 2006,34(7-8):597-606.
10.3969/j.issn.1672-2779.2012.15.025
1672-2779(2012)-15-0035-02
张文娟
2012-05-08)
