人工膝关节置换术治疗重度膝骨性关节炎的临床疗效
2012-05-08桂召柳吴天亮赵广超曹松松
桂召柳,吴天亮,赵广超,曹松松
(芜湖市第二人民医院 骨科,安徽 芜湖 241000)
随着人口逐渐的老龄化,60岁以上患膝关节骨性关节炎的发病率达30%,所导致的膝关节疼痛、畸形及活动障碍严重影响了老年人的日常生活,伴随生活水平及对生活质量要求的不断提高,积极手术治疗是改善症状的主要方法[1]。在膝骨性关节炎早期,保守治疗及关节镜清理术可延缓病情的发展,对于重度膝关节炎,软骨破坏严重,关节间隙明显狭窄,甚至消失、内翻或外翻、屈曲挛缩畸形严重,关节活动明显受限,因而探讨重度膝骨性关节炎的治疗意义更大。人工膝关节置换术已不断成熟发展,是一种安全、有效地缓解疼痛及改善生活质量的方法[2]。我院自2008年1月~2011年5月对15例(16膝)重度骨性关节炎患者行人工全膝关节置换术,临床效果满意。现报道如下。
1 临床资料
1.1 一般资料 本组共15例,男5例,女10例;年龄59~85岁,平均(75.5±11.4)岁;均为重度骨性关节炎患者,其中单侧左膝9例,单侧右膝5例,双膝1例。严重膝内翻10例,严重膝外翻6例,重度屈曲畸形10例,病程11个月~40年。采用的假体为后稳定型假体。
1.2 术前准备 术前详细的全面检查,请相关科室会诊,控制高血压、糖尿病及相关伴发疾病,必要时请麻醉科会诊,共同制定术前治疗计划,常规摄站立位双下肢全长正位片,术前30 min静滴抗生素。
1.3 手术方法 采用仰卧位,膝关节正中纵行切口,髌内侧旁进入关节,先进行滑膜、骨赘切除、松解内外侧挛缩的软组织,翻开髌骨使股骨远端和胫骨近端关节面完全暴露,切除前后交叉韧带和半月板,再进行胫骨、股骨的截骨,股骨截骨面保持外翻5°~7°,外旋 3°,胫骨截骨面后倾 5°,均未行髌骨置换,修整髌骨软骨面,电刀沿髌骨周围烧灼以阻断神经支配,减少术后膝前疼痛率的发生。安装假体试模,了解下肢力线、关节松紧、内外翻稳定度及髌骨轨迹。用0.05%碘伏及大量清水彻底冲洗关节腔,调配带抗生素的骨水泥,安装胫骨和股骨假体,置引流管一根,屈曲位缝合伤口,下肢弹力绷带包扎。
1.4 术后处理及康复指导 术后记录引流量,48 h后拔除引流管,抗生素预防应用3~5 d,术后常规5 000单位的低分子肝素钠10 d。术后6 h指导行股四头肌等长收缩训练,第3天开始利用CPM机被动功能锻炼及主动锻炼,术后1周扶助行器下地负重锻炼。术后及出院后定期复查X线片(见图1)。
1.5 评分标准 术前及术后末次随访采用HSS(hospital for special surgery)评分标准[3]。总分>85分为优,70~84分为良,60~69分为一般,﹤60分为差。
2 结果
本组病例均获随访,随访6~40个月,按HSS评分标准,术前平均为(49±4.72)分,末次随访平均为(87±8.32)分,其中优10膝(62.5%),良5膝(31.3%),可1膝(0.63%),优良率93.8%,膝关节活动度术前平均62.45°,膝关节伸直均为0°,屈曲为85°~129°。本组1例男性患者术后麻醉谵妄,自动出院,功能锻炼欠佳,膝关节活动度<90°。术后2例患者发生深静脉血栓形成,经抗凝及对症处理后痊愈,3例术后短期内膝关节疼痛不适,指导锻炼及理疗后好转,无膝关节感染、肺栓塞、假体松动等并发症发生。
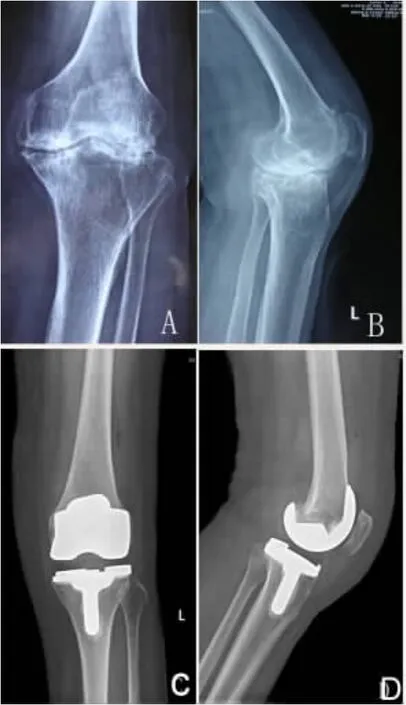
图1 左膝骨性关节炎患者X线片
3 讨论
3.1 适应证和禁忌症 掌握适应证:①膝关节各种炎症性关节炎,如骨性关节炎、类风湿性关节炎;②创伤性关节炎、血友病性关节炎;③膝关节骨肿瘤或滑膜良性肿瘤;④感染性关节炎;⑤缺血性骨软骨坏死性病变,部分学者认为髌骨关节骨性关节炎也可行膝关节置换术。禁忌症:①膝关节周围肌肉瘫痪,肌力不足并发症多;②膝关节融合于功能位,无明显疼痛或畸形症状;相对禁忌症包括肥胖、基础疾病多,不能耐受手术,患者年纪轻,术后活动量大[4]。本组15例患者病程长,疼痛、畸形明显,日常生活受限明显,术中见关节退变明显,关节软骨脱落,软骨下骨硬化坏死,保守治疗及部分关节镜手术后症状无明显改善,行置换术后临床症状改善明显。
3.2 早期康复锻炼 术后患者由于切口疼痛、肿胀的影响,主动功能锻炼配合欠佳,但适当的锻炼可促进手术部位血液及关节滑液的循环,有利于缓解肿胀及疼痛;且被动运动可不断将刺激信号经关节囊的神经末梢上传到神经中枢,抑制痛觉的上传,使患者痛阈上调,有利于缓解疼痛。更多学者强调主动指导锻炼及正确的CPM机锻炼对患者肢体机能的恢复,防止关节僵直,牵拉挛缩组织,避免粘连,促进下肢血液循环,防止深静脉血栓形成和栓塞起到重要作用,但CPM速度快慢的作用较少研究。李小六[5]认为首次CPM治疗设置的运动速度为仪器最大速度的1/2,第2、3天为最大速度的2/3,第4天以后为最大速度;初次活动范围为0~45°,每天连续使用2 h,每次治疗按每5~15min增加1°,每天增加活动范围为10°,次日以前1 d治疗结束后的最大角度为起点,再循环渐进增加此方法膝关节活动度优于对照组。本组病例除1例患者不主动配合治疗外,其余患者按正确锻炼指导,术后临床疗效及关节活动度满意,与其他学者报道相似[6]。
3.3 手术体会 手术指征的掌握、术前详细的计划、围手术期管理及康复功能锻炼是患者术后疗效满意的关键,但本组15例重度骨性关节炎患者,膝关节内外翻、屈曲畸形明显,术中软组织平衡对于术后膝关节稳定及功能恢复起到关键作用,否则术后关节会出现疼痛、僵直等症状。Bong等[7]认为,术后关节僵硬与伸屈膝间隙不平稳有关,要保证软组织平衡,置换中应遵循屈伸位间隙对称的原则,检查时在股骨与胫骨截骨后将膝关节放置在伸直位,观察关节间隙是否对称,有无过窄或过宽,并放置试模检查有无屈伸受限或关节内外翻不稳定。对于内翻挛缩畸形应先切除骨赘、胫骨内上缘关节囊、内侧副韧带深层、浅层、半膜肌腱、鹅足肌腱复合体,最后后交叉韧带。对于外翻挛缩畸形多采用哪里紧张哪里松解的原则。本组15例(16膝)均未行髌骨置换,髌骨轨迹正常,术中切断隐神经髌下分支,电刀沿髌骨周缘烧灼一圈,并咬除髌骨骨赘,术后膝前痛5例,经口服止痛药物、功能锻炼及理疗后症状好转。目前普遍认为对于髌骨关节炎为主、髌骨明显畸形致髌骨轨迹异常患者可行髌骨置换,但术后膝前疼痛与是否髌骨置换并无直接关系。笔者认为,一般不需常规髌骨置换,术中处理妥当,也可达到良好的效果。后稳定型假体适用范围广,手术操作相对简单,笔者认为对于本研究的重度骨性关节炎患者来说,关节退变更加严重,保留后交叉韧带价值不大,后稳定型假体尤适用于重度膝骨性关节炎患者,与其他学者结论相似[8-10]。
总之,对于保守治疗无效的重度膝骨性关节炎患者来说,全膝关节置换是一种安全有效的缓解疼痛、重建膝关节功能的方法。此手术方法虽广泛开展,但只有术前详细的计划、术中有丰富经验的操作及术后康复锻炼,才可取得满意的疗效。
[1]RÖNN K,REISCHL N,GAUTIER E,et al.Current surgical treatment of knee osteoarthritis[J].Arthritis,2011.Epub.
[2]江仁奇,郑江,温世明,等.人工全膝关节置换术治疗重症膝关节疾病的临床疗效[J].美中国际创伤杂志,2011,10(1):28-30.
[3]INSALL JN,DORR LD,SCOTT RD.Rationale of the knee society clinical rating system[J].Clin Orthop,1989,3(248):13-14.
[4]KANE RL,SALEH KJ,WILT TJ,et al.The functional outcomes of total knee arthroplasty[J].J Bone Joint Surg Am,2005,87(8):1719-1724.
[5]李小六.膝关节置换后持续关节被动运动的速度因素:治疗组与对照组之差异[J].中国组织工程研究与临床康复,2010,14(13):2349-2352.
[6]李小六,赵晓鹏.人工全膝关节置换后持续被动关节运动:48例分析[J].中国组织工程研究与临床康复,2010,14(4):665-668.
[7]BONG MR,DI CESARE PE.Stiffness after total knee arthroplasty[J].J Am Acad Orthop Sug,2004,12(3):164-171.
[8]曾纪洲,成文浩,潘江,等.不置换髌骨的膝关节置换近期疗效分析[J].实用骨科杂志,2010,16(5):343-346.
[9]张义忠,张志刚,陈德生.后稳定型假体人工全膝关节置换术治疗严重膝骨性关节炎[J].中国实用医学,2009,12(4):39-41.
[10]杨赞礼,郑宁,林可新.固定平台后稳定型假体与旋转高屈曲型假体治疗膝骨性关节炎的早期疗效比较[J].中国骨科临床与基础研究杂志,2010,2(4):266-270.
