幽门螺杆菌感染与非甾体抗炎药对消化性溃疡发病的影响
2012-01-03陈嘉熠吴丽虹
熊 瑛,陈嘉熠,吴丽虹,张 毅
(1.乐山职业技术学院护理系,四川乐山 614000;2.四川大学公共卫生管理学院,成都 610000;3.四川省泸州市人民医院内科 646000)
消化性溃疡是消化内科的常见病与多发病,有研究报道,10%的人一生中曾患过消化性溃疡[1-2]。近年来随着我国人们生活方式的改变和社会生活节奏的加快,消化性溃疡的发病率有增高的趋势。幽门螺杆菌(helicobacter pylori,Hp)感染和服用非甾体抗炎药(non-steroidal anti-inflammatory drug,NSAIDs)是消化性溃疡发病的两个重要致病因素[3],已有研究报道单独服用NSAIDs或单独Hp感染可增加消化性溃疡患病的危险性[4],但对二者相互作用的报道至今没有一致的结论。为探讨Hp感染与服用NSAIDs在消化性溃疡发病中的作用,作者对本院消化内科2010年1月至2011年6月收治的76例消化性溃疡患者与117例非消化性溃疡患者的临床资料进行分析,现报道如下。
1 资料与方法
1.1一般资料 选择本院消化内科2010年1月至2011年6月就诊的消化性溃疡患者76例作为研究组,其中,男48例,女28例;年龄20~60岁,平均(40.8±5.6)岁;按其溃疡发生部位又分为胃溃疡(GU)组32例和十二指肠溃疡(DU)组44例。所有患者均经临床诊断为消化性溃疡并经胃镜检查确诊,且排除4周内应用质子泵抑制剂、铋剂、胃黏膜保护剂、H2受体阻断剂、抗生素治疗者。选择同期就诊消化内科的非消化性溃疡患者117例作为对照组,其中男72例,女45例;年龄20~60岁,平均(41.4±5.8)岁;慢性胃炎75例,糜烂性胃炎12例,胃食管反流病4例,十二指肠球炎26例。患者一般资料组间比较,差异无统计学意义(P>0.05),具有可比性。
1.2方法 采用14C尿素呼气试验(14C-UBT)检验Hp感染,14C-UBT≥100 qdm/mmol CO2诊断为Hp阳性[5-6]。NSAIDs服用情况调查方法采用询问的方式了解患者服用NSAIDs情况,凡患者在胃镜检查前口服NSAIDs,无论药物剂量及服药时间长短均判定为服用NSAIDs。
1.3统计学处理 应用SPSS10.0统计软件进行分析,率比较采用χ2检验,均数比较采用t检验,计算两种暴露因素对消化性溃疡的比数比(OR),并估计相对危险度及95%可信区间(95%CI),以P<0.05为差异有统计学意义。
2 结 果
2.1消化性溃疡发病与Hp感染及服用NSAIDs的关系 Hp感染者患GU的危险性增加2.308倍,患DU的危险性增加8.186倍,两组比较差异有统计学意义(t=2.732,P<0.05);服用NSAIDs者患GU的危险性增加6.072倍,患DU的危险性增加2.823倍,见表1、2。

表1 对照组与GU组Hp感染及服用NSAIDs关系分析
2.2Hp感染和服用NSAIDs与消化性溃疡发病的关系 Hp感染者患GUOR值为1.823,服用NSAIDs患GUOR值为3.763,Hp感染同时服用NSAIDs者患GU的危险性增加14.972倍,显著高于单纯Hp感染者和单纯服用NSAIDs者患GUOR值之和。Hp感染者患DUOR值为9.267,服用NSAIDs者患DUOR值为4.183,Hp感染同时服用NSAIDs者患DU的危险性增加28.873倍,显著高于单纯Hp感染者和单纯服用NSAIDs者患DUOR值之和。Hp感染者患DU与患GU的OR值比较,差异有统计学意义(t=3.147,P<0.05)外,其余差异无统计学意义(P>0.05)。见表3、4。
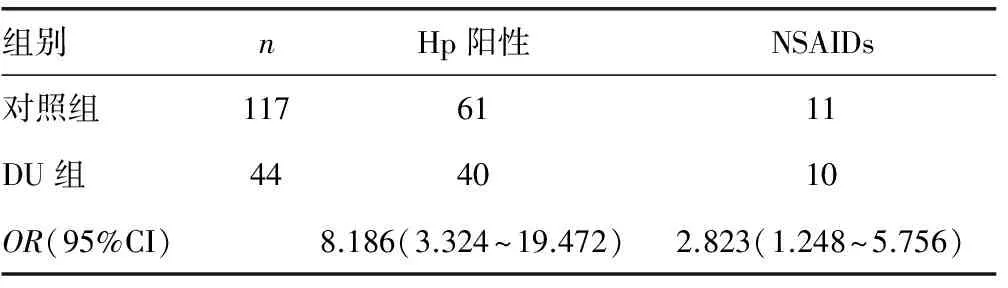
表2 对照组与DU组Hp感染及服用NSAIDs关系分析

表3 Hp感染和服用NSAIDs与GU发病情况分析
-:此项无数据。

表4 Hp感染和服用NSAIDs与DU发病情况分析
-:此项无数据。
3 讨 论
Hp感染和服用NSAIDs是消化性溃疡发病的两个重要致病因素。已有研究报道单独服用NSAIDs或单独Hp感染可增加消化性溃疡患病的危险性,但对二者相互作用的报道至今没有一致的结论。有学者认为Hp感染和服用NSAIDs均可对消化道黏膜造成损伤,因此两种作用可以相互叠加甚至可以产生协同作用[7-8]。另一些学者认为,两种致病因素的致病机制不同,因此这两种致病因素应为独立的致病因素,甚至有可能产生拮抗作用[9-10]。本研究通过对两种致病因素的病例对照研究,旨在揭示两种致病因素与消化性溃疡发病的关系。
在应用单因素分析时,作者发现Hp感染者患GU的危险性增加2.308倍,患DU的危险性增加8.186倍;服用NSAIDs者患GU的危险性增加6.072倍,患DU的危险性增加2.823倍。提示Hp感染及服用NSAIDs是消化性溃疡的主要危险因素。应用多因素分析时,结果Hp感染同时服用NSAIDs者患GU的OR值显著高于单纯Hp感染者和单纯服用NSAIDs者患GU的OR值之和。Hp感染同时服用NSAIDs者患DU的OR值显著高于单纯Hp感染者和单纯服用NSAIDs者患DU的OR值之和。提示Hp感染和服用NSAIDs可明显增加消化性溃疡的危险性,并且这两种因素在消化性溃疡的发病中起到协同致病的作用。由于NSAIDs在胃内的酸性环境中形成大量的H+,可以分解碳酸氢盐,削弱胃黏膜的黏液-碳酸氢盐屏障[11-13],从而使Hp感染更加容易。NSAIDs可以降低胃黏膜血流量和胃上皮细胞更新速度从而削弱胃黏膜-碳酸氢盐屏障的功能[14-15]。因此服用NSAIDs者比不服用NSAIDs者消化道的屏障功能更加脆弱,更容易发生Hp感染,造成患者消化性溃疡发病危险性增加。
本研究显示,Hp感染者患GU的OR值为2.308,服用NSAIDs者患GU的OR值为6.072,而Hp感染者患DU的OR值为8.186;服用NSAIDs者患GU的OR值为2.823。提示在DU的发病过程中Hp感染致病能力可能大于服用NSAIDs,而GU的发病过程中服用NSAIDs致病能力可能大于Hp感染。这可能与GU和DU发病机制相关,具体原因有待于进一步研究。
综上所述,Hp感染和同期服用NSAIDs者可增加消化性溃疡发病的危险性,二者在消化性溃疡的发病中可协同作用增加消化性溃疡发病的危险性。
[1]周维杰.消化性溃疡的致病因素与治疗探讨[J].中外医疗,2009,28(14):58.
[2]黄李雅,马斌武,任学云.非甾体类抗炎药和幽门螺杆菌与消化性溃疡发病关系的临床分析[J].宁夏医学杂志,2008,30(2):100-102.
[3]Chan FK.Helicobacter pylori,NSAIDs and gastrointestinal hemorrhage[J]. Eur J Gastroenterol Hepatol,2002,l4(1):1-3.
[4]黄旻,冯志松,陈颖萍.幽门螺杆菌感染与胃十二指肠外疾病关系研究进展[J].山东医药,2008,48(41):112-113.
[5]王琳,任美书,王鸿博,等.根除幽门螺杆菌治疗前后胃窦黏膜环氧化酶-2表达的变化[J].天津医药,2011,39(5):470-471.
[6]王国忠,夏立丁,崔伟龙,等.幽门螺杆菌与阿司匹林对溃疡愈合的影响[J].中国全科医学,2011,14(6):586-588.
[7]王旭光,张忠,张晔,等.不同类型胃黏膜肠上皮化生CDX2蛋白的表达及幽门螺杆菌感染对其表达的影响[J].中国医科大学学报,2008,37(6):755-757.
[8]黄赞松,欧平,黄衍强,等.幽门螺杆菌耐药性与细胞毒相关基因A分型关系[J].中国公共卫生,2011,27(10):1281-1283.
[9]卢东芳,沙卫红.非甾体消炎药致老年人消化性溃疡出血的护理[J].广东医学,2009,30(1):155-156.
[10]徐海燕.泮托拉唑、阿莫西林和甲硝唑维B6联合治疗幽门螺杆菌相关性消化性溃疡疗效观察[J].重庆医学,2010,39(15):2065-2066.
[11]李洪焱.联合小剂量抗焦虑、抗抑郁药物辅助治疗消化性溃疡的临床研究[J].重庆医学,2011,40(11):1100-1101.
[12]原全利,杜倩.抗菌药物与抑制胃酸分泌药物联用治疗消化性溃疡临床分析[J].中国医药指南,2012,10(4):193-194.
[13]冯蕴慧.奥美拉唑治疗小儿幽门螺旋杆菌阳性消化性溃疡117例临床观察[J].吉林医学,2012,33(4):759-760.
[14]蓝菊慧.幽门螺旋杆菌所致消化性溃疡的发病机制和治疗近况[J].临床合理用药杂志,2012,5(4):151-163.
[15]赵茹.呋喃唑酮、阿莫西林和奥美拉唑三联治疗Hp阳性消化性溃疡临床效果观察[J].中国医药指南,2012,10(1):35-36.
