天津市胸科医院2008-2009年临床分离病原菌对抗菌药耐药状况分析
2011-11-20陈丽娟天津市胸科医院药剂科天津300051
林 静,陈丽娟(天津市胸科医院药剂科,天津300051)
[本文编辑] 阳凌燕
为加强对临床分离病原菌耐药性监测工作,建立抗菌药物临床应用预警机制,作者对天津市胸科医院2008-2009年临床分离出的主要病原菌的种类及耐药情况进行分析,现报道如下。
1 材料和方法
1.1 标本来源 2008-2009年从上下呼吸道、手术切口、泌尿道、血液、胃肠道分离出的病原菌,剔除同一病人相同部位的重复菌株,按统一方法进行药物敏感试验。
1.2 方法 用Vitek 2Compact 60全自动微生物鉴定药敏分析仪(法国生物梅里埃公司)进行菌株鉴定及药敏试验。根据美国临床试验标准化委员会(CLSC)标准判断药敏结果。
2 结 果
2.1 检出病原菌构成比 共检出病原菌3 026株,其中G-菌1 952株,占64.51%,G+菌708株,占23.40%,真菌366株,占12.10%。主要病原菌分布如下:肺炎克雷伯菌553株(18.27%),铜绿假单胞菌423株(13.98%),金黄色葡萄球菌391株(12.92%),鲍曼不动杆菌332株(10.97%),大肠埃希菌212株(7.01%),白念珠菌190株(6.28%),嗜麦芽窄食单胞菌176株(5.82%),阴沟肠杆菌155株(5.12%),表皮葡萄球菌130株(4.30%),溶血葡萄球菌108株(3.57%),其他356株(11.76%)。
2.2 病原菌对常用抗菌药物的耐药性
2.2.1 G+菌耐药性 临床分离葡萄球菌634株,其中金黄色葡萄球菌391株,占62%,金黄色葡萄球菌中耐甲氧西林金黄色葡萄球菌(MRSA)检出率为61.9%,表皮葡萄球菌中耐甲氧西林表皮葡萄球菌(MRSE)的检出率为57.8%。溶血葡萄球菌100%为耐甲氧西林溶血葡萄球菌(MRSH)。除万古霉素、替考拉宁、利奈唑胺、奎奴普丁/达福普汀(quinupristin-dalfopristin)外,MRSA 及 MRSE 对其他抗菌药物的耐药率均明显高于甲氧西林敏感株,详见表1。

表1 葡萄球菌对抗菌药物的耐药率Table 1 Resistance rates of Staphylococci to antibacterials(%)
2.2.2 G-菌耐药性 大肠埃希菌和肺炎克雷伯菌中产超广谱β-内酰胺酶(ESBLs)株分别占64.6%(137/212)和30%(166/553),它们除了对亚胺培南和美罗培南敏感外,对其他抗菌药物的耐药率均高于不产ESBLs的菌株,详见表2。

表2 大肠埃希菌和克雷伯菌属对各种抗菌药物的耐药率Table 2 Resistance rates of Escherichia coli and Klebsiella pneumoniae to antibacterials(%)
铜绿假单胞菌对亚胺培南和美罗培南已产生一些耐药性;耐药率较低的药物有阿米卡星、哌拉西林钠/他唑巴坦钠、头孢吡肟和环丙沙星。鲍曼不动杆菌对亚胺培南、美罗培南的耐药率较低;对阿米卡星和哌拉西林钠/他唑巴坦钠有较好的敏感性。复方新诺明、左氧氟沙星和环丙沙星对嗜麦芽窄食单胞菌有较好的抗菌活性,详见表3。
3 讨 论
临床医师应该关注本地区、本医院及本病区的细菌耐药情况。本研究中,G+菌中的 MRSA、MRSE和MRSH检出率较高,MRSA达61.9%,高于文献报道的52.7%[1]。MRSA检出率在不同地区和不同医院也有差异。近年来MRSA分离率增加,多重耐药一直是临床治疗面临的难题[2]。在本院,MRSA只对万古霉素、替考拉宁和利奈唑胺、奎奴普丁/达福普汀未产生耐药。本院分离的溶血葡萄球菌100%为MRSH,虽对万古霉素全部敏感,但对临床并未使用过的奎奴普丁/达福普汀却有5.75%呈耐药,对替考拉宁和利奈唑胺也有耐药株产生。万古霉素对MRSH抗菌活性稳定,在抗菌药物压力下不易筛选出耐药突变株,替考拉宁对MRSH抗菌活性很不稳定,在抗菌药物压力下极易筛选出耐药突变株[3]。
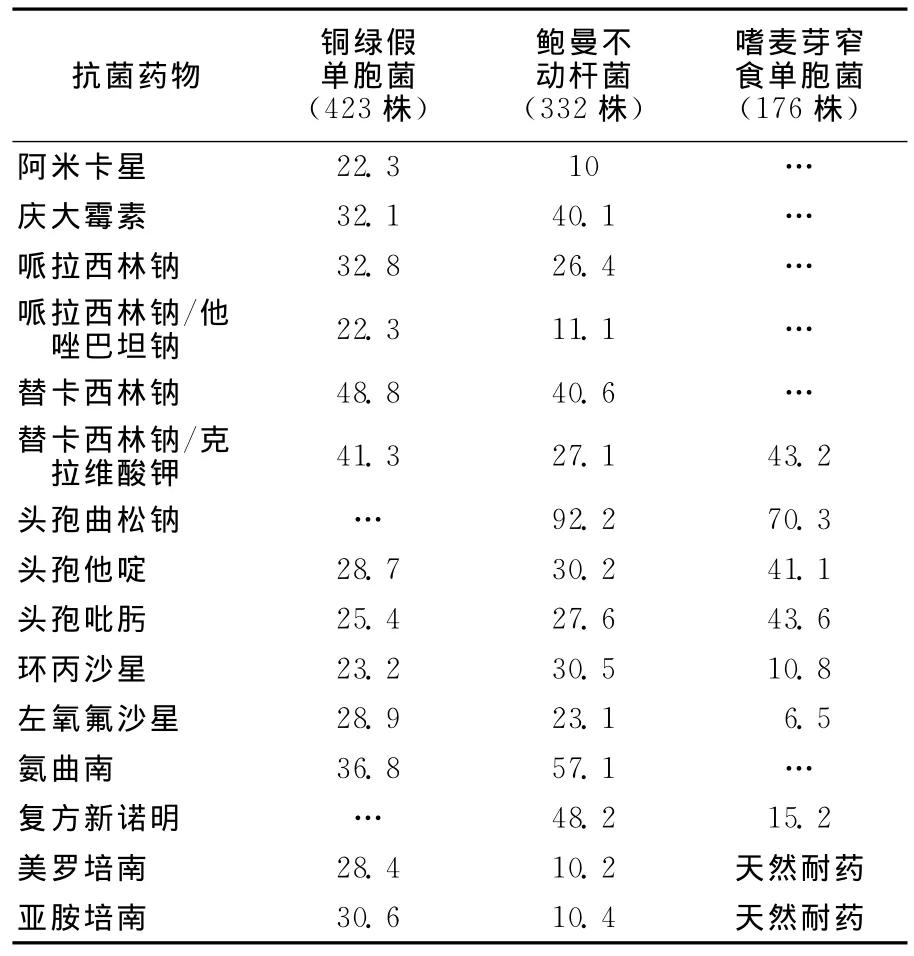
表3 铜绿假单胞菌、鲍曼不动杆菌、嗜麦芽窄食单胞菌对抗菌药物的耐药率Table 3 Resistance rates of Pseudomonas aeruginosa,Acinetobacter baumannii and Stenotrophomonas maltophiliato antibacterials(%)
G-菌中检出率居前五位的依次为肺炎克雷伯菌、铜绿假单胞菌、鲍曼不动杆菌、大肠埃希菌、嗜麦芽窄食单胞菌。大肠埃希菌和肺炎克雷伯菌的主要耐药机制之一是细菌产ESBLs,但各地报道这两种菌产酶率差异较大。本院产ESBLs的大肠埃希菌的检出率为64.6%,高于产ESBLs的肺炎克雷伯菌(30%),而且产酶株的耐药率远远高于非产酶株。美罗培南和亚胺培南等碳青霉烯类抗生素仍然是治疗肠杆菌科细菌感染最好的药物。除此之外,对于产酶的大肠埃希菌耐药率<30%的抗菌药物仅有替卡西林钠/克拉维酸钾和阿米卡星,对于产酶的肺炎克雷伯菌耐药率<30%的有替卡西林钠/克拉维酸钾、阿米卡星和头孢曲松钠。近年来,随着可水解头孢他啶的CTX-M-15酶的出现,耐头孢他啶的肠杆菌科细菌逐渐增多。本院大肠埃希菌和克雷伯菌属产ESBLs株对头孢他啶的耐药率分别为79.6%和42.1%,较2007年资料呈上升趋势[4]。CTX-M-15酶基因皆由质粒介导,并常同时携带其他耐药基因,如AmpC酶、氨基糖苷类钝化酶和喹诺酮类药物耐药基因等,导致细菌呈多重耐药。本院产ESBLs菌对庆大霉素、环丙沙星、左氧氟沙星耐药率均在30%以上。
近年来,由于免疫缺陷病人增多,侵入性诊疗技术的不断发展及广谱抗菌药物的广泛应用,非发酵G-杆菌,尤其是铜绿假单胞菌、鲍曼不动杆菌和嗜麦芽窄食单胞菌临床分离率日益增多,其耐药性也日趋严重。本研究显示,本院临床分离的铜绿假单胞菌、鲍曼不动杆菌和嗜麦芽窄食单胞菌对多数抗菌药物高度耐药,仅对少数抗菌药物较敏感。碳青霉烯类药物亚胺培南、美罗培南曾作为本院治疗铜绿假单胞菌感染的首选药物,平均耐药率在2005-2007年分别为30%、23%和26%,但近年来耐药率逐年上升,有泛耐药趋势[5]。临床实践证实,不宜轻率将碳青霉烯类作为铜绿假单胞菌感染的首选药。合理使用碳青霉烯类,可减少耐药株的产生。对铜绿假单胞菌的治疗可选择碳青霉烯类联合阿米卡星等氨基糖苷类为较优化的治疗方案之一。近年来,嗜麦芽窄食单胞菌感染率不断上升,该细菌已成为医院感染的重要病原菌。其耐药机制复杂,与产生β-内酰胺酶等灭活酶、外膜通透性改变、靶位变异、主动外排系统、生物膜形成,以及质粒、整合子、转座子等介导的耐药基因转移等有关,而氟喹诺酮类作为治疗嗜麦芽窄食单胞菌感染的有效药物之一,也面临耐药率日趋上升的问题[6]。对该病菌保持较高抗菌活性的药物仅有复方新诺明、环丙沙星和左氧氟沙星。
为减缓耐药性的增长,需加强抗菌药物使用的监督管理,严格根据临床分离病原菌的耐药率及预警报告选用抗菌药物,耐药率>30%为临床通报品种,>40%为临床慎用品种,>50%为临床需按药敏试验结果选用的品种,>75%为临床禁用品种,以促进抗菌药物的合理应用。
[1]朱德妹,胡付品,汪 复,等.2009年中国CHINET葡萄球菌属细菌耐药性监测[J].中国感染与化疗杂志,2010,10(6):414-420.Zhu DeMei,Hu FuPin,Wang Fu,etal.CHINET 2009surveillance of antibiotic resistance inStaphylococcusin China[J].Chin J Infect Chemother,2010,10(6):414-420.Chinese with abstract in English.
[2]赵德军,罗 阳,胡昭宇,等.综合医院感染耐甲氧西林金黄色葡萄球菌耐药性监测[J].中华医院感染学杂志,2010,20(11):1583-1585.Zhao DeJun,Luo Yang,Hu ZhaoYu,etal.Drug-resistance status of meticillin-resistantStaphylococcusaureusisolated from clinic hospital[J].Chin J Nosocomiol,2010,20(11):1583-1585.Chinese with abstract in English.
[3]吴伟元,潘小梅,吴劲松,等.甲氧西林耐药溶血葡萄球菌糖肽类耐药突变株体外筛选[J].实用医学杂志,2008,24(6):1044-1045.Wu WeiYuan,Pan XiaoMei,Wu JinSong,etal.In-vitroscreening of mutation strains of methicillin-resistantStaphylococcus haemolyticusto glycopeptides[J].J Pract Med,2008,24(6):1044-1045.Chinese.
[4]卓 超,苏丹虹,朱德妹,等.2007年中国CHINET大肠埃希菌和克雷伯菌属耐药性监测[J].中国感染与化疗杂志,2009,9(3):185-191.Zhuo Chao,Su DanHong,Zhu DeMei,etal.CHINET 2007 surveillance of antimicrobial resistance inE.coliandKlebsiella spp.[J].Chin J Infect Chemother,2009,9(3):185-191.Chinese with abstract in English.
[5]樊春月,吴 斌.铜绿假单胞菌近7年的耐药性变迁及其抗生素应用分析[J].临床肺科杂志,2010,15(5):609-611.Fan ChunYue,Wu Bin.Analysis of drug resistance diversity ofpseudomonasaeruginosaand the use of antibiotic from the years of 2001to 2007[J].J Clin Pulmon Med,2010,15(5):609-611.Chinese with abstract in English.
[6]方小龙,陈 群.嗜麦芽窄食单胞菌对氟喹诺酮类药物主动外排机制的研究[J].检验医学与临床,2008,5(7):402-403.Fang XiaoLong,Chen Qun.Study of efflux mechanism ofStenotrophomonasmaltophiliaon fluoroquinolones[J].Lab Med Clin,2008,5(7):402-403.Chinese with abstract in English.
