无创正压通气治疗AECOPD伴Ⅱ型呼吸衰竭的临床观察
2011-09-20叶榕
叶 榕
(江苏省扬州市第一人民医院,江苏扬州,225000)
慢性阻塞性肺疾病(COPD)是呼吸系统常见病和多发病,患病率及死亡率高。随着病情的发展,将会反复发生急性加重(AECOPD)并呼吸衰竭的情况。长期以来临床在常规治疗基础上,多采用气管插管或气管切开建立人工气道行有创机械通气治疗,常给患者带来一定的痛苦,耗费大量的人力物力,且并发症较多。近年来,经鼻或面罩的无创机械通气已广泛应用于慢性阻塞性肺疾病急性加重期(AECOPD)伴Ⅱ型呼吸衰竭的患者,并取得良好疗效。本研究探讨经鼻/鼻面罩双水平气道正压通气(BiPAP)在AECOPD并Ⅱ型呼吸衰竭中的疗效及临床应用价值。
1 对象与方法
选择2008年3月~2011年2月收住本院的AECOPD并Ⅱ型呼吸衰竭患者48例作为观察对象,所有患者均符合《慢性阻塞性肺疾病诊治指南》中的诊断标准[1]。随机分为治疗组(无创机械通气组)26例,其中男18例,女 8例,年龄48~88岁,平均67.61岁;对照组22例,其中男性16例,女性6例,年龄51~82岁,平均59.82岁。排除标准为:昏迷,不配合者;自主呼吸微弱难以触发无创通气者;有大咯血及消化道大出血者;未经引流的气胸或纵隔气肿;严重呃逆、恶心、呕吐,或者一周内有过胃部手术;气道分泌物量大,排痰能力障碍者;面部损伤、畸形者,有上气道梗阻者;严重的血流动力学不稳定和多器官功能损坏者;需要紧急气管插管者。
治疗组与对照组的年龄、性别、病情状况及相关指标比较,差异无统计学意义(P>0.05),两组具有可比性。
所有观察对象都签订知情同意书。
治疗方法:两组均予抗感染、解痉平喘、吸氧、止咳化痰、呼吸兴奋剂、及纠正电解质紊乱等常规对症支持治疗。治疗组加用美国伟康公司生产的BiPAP呼吸机经鼻罩或面罩行NPPV治疗。选择S/T模式,氧流量2~4 L/min,保证患者的脉氧饱和度≥90%,呼吸机备用频率16~18次/min,吸气压力(IPAP)由初始8~10 cmH2O渐调至12~24 cmH2O,呼气压力(EPAP)为 4~5 cmH2O,在1小时内调至稳定参数。辅助通气时间≥16 h/d。
监测所有患者治疗前及治疗后2h、24h、72 h的血气分析;治疗后插管率、死亡、住院天数。
2 结 果
治疗组在治疗后2、24、72 h血气分析中pH值、PaCO2、PaO2值较前明显改善,有统计学意义(P<0.05);与照组比较有统计学意义(P<0.05)。见表 1。
治疗组治疗后插管率、病死率、住院天数均比对照组降低,有统计学意义(P<0.05)。见表2。
表1 两组治疗前后血气分析的比较( ±s)
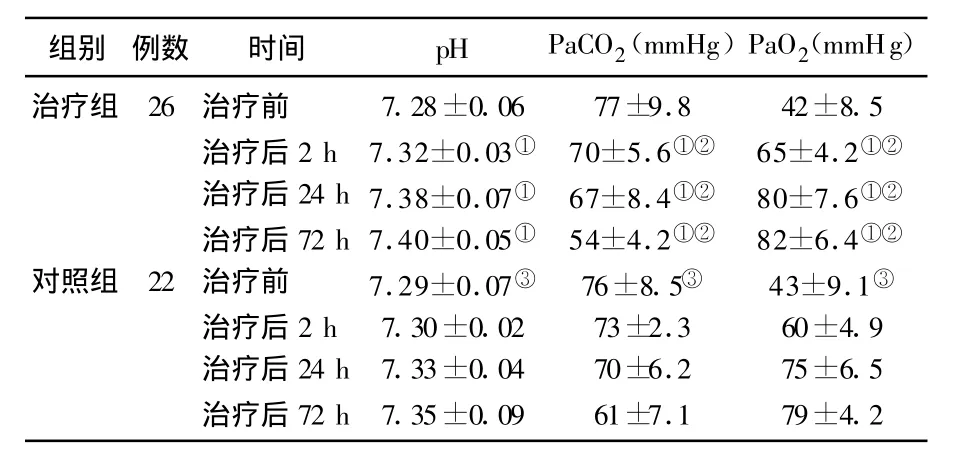
表1 两组治疗前后血气分析的比较( ±s)
注:①与治疗前比较,P<0.05;②与对照组前比较,P<0.05;③与治疗组比较,P>0.05。
组别 例数 时间 pH PaCO2(mmHg)PaO2(mmHg)治疗组 26 治疗前 7.28±0.06 77±9.8 42±8.5治疗后2 h 7.32±0.03① 70±5.6①② 65±4.2①②治疗后24 h7.38±0.07① 67±8.4①② 80±7.6①②治疗后72 h 7.40±0.05① 54±4.2①② 82±6.4①②对照组 22 治疗前 7.29±0.07③ 76±8.5③ 43±9.1③治疗后2 h 7.30±0.02 73±2.3 60±4.9治疗后24 h 7.33±0.04 70±6.2 75±6.5治疗后72 h 7.35±0.09 61±7.1 79±4.2
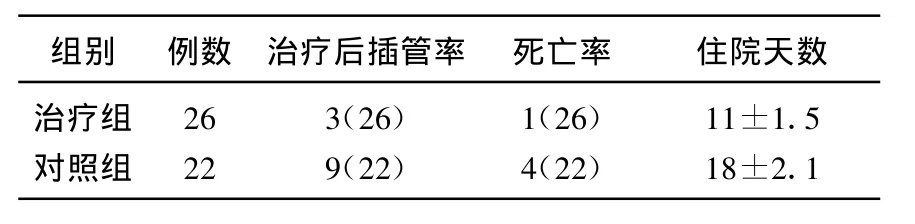
表2 两组治疗后插管率、病死率、住院天数的比较
3 讨 论
慢性阻塞性肺疾病急性加重期(AECOPD)患者发生呼吸衰竭的主要原因是感染和呼吸肌疲劳,导致肺泡通气不足,CO2潴留。只有增加通气量才能纠正低氧血症、有效地排出CO2,改善病情。长期以来临床在常规治疗基础上,多采用有创机械通气治疗,但其并发症较多,费用大,治疗时间长,患者及家属不易接受。
经鼻(面)罩无创正压通气,操作简单,创伤性小,其主要目的是增加呼吸功能不全患者的肺泡通气量,改善二氧化碳潴留和低氧血症,纠正酸中毒。研究发现,BiPAP呼吸机治疗COPD并发Ⅱ型呼吸衰竭是有效的[2]。Plant PK等[3]研究发现,BiPAP能降低COPD急性加重期呼吸衰竭患者的PaCO2,纠正低氧血压,减轻呼吸困难等症状。
BiPAP无创通气时吸气压力(IPAP)可帮助扩张气道,加压给氧,提高患者肺泡氧分压(PAO2),进而提高PaO2、SaO2,同时可减少呼吸肌做功,降低氧耗,防止呼吸肌疲劳。而呼气压力(EPAP)可使患者气道等压点下移,部分抵消内源性呼气末正压(PEEPi),防止呼气相气道过早陷闭,从而改善通气。BiPAP呼吸机对循环系统产生的影响小[4]。
本组研究结果显示,治疗组在治疗后2、24、72 h血气分析中pH值、PaCO2、PaO2值较前明显改善,有统计学意义(P<0.05);治疗组血气分析中pH 值、PaCO2、PaO2值较对照组明显改善,具有统计学意义(P<0.05)。提示应用无创通气在治疗AECOPD合并Ⅱ型呼吸衰竭方面可比单纯应用抗感染,解痉平喘,吸氧,止咳化痰及呼吸兴奋剂等常规治疗要有明显效果。与文献报道一致[5-6]。
本组研究结果还表明,在常规治疗基础上加用无创通气,能有效减少AECOPD合并Ⅱ型呼吸衰竭患者的气管插管率、病死率,并减少住院天数,从而减轻了患者痛苦。研究表明,无创通气可降低COPD急性加重期发生呼吸衰竭患者的死亡率,可以降低此类患者插管的几率,且有并发症少的优点[7]。
无创通气与有创通气比较具有以下优点:操作简单,可以间断使用,患者及家属易于接受,呼吸机相关性肺炎等严重并发症明显减少,患者可以随时进食,咳痰,讲话,也保留了对气道的加温,湿化和过滤功能。无创通气虽然有以上优点,但并不能完全取代有创通气。一旦发现病情无明显改善或出现病情加重者需及时停止无创通气,行有创通气治疗。
如何正确、合理、有效地使用无创通气治疗AECOPD伴Ⅱ型呼吸衰竭患者,作者有如下体会:①严格把握适应证及禁忌证,有嗜睡和神志障碍也不是无创通气治疗的绝对禁忌证,只要密切观察患者病情变化,也能使部分患者病情得到好转;②操作者必须熟练掌握NIPPV安装与调试技能;③操作者要求守候在床边,充分解释、说明,让患者理解,并配合治疗,使其感到舒适;④开始无创通气治疗时尽量持续使用,待病情稳定后逐渐缩短时间直至完全脱机。⑤初始治疗时压力应小,IPAP从8~10 cmH2O,EPAP从4~6 cmH2O开始,每10~15 min或患者耐受后上调压力,根据血气分析及患者病情,调节压力直至达到满意的通气水平。⑥密切注意无创通气治疗的不良反应,及时处置,提高患者的依从性,有利于治疗的成功。
[1]中华医学会呼吸病学分会,慢性阻塞性肺疾病学组.慢性阻塞性肺疾病诊治指南[J].中华结核和呼吸杂志,2007,30(1):8.
[2]PHUA J,KONG K,Lee K H,et al.Noninvasive ventilation in hypereapnie acute respiratory failure due to chronic obstructive pulmonarydisease vs other conditions;effectiveness and predictors of failure[J].Intensive Care Med,2005,31(4):533.
[3]Plant P K,Owen J L,Elliott M W.Early use of noninvasive ventilation foracute exacerbations of chronic obstructive pulmonary disease on general respiratorywards:a multicenter randomized controlled trial[J].Lancet,2000,355(18):1931.
[4]李 镛,顾学章.BiPAP在老年重症COPD急性加重合并呼吸衰竭患者中的应用[J].临床肺科杂志,2009,14(1):3.
[5]杨 敏,熊剑飞.无创通气治疗慢性阻塞性肺疾病合并Ⅱ型呼吸衰竭的疗效探讨[J].临床肺科杂志,2009,14(5):577.
[6]邹正秀.BiPAP呼吸机治疗慢性阻塞性肺疾病合并Ⅱ型呼吸衰竭30例疗效观察[J].国际病理科学与临床杂志,2010,30(2):143.
[7]邓清军,蔡云刚,曾红玉,等.无创正压通气治疗AECOPD并Ⅱ型呼吸衰竭的临床疗效分析[J].临床肺科杂志,2008,13(3):286.
