额颞痴呆合并肌萎缩侧索硬化临床分析
2011-08-25朱瑞霞张朝东
朱瑞霞, 张朝东
额颞痴呆(frontotemporal dementia,FTD)以额颞叶萎缩为特征的痴呆综合征,包括Pick病及临床表现类似的Pick综合征。临床以中老年患者缓慢出现人格、行为改变和认知障碍为特征。运动神经元病(motor neuron diease,MND)指选择性损害脊髓前角、桥延脑运动神经核和锥体束的慢性变性疾病,临床以上或/和下运动神经元损害引起的瘫痪为主要表现。国外已有许多关于这两个疾病组合(FTD-MND)的临床与病理报告,国内报道较少。现将我们临床工作中遇到的1例报道如下。
1 临床资料
患者,男性,63岁,因“智力障碍2年,双手肌肉萎缩1年伴言语不清4个月”于2009年6月入院。患者2年前开始出现智力障碍,表现所问为非所答,常常自言自语,骂人,对指令不能很好的配合,性格改变,固执,淡漠,易怒,在看电视时骂人,注意力不集中,简单计算出错,记忆力下降。1年前双手肌肉萎缩逐渐累及前臂上臂,但力量还可以。4个月前出现言语不清,并有饮水呛咳,强哭强笑。症状进行性加重,病程中无吞咽困难、走路不稳及幻觉。即往有高血压病史5年。否认外伤手术史、化学毒物和重金属接触史、过量药物服用、输血史。无冶游史,吸烟1包/天×20余年,不饮酒。否认遗传性疾病家族史。神经系统检查:查体欠合作,站立不稳,常于诊室周围走动,构音障碍,时间定向力差、计算力差。眼球向各方向活动正常,瞳孔等大等圆,光反应灵敏,无面瘫,咽反射正常,伸舌居中,未见舌肌纤颤或萎缩。双上肢远端肌力Ⅲ级,双下肢肌力Ⅴ级,肌张力正常,膝腱反射略活跃,肱二、三头肌反射正常。双侧霍夫曼征阴性,双侧病理征阴性,双侧掌颏反射阳性,角膜-下颌反射阳性,下颌反射亢进。双侧大小鱼际肌、第一骨间肌、双侧肩胛带肌、肱三头肌、肱二头肌、冈上、岗下肌肉萎缩,双上肢叩诊可见肌束颤动。深、浅感觉、共济正常。辅助检查:血、尿常规、肿瘤系列、贫血系列、甲功及抗体、肝功、肾功、肌酸激酶均正常。人类免疫缺陷病毒抗体、梅毒血清学实验阴性。脑脊液无色透明,细胞数 2 ×106/L,总蛋白284mg/L,葡萄糖3.2mmol/L,氯化物124.2mmol/L,脑脊液查隐球菌阴性,未见瘤细胞,抗酸染色涂片未找到抗酸杆菌。肌电图提示外展拇短肌、肱二头肌、胫前肌、胸锁乳突肌有纤颤、正相电位,运动单位电位时限延长、波幅增高,重收缩时呈单纯相-混合相,示神经源性损害。双侧正中神经、尺神经、腓总神经感觉及运动传导速度正常。颈椎MRI示颈椎退行性改变。头部MRI示脑沟脑池增宽,外侧裂区萎缩明显,额颞叶萎缩,多发性腔梗(见图1、图2)。脑电图:基本正常脑电图。神经心理检查:简易智能精神状态检查量表16分(正常值:27~30分)。总体智力韦氏智力测验:言语智商46分,操作智商10分,总体智力45分(正常值:85~115)。
2 讨论
本例是散发的病例,患者为老年男性,62岁发病,病程2年多,隐袭起病,进行性加重,以智力障碍、人格改变为首发症状,相继出现了记忆力、定向力、计算力、语言等障碍,幼稚儿童化,2年后表现为痴呆。脑电图正常,头部MRI示脑萎缩,以颞叶萎缩为重,可临床诊断为FTD,确诊需行尸检或活检。智力障碍1年后患者出现双手骨间肌萎缩,逐渐发展到前臂上臂,并出现构音障碍、饮水呛咳、查体可见四肢腱反射略活跃,双侧掌颌反射(+),角膜-下颌反射阳性,下颌反射亢进;肌电图证实神经源性损害,累及上下肢肌、胸锁乳突肌,提示3个解剖区域以上的上下神经元受累,符合ALS的诊断标准。根据患者先出现智能改变,随后有神经系统受累,并且下运动神经元损害突出,上运动神经元受累较轻,故临床诊断为额颞痴呆合并肌萎缩侧索硬化(FTD-ALS)。
ALS主要为上、下运动神经元受累,表现为肌肉无力、肌肉萎缩、肌束颤动。ALS分为5个亚型:ALS合并痴呆(ALSD);西太平洋ALS;ALS合并多系统变性;家族性ALS;超氧化物歧化酶-1连接的ALS[1]。额颞痴呆是第2常见的痴呆类型,为一组临床综合征,包括Pick病、不典型额颞叶变性、进行性失语、痴呆合并运动神经元病、弥漫性路易体病。FTD一般70岁以前起病,以45~65岁多见,早于AD发病,早期出现人格改变、行为异常和言语障碍,典型者出现Kluver-Bucy综合征,而空间定向及近记忆保存较好,FTD与AD的区别在于:AD通常早期出现认知功能障碍,如遗忘、视空间定向和计算力障碍,社交和礼仪相对保留[2]。
额颞痴呆合并MND是一种进行性神经系统变性疾病,有特征性临床表现和病理改变。额颞痴呆合并MND具有病因异质性,病因至今尚不清楚。发病年龄为38~75岁,平均年龄55.4岁,首发症状是痴呆,表现为肆意行为,性格改变,但也有为神经症状或者两者同时发生的。从出现痴呆症状到神经症状的时间多在1年内。痴呆的症状为记忆、人格、情感及认知机能等的障碍。因部分症状与AD和Pick相似而被疑诊为这两种病,但是失用和失认、重复性尾语、视空间障碍在FTD合并MND是较少见的。Pick病往往无严重的人格障碍。其他一些精神症状包括记忆力下降、精神异常、自发言语减少。这些认知功能损害主要是双侧额叶功能异常引起的。所有的病例都有上运动神经元或者下运动神经元损害,但以下运动神经元受损为主。所有的病例都可见肌肉的神经源损害和肌束震颤,肌肉萎缩见于上肢的远端、肩胛带肌、额面肌肉萎缩、舌肌、下肢无明显的萎缩和肌力减退。当肌肉萎缩达到一定程度时,球麻痹的症状就会出现,而且是主要死亡原因。锥体束症并不是很明显,神经症状进展较迅速,而且影响本病的预后。痴呆合并MND常合并是ALS,锥体外系的症状如肌强直,静止性震颤较少见。本病无特异的诊断标准,CT可见大脑额叶及额颞叶为主的轻到中度的萎缩,SPECT可见初期额叶血流低下,SPECT可在MRI尚未发现形态学改变前就能提示大脑局部的机能异常,并能与AD鉴别。在不典型的病例可见眼肌麻痹、从痴呆到神经系统症状的出现经历很长的时间、更多的颞叶症状[3]。
额颞痴呆合并MND作为一种新的临床病理实体,Mitsuyama[3]在这100余例的基础上提出其临床病理诊断标准:(1)额颞叶型痴呆,隐袭起病,大多在早老期,但也有再早老前期和老年期发病的;(2)神经源性肌萎缩(ALS或进行性脊肌萎缩),以上肢远端、肩胛带和面部明显,双下肢较少受累,下运动神经元症状较上运动神经元突出;(3)病程2~5年(平均30.6个月);(4)少见锥体外系症状和明显感觉障碍;(5)影像学提示额颞叶萎缩或灌注下降、低代谢,脑脊液和脑电图无特异性改变;(6)无家族史;(7)非特异性轻到中度变性改变,见于额颞皮质、舌下神经核、脊髓和黑质。
额颞痴呆合并MND病理可见大脑额叶、颞叶有轻到中度皮质萎缩,侧脑室扩大,像Pick病的局限性萎缩和阿尔茨海默病的弥漫性的萎缩是不常见的,小脑、脑干无萎缩。组织学可见轻到中度神经元缺失和神经胶质增生,一般局限于第Ⅱ层,伴有海绵样改变,基底节和杏仁核也有此改变[4]。65岁以上的患者可见老年斑,但比AD程度轻。球麻痹的患者可见延髓舌下神经核高度脱落,有时面神经核、疑核、迷走神经背核及脊髓前角细胞脱落神经胶质增生,颈髓严重,胸髓次之,腰髓几乎不受累。特征性改变为在大脑皮质第Ⅱ层和海马的齿状颗粒细胞内存在对泛素有免疫反应的神经元包涵体。可见皮质、海马、运动神经元存在对泛素有免疫反应而对微管关联蛋白tau无免疫反应的神经元包涵体,所有的病例下运动神经元都可见此包涵体。研究也发现在运动神经元以外的小神经元也存在对泛素有免疫反应而对tau无免疫反应的神经元包涵体[5]。
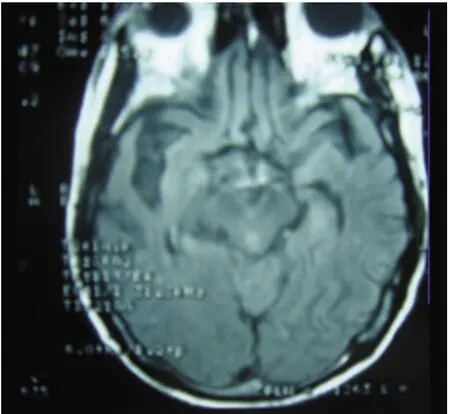
图1 头部MRI轴位示脑沟脑池增宽,外侧裂区萎缩明显,颞叶萎缩
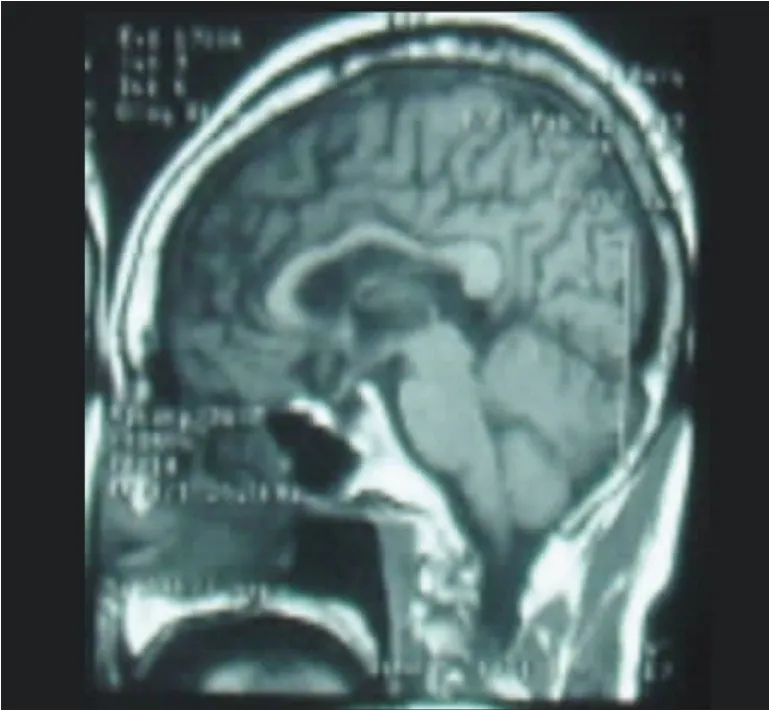
图2 头部MRI矢状位示脑沟脑池增宽,额颞叶萎缩
本病需要与关岛型帕金森-痴呆综合征、不典型的额颞痴呆、Creutzfeldtk-Jakob病相鉴别。关岛的ALS病例具有3大特点[6]:(1)突出的高发病率,时常伴有家庭人的罹患;(2)在一些ALS病例中同时发生明显的痴呆和锥体外系病征;(3)帕金森氏病-痴呆复合型。Creutzfeldt-Jakob病表现为进行性痴呆、肌阵挛、视觉障碍、共济失调,脑电图有周期同步放电。
因此额颞痴呆合并运动神经元病应被看成是一个独立的疾病,不能混淆与肌萎缩侧索硬化和其他类型的痴呆。在临床工作中我们需要对痴呆患者进行随访,观察其会不会出现MND的,同时观察ALS患者的认知功能。
[1] Ikemoto A,Hirano A,Akiguchi I.Neuropathology of amyotrophic lateral sclerosis with extra-motor system degeneration:characteristics and differences in the molecular pathology between ALSwith dementia and Guamanian ALS [J].Ann Neurol,2001,49:501 -511.
[2] 张颖冬.额颞痴呆[J].临床神经病学杂志,2006,19:228-230.
[3] Mitsuyama Y.Dementia with motor neuron disease[J].Neuropathology,2000,20(Suppl):79 -81.
[4] Bergmann M,Kuchelmeister K,Schmid KW,et al.Different variants of frontotemporal dementia:A neuropathological and immunohistochemical study[J].Acta Neuropathol,1996,92:170 -179.
[5] Hudson AJ.Amyotrophic lateral sclerosis and its association with Dementia,Parkinsonism and other neurological diseases:a review[J].Brain,1981,104:217 -247.
[6] Yoshida M.Amyotrophic lateral sclerosis with dementia[J].Neuropathology,2004,24:87 -102.
