应用丙泊酚靶控输注实施无痛纤维肠镜的临床研究
2011-08-20李延涛赵成文
李延涛,王 茹,赵成文
(吉林石化公司职工总医院麻醉科吉林吉林 132021)
纤维结肠镜检查已经成为肠道疾病诊断治疗的重要手段,由于检查的侵入性以及结肠本身的解剖生理弯曲,给患者带来了难以忍受的痛苦和精神恐惧。丙泊酚具有镇静作用,能使患者在无痛苦的状态下完成肠镜检查,但是其对呼吸循环系统都有明显影响,而给药方式的选择尤为重要,我们采用芬太尼复合丙泊酚把控输注进行麻醉,效果满意。现报告如下。
1 资料与方法
1.1 一般资料选择2009年9月到2010年6月在我院腔镜室自愿接受无痛肠镜检查的180例患者,ASA分级Ⅰ-Ⅱ级,年龄23-58岁,无麻醉药物过敏史。体重指数(BMI>27 kg/m2或BMI<22 kg/m2)。随机分为三组,每组60人。采用芬太尼复合丙泊酚靶控技术进行诱导,分别是A组肠镜插入时效应室浓度为患者睫毛反射消失时效应室浓度的
1.5倍,B组肠镜插入时效应室浓度为患者睫毛反射消失浓度的2倍,C组肠镜插入时效应室浓度为患者睫毛反射消失浓度的2.5倍。
1.2 麻醉方法患者检查前进行常规肠道准备,禁食10 h,禁饮4 h,无术前用药,入室后取左侧卧位,备好气管插管、喉镜、吸引器和麻醉机等抢救器械,以及麻黄素、阿托品和利多卡因等抢救药物。给予面罩吸氧3 min,检测心电图,血压,血氧饱和度。并做好记录。开放静脉路。连结靶控静脉输液泵(SLGO TCI I),并且根据不同患者的年龄体重,设置靶控浓度为6.0 μ g/ml进行麻醉诱导,输注丙泊酚,进行全身麻醉。观察并记录患者睫毛反射消失时相应的效应室浓度,并在睫毛反射消失时,以0.1 μ g/kg注射芬太尼。A组:当效应室浓度为睫毛反射消失效应室时浓度的1.5倍时,插入肠镜。B组:当效应室浓度为睫毛反射消失时效应室浓度的2倍时,插入肠镜。C组:当效应室浓度为睫毛反射消失时效应室浓度的2.5倍时,插入肠镜。当肠镜顺利通过结肠脾曲以及结肠肝曲,到达回盲部后,将维持靶控浓度设定为睫毛反射消失时效应室浓度的1.5倍。退镜时停止泵注丙泊酚。
当术中心率<50次/分时,给予阿托品0.5 mg,当平均动脉压<80 mmHg时,给予麻黄素5 mg静脉注射,当血氧饱和度<90%时,可按压胸廓辅助呼吸,严重低氧血症即血氧饱和度<85%时,则面罩正压辅助通气。一般患者在2-5 min内苏醒,苏醒后送入观察室,若30 min后无任何异常,即可离开医院,但要求在6 h之内有家属陪同。3组病人均由相同的麻醉医生和内镜医生完成无痛肠镜检查,并且均使用同款纤维肠镜进行检查。
1.3 检测方法及观察指标 观察指标观察并记录呼吸频率额和幅度、心率(HR)、血氧饱和度(SpO2)、平均动脉压(MAP)等;记录麻黄素和阿托品的使用率;记录患者对内镜插入、术中刺激的体动反应(患者对内镜不耐受时发生的四肢运动、摇头、呃逆、呛咳、皱眉等)的发生率;记录低氧血症、严重低氧血症的发生率;记录苏醒时间(设定为丙泊酚泵停止时至呼唤患者睁眼时间)和丙泊酚的用量。
1.4 统计学处理所采集计量资料以均数±标准差(±s)表示,计数资料以绝对值表示,所有实验数据均用SPSS13.0统计软件进行U检验或χ2检验,P<0.05时差异有统计学意义。
2 结果
2.1 一般资料3组之间性别、年龄、身高、体重、手术时间等均无差异(P>0.05),见表1。

表1 3组患者的一般情况比较
2.2 生命体征差异麻醉前3组间平均动脉压、心率、血氧饱和度等均无统计学差异(P>0.05);在麻醉维持中,与B组相比,另外两组的平均动脉压、心率、血氧饱和度有明显差异,见表2,3。
2.3 麻醉耐受能力比较在肠镜插入其间,与B组相比,A组(即进镜浓度为睫毛反射消失时效应室浓度的1.5倍)体动反射的发生率(18/60)明显高于B(P<0.05),而C组(即进镜浓度为睫毛反射消失时效应是浓度的2.5倍)的低氧血症的发生率(9/60)远远超过B组(P<0.01)。3组在麻黄素阿托品使用上基本无差异。肠镜插入后3组间患者体动反应的发生率和低氧血症的发生率都无明显统计学差异。肠镜检查结束后苏醒时间无差异,见表4,5。
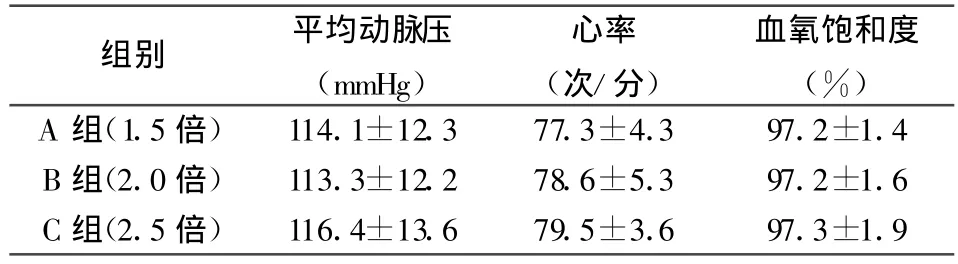
表2 麻醉前3组患者生命体征比较
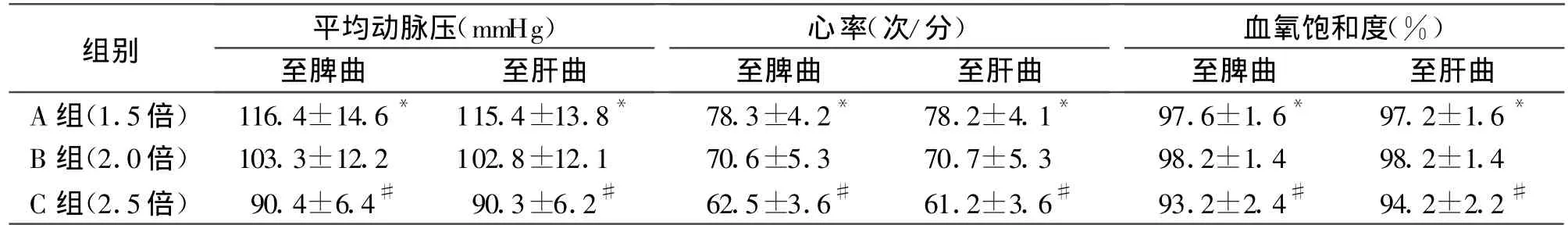
表3 麻醉中3组患者生命体征比较
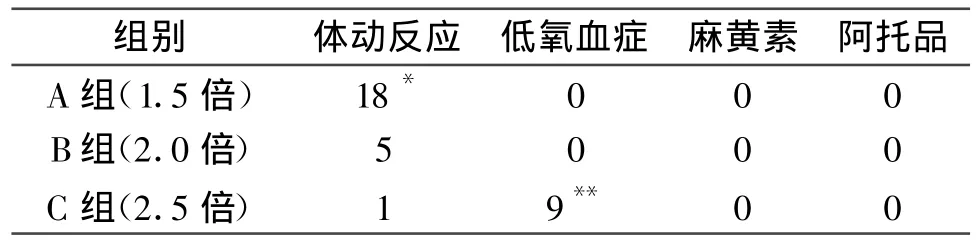
表4 进镜操作时3组患者麻醉耐受能力的比较(例)
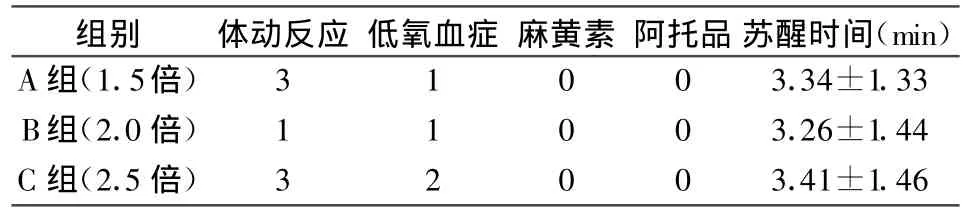
表5 肠镜插至回盲部后3组患者麻醉耐受能力及苏醒时间比较(例)
3 讨论
丙泊酚与其他静脉药相比具有起效快、血浆清除率高、麻醉苏醒快和术后恶心呕吐发生率低等优越的药理特性,而被广泛应用于门诊消化道内镜检查以及人流等短小手术。丙泊酚若是注射速度过快,很容易引起循环抑制和呼吸抑制等不良反应,严重时可导致血压降低甚至暂时性呼吸停止。所以很多麻醉医生都在探索,力图寻找到一种风险较低的诱导方便苏醒迅速的麻醉方法。
靶控输注是以药代动力学和药效动力学原理为基础,以血浆或效应室的药物浓度为指标,由计算机控制给药输注速率的变化可以较快达到并维持麻醉所需的稳态血药浓度[1]。以靶控输注技术实施无痛肠镜麻醉时,依照不同患者的年龄体重,分别设置TCI泵,再根据患者的个体差异(意识消失所需的麻醉深度),以及手术刺激强度的变化事实改变靶控浓度。芬太尼是目前临床常用的麻醉性镇痛药,起效快,镇痛作用强且心血管循环稳定[2]。芬太尼与丙泊酚发生相互协同作用,增加丙泊酚的血浆浓度。将会对睫毛反射消失时丙泊酚的效应室浓度产生影响。故本实验均在睫毛反射消失时按标准给予芬太尼。肠镜插入时,3组分别以不同的效应室浓度,与睫毛反射消失时效应室浓度的不同倍数关系。肠镜插入后,将维持靶控浓度设定为睫毛反射消失时效应是浓度的的2倍。退镜时停止泵注。可以明显观察到,3组患者均为随机分配,每组患者数量相同,一般身体情况无统计学差异(P>0.05)。进镜操作时3组患者有明显差异,其中A组平均动脉压与心率均与B组有所差异(P<0.05),对检查操作引起的刺激有应激反应,表现在A组患者体动反应包括四肢运动、摇头、皱眉等发生率明显高于B组(18/60);而C组患者的平均动脉压、心率以及血氧饱和度均比B组患者有明显下降(P<0.01),C组患者低氧血症的发生略高于B组(9/60)。在肠镜插入回盲部后,均将3组的维持效应室浓度设定为睫毛反射消失时效应室浓度的2倍。记录结果后,无统计学差异。由此可见,B组即进镜效应室浓度为睫毛反射消失时效应室浓度的2倍,同时维持阶段效应室浓度为睫毛反射消失时效应室浓度的2倍,这种麻醉方案更有利于肠镜检查的顺利进行,这种方案既保障了肠镜操作检查的麻醉深度,又尽可能的减少了麻醉的副反应发生率。
4 结论
在芬太尼复合丙泊酚靶控输注时,使用效应室靶控输注,肠镜插入时的效应室浓度为睫毛反射消失时效应室浓度的2倍时,既能有效的控制不良反射,又不会造成苏醒时间延长,麻醉效果最佳。
[1]庄心良,曾英明.现代麻醉学[M].北京:人民卫生出版社,2001.475-502.
[2]潘柏强,万 锦.丙泊酚复合芬太尼用于结肠镜检查的临床观察[J].广西医学,2009,31(4):551.
