血脂异常在股骨颈骨折术后股骨头缺血坏死的诊断价值研究
2011-08-20何澄,郭慧
何 澄,郭 慧
(赣南医学院第一附属医院骨科,江西赣州 341000)
股骨头缺血性坏死(avascular necrosis of the femoralhead,ANFH)为发生在股骨头及周边区域的骨坏死,为多种潜在因素导致滋养血管损伤后的结果[1],其确切机制目前仍不甚清楚。目前股骨头缺血换色根据病因可以分为创伤性坏死及非创伤性坏死,其中非创伤性坏死又包括激素性、酒精性以及减压病等导致的骨质缺血、变性、坏死及股骨头塌陷、骨小梁断裂而最终发生髋关节功能障碍等[2-3]。而近年来随着社会人口老龄化及各类交通事故的增多,股骨颈骨折患者逐年增多,而股骨颈骨折术后导致的股骨头缺血性坏死患者数量逐年增多,既往临床多研究导致股骨颈骨折术后股骨头缺血性坏死的原因,而较少的讨论其可能导致缺血性坏死的因素,本研究回顾性的研究我院股骨颈骨折术后缺血性坏死患者,现报道如下。
1 资料与方法
1.1 一般资料
患者选自我院2003年6月至2009年1月收入的股骨颈骨折患者共273例,患者入院后行X片确诊,其中男性172例,女101例。患者平均年龄46.7±10.3岁。患者入院后均行AO中空加压螺纹钉内固定手术治疗。所有患者术后进行随访,若术后12个月以上X线仍可见清晰骨折线并结合临床症状后可判定骨折不愈合,若X片、CT等均显示核素扫描有显像改变或者股骨头密度改变,包括囊性变、硬化、密度不均等均可以判断为股骨头缺血性坏死。
1.2 分组及检测指标
所有患者术后根据有无并发股骨头缺血性坏死分为两组,对照组(无术后股骨头缺血坏死)及坏死组(术后合并有股骨头缺血坏死)。详细记录患者性别、年龄、即往史、合并症、骨折类型、手术相关情况以及进行各项辅助检查,检测患者血脂情况,结果进行统计学对比。
1.3 统计学分析
结果采用SPSS13.0统计学软件分析,资料使用均数±标准差表示,结果使用单因素方差分析和Logistic回归分析进行检测,P≤0.05为差异有统计学意义。
2 结果
2.1 股骨颈骨折患者一般情况对比
所有273例患者完成手术,其中术后并发缺血性坏死患者41例。对照组患者232例。股骨颈骨折患者一般情况对比中,Garden分型为影响患者预后的因素,两组结果对比有统计学意义,P≤0.05,见表1。
2.2 股骨颈骨折患者手术相关资料对比
股骨颈骨折患者手术相关资料对比中,手术时间、Ganden指数、Harris评分、负重活动时间为影响患者预后的因素,两组结果对比有统计学意义,P≤0.05,见表 2。
2.3 股骨颈骨折患者术后血脂情况对比
股骨颈骨折患者术后血脂情况对比中,TC、LDL为影响患者预后的因素,两组结果对比有统计学意义,P≤0.05.见表3。
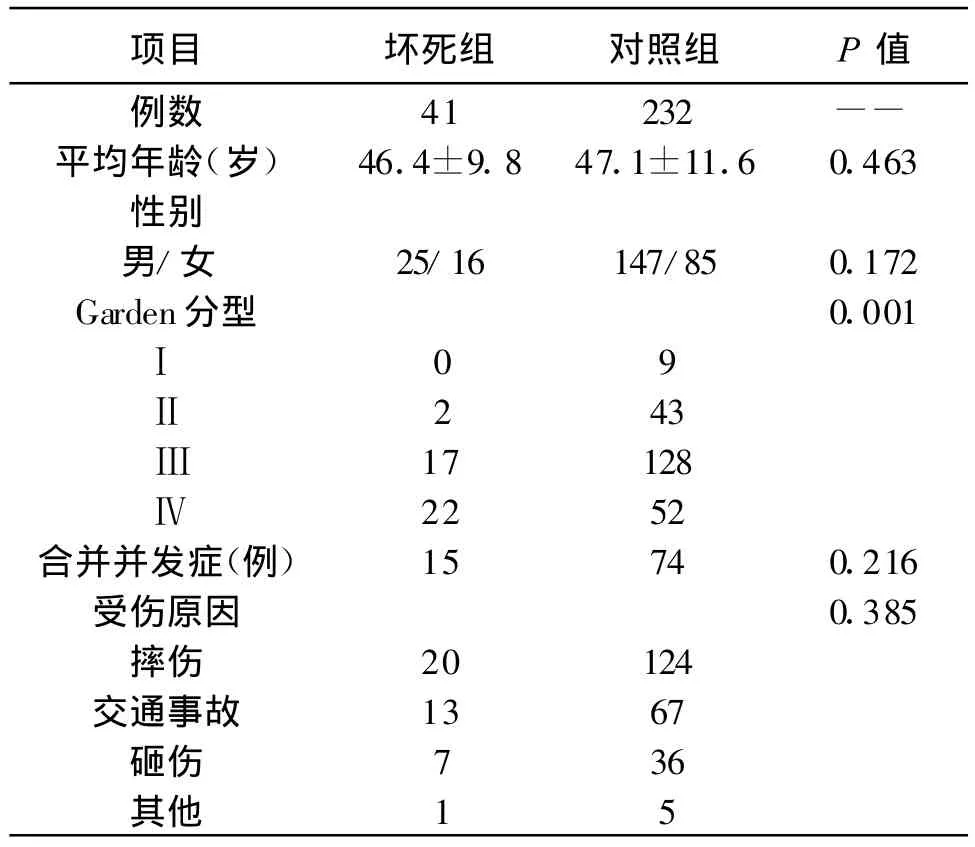
表1 股骨颈骨折患者一般情况对比
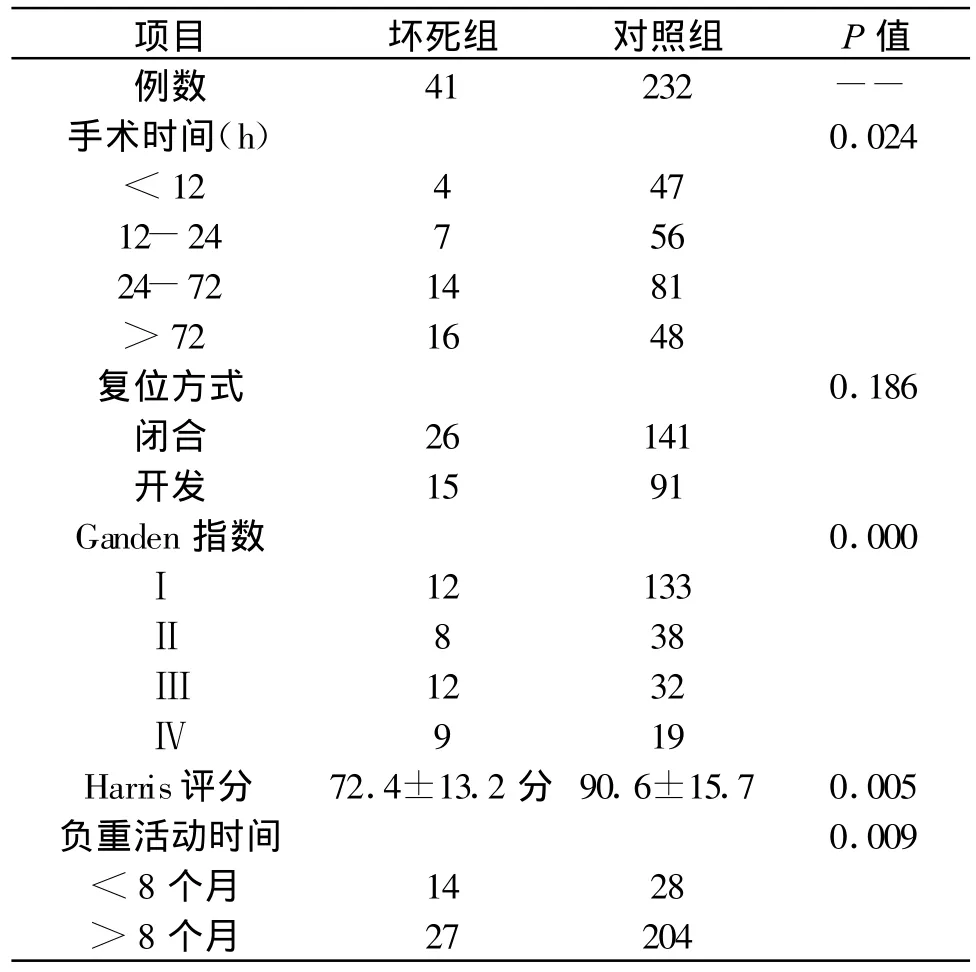
表2 股骨颈骨折患者手术相关资料对比

表3 股骨颈骨折患者术后血脂情况对比
2.4 不同影响因素对股骨头缺血坏死的Logistic多因素回归分析
Logistic多因素回归分析中,Ganden指数、Garden分型、Harris评分、负重活动时间、TC、手术时间、LDL为影响股骨颈骨折术后并发股骨头缺血坏死的独立因素,具体见表4。
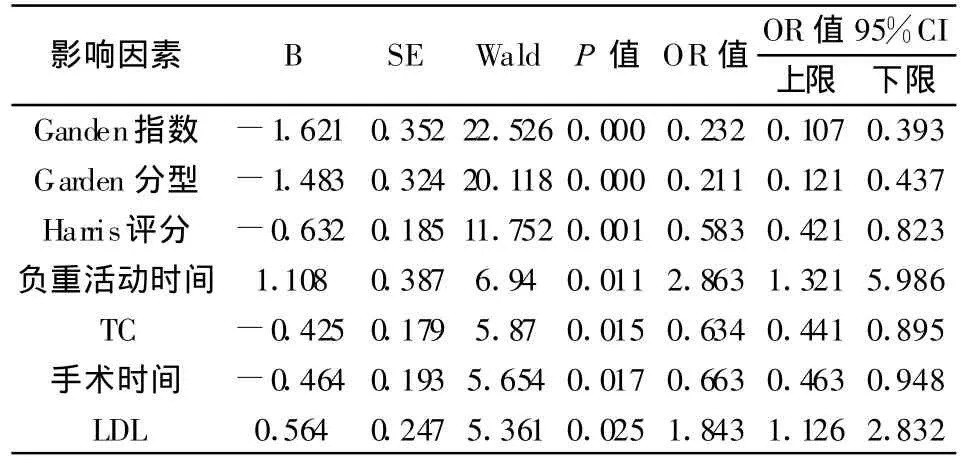
表4 不同影响因素对股骨头缺血坏死的Logistic多因素回归分析
3 讨论
股骨头缺血性坏死指不同原因导致的股骨头发生部分或者完全性缺血,从而导致股骨头内的各种细胞成分死亡。传统上股骨头缺血性坏死分为非创伤型及创伤型,两种缺血坏死均由于股骨头的血供所导致[4]。而近年来股骨颈骨折随着社会人口老龄化及各类交通事故的增多而逐年增多,股骨颈骨折术后导致的股骨头缺血坏死患者也逐渐增多。文献报道股骨颈骨折术后股骨头缺血性坏死率发生有差别较大,从11%到83%[5]。胥少汀等[6]近年来收集股骨颈骨折患者共3043例中发现并发股骨头缺血性坏死的患者共710例,其缺血发生率达23.3%,本研究对273例患者资料收集中发现,有41例为术后股骨头缺血性患者,其发生率仅为15%。
股骨颈骨折术后发生股骨头缺血坏死确切的发生机制及影响因素目前仍不甚清楚,探讨股骨颈骨折术后股骨头坏死的影响因素可以为早期预测股骨头坏死提供依据,以避免患者术后股骨头缺血坏死的发生率。本研究通过单因素方差分析及Logistic多因素回归分析发现,Ganden指数、Garden分型、Harris评分、负重活动时间、TC、手术时间以及LDL为影响股骨颈骨折术后并发股骨头缺血坏死的独立因素。其中骨折部位越高,进入股骨头的被阻断血运也越多,越易发生缺血性坏死,Garden根据骨折以为将股骨颈骨折分为4型,随着分型从IⅣ型过度,股骨颈骨折严重度逐渐增加,而不愈合率与股骨头缺血性坏死率也随之增加,本研究中I-Ⅳ型股骨头缺血性怀思虑分别为0%、4.9%、41.5%及 54.6%,随着分型的升高骨折术后缺血性坏死发生率随着升高,此外,坏死组患者GardenⅢ-Ⅳ型为 95.1%,对照组患者GardenⅢ-Ⅳ型为77.6%,坏死组患者GardenⅢⅣ型显著高于对照组,两组对比差异有统计学意义。此外,多数学者认为股骨颈骨折后早期复位能明显减少骨折本身对血管的减少,从而降低骨折术后缺血坏死的并发率[7],本研究中发现坏死组患者从骨折到手术的时间普遍要长与对照组,两组对比差异有统计学意义。术后,患者须长期卧床休养,尽量避免早期术后负重。对于股骨颈骨折术后患者负重时间讨论,传统多主张骨折愈合后既可负重,但也有学者认为负重至少1年以上。本研究将负重的时间以8个月为界点,研究发现坏死组患者负重小于 8个月达 51.9%,而对照组仅12%,两组对比有显著差异。本研究对两组患者的血脂情况进行对比,研究发现坏死组TC为4.84±1.03 mmol/L,对照组为3.18±1.01 mmol/L。坏死组LDL为3.06±0.97 mmol/L,对照组为2.53±0.51 mmol/L,坏死组患者TC、LDL均低于对照组,研究表明坏死组患者TC、LDL显著高于对照组。国内外对于血脂作为股骨头缺血性坏死的影响因素研究相对较多[8-9],而血脂作为股骨颈骨折术后缺血性坏死的影响因素相关研究并不多见,本研究中发现坏死组患者TC、LDL显著高于对照组,两组对比差异有统计学意义,因此,本研究认为TC、LDL可以考虑作为术后股骨头缺血性坏死的独立因素而用于股骨颈术后股骨头缺血性坏死的诊断指标。
[1]Kong FR,Liang YJ,Qin SG,et al.Clinical application of extracorporeal shock wave to repair and reconstruct osseous tissue framework in the treatment of avascular necrosis of the femoral head(ANFH)[J].Zhongguo Gu Shang. 2010;23(1):12.
[2]Aldridge JM,Urbaniak JR.Avascular necrosis of femoral head:Role of vascularized bone grafts[J].Orthop Clin North Am,2007,38:13.
[3]Wood M B.Free vascularized fibular grafting-25 years experience:tips,techniques,and pearls[J].Orthop Clin North Am,2007,38:12.
[4]Teixeira RL,von der Weid I,Seldin L,et al.Differential expression of nifH and anfHgenes in Paenibacillus durus analysed by reverse transcriptase-PCR and denaturing gradient gel electrophoresis[J].Lett ApplMicrobiol. 2008;46(3):344.
[5]王亦锡,孟继愈,郭子恒.骨与关节损伤[M].第1版.北京:人民卫生出版社,1990.573.
[6]胥少汀,葛宝丰,徐印坎,主编.实用骨科学[M].第2版.北京:人民军医出版社,1999.658-676.
[7]Smrke D,Biscevi?M,Smrke BU,et al.Biomechanical and clinical alterations of the hip joint following femoral neck fracture and implantation of bipolar hip endoprosthesis[J].Coll Antropol, 2010;34(3):931.
[8]胡锦来.非创伤性股骨头缺血性坏死患者血脂和血液流变性变化及意义[J].安徽中医学院学报,2004:23(4):53.
[9]陆继收,陈增刚,孙成铭.阿托伐他汀对股骨头缺血性坏死患者血清SOD、MDA和 ox-LDL的影响[J].实用医学杂志,2008,24(5):733.
