经直肠彩色多普勒超声对TUR-P术中安全性的指导意义
2011-08-13安海泉管智慧郑树江王玉宝傲日格勒田迎春
安海泉 管智慧 郑树江 王玉宝 傲日格勒 田迎春
前列腺增生症(BPH)是老年男性常见疾病之一,经直肠彩色多勒超声诊断BPH是目前公认的首选影像学检查手段,为临床提供了科学而准确的诊断信息。本文主要探讨经直肠彩色多普勒超声检查BPH的声像图表现和血流动力学特点。我院自2008年1月至2010年5月经直肠彩色多普勒超声检测124例前列腺增生患者,并行经尿道前列腺电切术,现报告如下。
1 资料与方法
1.1 一般资料 2008年1月至2010年5月在我院经直肠彩色多普勒超声检查前列腺增生患者124例,均经手术病理证实,年龄66~82(73±8.8)岁。
1.2 仪器 ATLHDI-5000彩色多普勒超声诊断仪,端扫式变频直肠腔内探头,频率5.0~9.0 MHz。
1.3 方法 经直肠彩色多普勒超声检查前列腺腺体大小、形态、内部回声,按体积公式(cm3)=左右径(cm)×前后径(cm)上下径(cm)×0.52分别计算前列腺总体积(TPV)、移行区体积(TZV)、移行指数(TZI,TZI=TZV/TPZ)。然后用彩色多普勒测量尿道前列腺动脉的内径(r)、最大血流速度(V max)、阻力指数(RI)。
1.4 统计学方法 按前列腺增生重量分为Ⅰ度(20~25 g)、Ⅱ 度(26~50 g)、Ⅲ度(50~75 g)、Ⅳ度(≥76 g)四组,计量资料用±s表示。用SPSS 13.0统计软件进行数据分析,P<0.05差异有统计学意义。
2 结果
BPH声像图表现:可清晰显示前列腺轮廓线及内外腺分界,前列腺多对称性增大,形态饱满,呈近球形,前后径增大程度明显,内腺明显增大,外腺受压变薄,内外腺比例增大,部分可向膀胱凸出。前列腺体积分组及TPV、TZV、TZI情况见表1。彩色多普勒血流显像示前列腺实质内血流信号增多,以内腺区为主,呈粗点状、条状、放射状或树枝状分布,部分增生结节周围可见抱球样血流信号,外腺区血流信号稀少,频谱多普勒测量前列腺内腺和外腺内动脉均显示低速血流,所测得尿道前列腺动脉内径(r)、最大血流速度(Vmax)、阻力指数(RI)见表2。同期以仅行CT检查的前列腺增生症患者作为对照组,两组在手术时间、出血量的情况见表3。
表1 经直肠超声测量前列腺形态学参数(±s)
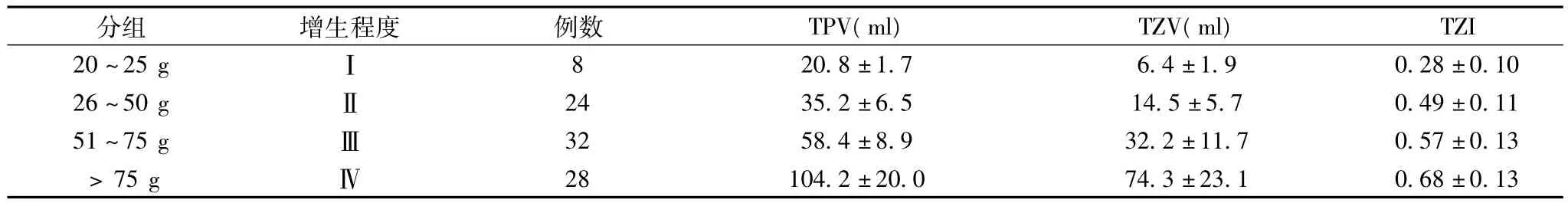
表1 经直肠超声测量前列腺形态学参数(±s)
注:TPV、TPZ、TZI各组比较 P<0.05
TZI 20~25 g Ⅰ分组 增生程度 例数 TPV(ml) TZV(ml)8 28 104.2±20.0 74.3±23.1 0.68±0.13 20.8±1.7 6.4±1.9 0.28±0.10 26~50 g Ⅱ 24 35.2±6.5 14.5±5.7 0.49±0.11 51~75 g Ⅲ 32 58.4±8.9 32.2±11.7 0.57±0.13>75 g Ⅳ
表2 经直肠超声测量尿道前列腺动脉血流参数(±s)

表2 经直肠超声测量尿道前列腺动脉血流参数(±s)
注:R、Vmax、RI各组比较 P < 0.05
RI 20~25 g Ⅰ分组 增生程度 例数 R(mm) Vmax(cm/s)30 2.7±0.80 25.8±9.0 0.84±0.082 18 1.7±0.43 11.6±6.5 0.62±0.020 26~50 g Ⅱ 32 2.2±0.53 22.4±10.2 0.76±0.064 51~75 g Ⅲ 44 2.4±0.73 24.3±8.3 0.78±0.066>76 g Ⅳ
表3 测量组与未测量组在手术时间和出血量比较(±s)

表3 测量组与未测量组在手术时间和出血量比较(±s)
分组 例数 手术时间(h) 手术出血量(ml)124 0.9±0.4 90±54未测量组 48 1.2±0.5 120±42 P值 <0.05 <0.05测量组
3 讨论
经直肠超声检查前列腺,由于探头频率高,位置靠近前列腺,不受肥胖、肠气、膀胱充盈程度等因素影响,能清晰观察前列腺形态、内部回声,显示内外腺分界内腺增生结节,对前列腺增生的间接征象,如结石和小囊肿,显示更加清晰,可显示前列腺向膀胱突入情况;同时能精确地测量出前列腺及内腺的左右径、前后径及上下径,计算重量、体积、TZV、TZI,准确地反映前列腺增生的程度,对治疗方式的选择、手术切除组织量的估计有重要的参考价值[1]。本研究显示TZI与前列腺体积成正比,由于TZI是体积之比,反映三条径线的增大情况,所以比内外腺厚径比例更全面真实地反映前列腺内腺增生程度[2]。
经直肠彩色多普勒超声检查提高了血流检测的敏感性,提供了丰富的血流信息,是超声诊断BPH的另一可靠依据[3]。前列腺的血液供应主要来自髂内动脉分支,进入前列腺后分为尿道组和包膜组,前者供应内腺区(尿道周围部分的腺体,包括尿道周围组织和移行区),后者供应外腺区(前列腺外侧部分腺体,包括中央区和周缘区)。正常前列腺彩色多普勒显示稀疏星点状血流信号,且很难取得血流频谱。前列腺增生一般发生于内腺(以移形区为主),腺体、平滑肌和间质不同程度的增生,组织需氧量大,刺激血管生长从而血供丰富,供应增生组织的血管发生相应变化,尤其内腺表现明显。随着前列腺的增生,内腺增大,内腺内动脉增多增粗,增生组织压迫或纤维化时可致外周血管壁弹性减弱,血流阻力加大,收缩期血流速度增快,阻力指数增高。增生结节压迫周围血管,有时可见到弧形或抱球样的血管。外腺并无明显病变,因而外腺血流一般无明显变化,或者因为增生肿大的内腺压迫外腺组织,严重者反而表现为血管减少、变细。彩色多普勒血流显像示彩色血流信号增多,且随前列腺重量的增加血流分级增加。频谱多普勒可探测到内外腺区动脉频谱多为低速高阻血流。表2显示本组资料经统计学分析,4组Vmax、RI均差异有统计学意义(P<0.05),并且上述变化与前列腺的体积呈正相关。
TURP具有切除好、速度快、损伤小、疗效确切等优点,被誉为治疗BPH的“金标准”。但是TURP仍有切穿前列腺包膜、难以控制的静脉窦出血以及尿外渗和水中毒等并发症。尤其是对于较大的前列腺,完全切除前列腺实属不可能[4],而对于高危患者就更加危险。本研究经彩色多普勒显示尿道前列腺动脉内径>2 mm、Vmax>20 cm/s均行TURP+TVP治疗,能显著减少出血量及缩短手术时间。TURP加TVP不仅能较快地切除前列腺组织,而且具有出血少、损伤小、减少水吸收等优点,也可大大地降低水中毒的危险性[5]。由于TURP切除前列腺组织的速度快,所以在作一叶前列腺切除时,采取先做电切除,当剩下1 cm左右的前列腺组织时,再换成气化电极做气化。其特殊的圆柱状的电极上有数条槽,当高频电流通过的时候在槽隆起部分的边缘会产生高密度电流,气化电极在前列腺组织表面缓缓滚动时,由于热效应使腺体组织细胞破裂气化,并产生一层凝固层,而使血管凝固,从而减少出血和冲洗液的吸收,故而有足够的时间来切除。而TURP或TVP单独难切除Ⅲ度以上的前列腺。作者认为TURP加TVP,是腔内治疗高危BPH效果满意的手术方法。
[1]李慧敏,雷成功,刘炜,等.经直肠超声诊断前列腺增生的价值.临床医药实践杂志,2005,14(3):173-175.
[2]张慕淳,朱继红,孔祥波,等.PVR和PSAD前列腺癌与良性前列腺增生的鉴别.中国老年学杂志,2004,3(24):199-200.
[3]单诗山,李建国,张万蕾,等.良性前列腺增生经直肠彩色多普勒超声特征.中国超声医学杂志,2002,18(6):472-474.
[4]陈弋生,邹滨,陶凌松,等.经尿道电切除术治疗超大腺体的前列腺增生.中华男科学杂志,2009,15(4):372-374.
[5]凌韶军,邓华昌,潘伟民,等.TUVP结合TURP治疗前列腺增生486 例分析. 现代医药卫生,2009,25(3):389-390.
