无创通气治疗老年COPD 并发呼吸衰竭病人的护理
2011-07-30田少英王志雯吴玉秋
田少英 王志雯 吴玉秋
(天津市第一医院,天津 300232)
慢性阻塞性肺疾病(COPD)是呼吸系统疾病中的常见病和多发病,全球范围内每年死亡人数约100万人〔1〕。老年COPD病人心肺贮备功能下降,急性加重期易出现低氧血症及CO2潴留。无创正压通气因无需气管插管已被越来越多地应用于COPD并发呼吸衰竭的治疗。其主要目的是辅助病人呼吸,具有不干扰自主呼吸,既增加通气量又可改善氧合,减轻呼吸肌疲劳,提高肺顺应性。减少呼吸衰竭病人气管插管或气管切开的风险及降低住院病死率〔2〕。2008年11月至2010年4月我院应用无创呼吸机治疗47例COPD并呼吸衰竭病人,取得较满意的疗效。现将治疗过程中的护理体会报告如下。
1 临床资料
1.1 一般资料 2008年11月至2010年4月,我科收治的47例病人皆符合中华医学会呼吸病学分会慢性阻塞性肺疾病学组推荐的诊断标准〔1〕,咳嗽加重、痰量增多、胸部X线片变化以及动脉血气分析(ABG)作为COPD急性加重期的依据,动脉血气分析作为呼吸衰竭的指标。其中男27例,女20例,年龄67~82岁。COPD病史13~30年。47例病人均意识清醒可配合且无气管插管或气管切开病史。胸片显示无肺结核、肺癌、气胸等病变。
1.2 治疗方法 均给予常规抗感染、解痉平喘、祛痰、纠正电解质紊乱和酸碱平衡失调以及营养支持等药物治疗的同时,应用双水平气道正压通气(BiPAP)呼吸机,鼻罩或面罩治疗。呼吸机初始参数为:应用同步 /控制(S/T)通气模式,呼气频率 10~18 次/分,氧流量 5 L/min。 吸气压力(IPAP)8~16 cmH2O,呼气压力(EPAP)4~8 cmH2O。IPAP从8 cmH2O开始,逐渐提高至12~16 cmH2O,EPAP从4 cmH2O开始,渐加至8 cmH2O,使病人逐渐耐受。鼻、面罩通气时间依病人病情及血气情况持续或间歇使用,同时进行全身抗感染、解痉平喘治疗、气道湿化,鼓励咳嗽、咳痰、翻身、叩背或振动排痰,保持呼吸道通畅。
1.3 治疗结果 动脉血气分析显示,使用无创呼吸机前均有缺氧和二氧化碳(CO2)潴留;经BiPAP呼吸机治疗后,病人pH值、动脉血氧分压(PaO2)、动脉血二氧化碳分压(PaCO2)均明显改善(见表 1)。
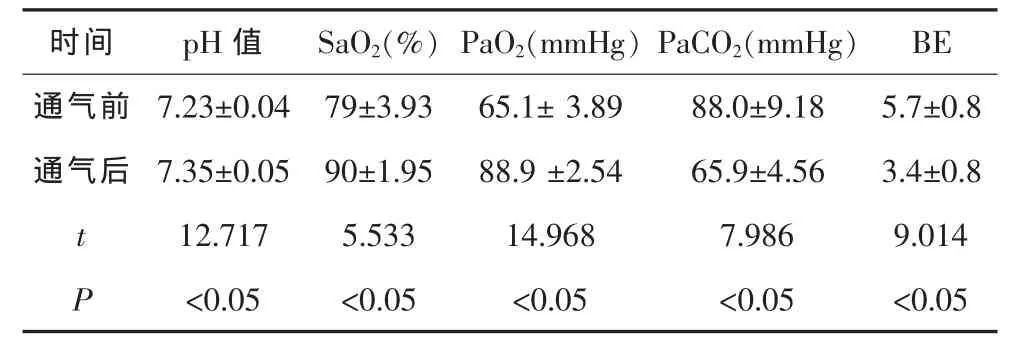
表1 BiPAP呼吸机治疗前后动脉血气分析变化情况
2 护理
2.1 通气治疗前护理
2.1.1 心理护理 COPD病人就诊入院后往往因呼吸衰竭而感呼吸费力、困难,稍活动即出现明显的气促不适,而认为自己所患的疾病严重,救治希望不大,加之经济状况以及陌生的住院环境等原因,病人往往存在焦虑、紧张、恐惧、消极等复杂心理,在治疗过程中病人不能随意进食,并限制与他人进行语言交流,增加了病人的紧张和烦躁情绪。护士耐心向病人解释治疗的好处和目的,针对病人焦虑、烦躁、抑郁的心理状态采取相应的心理护理。上机前充分解释使用无创呼吸机的优越性和必要性,讲解成功的病例,向病人介绍病房环境、主管医生护士,对病人合理的要求努力予以满足;同时进行疏导、解释、鼓励等心理支持方法,使之有足够的信任和安全感,以良好的心态主动配合治疗护理。
2.1.2 行为干预 首先指导病人熟悉呼吸机各部件的名称、作用,并让病人先适应戴口鼻罩所致的憋闷感;其次教会病人或家属如何应对在上机过程中可能出现的问题,教会病人咳嗽、吐痰的处理及可能发生的不良反应;如咳嗽、排痰、大小便时如何拆、上头帽等;同时教会病人进行有效呼吸,向病人示范如何与呼吸机同步工作方面的配合,专职护士根据呼吸机的运转对病人大喊吸-呼-吸-呼的口令,教会其随机送气而吸气,而使自己的呼吸与呼吸机同步,否则可因人机对抗而导致病人不能积极地配合上机。
2.1.3 舒适的体位 协助病人取适当的体位,肩、颈、臀部给予软枕支撑。为避免胃内食物反流,尽量减少平卧位,可取半卧位、坐位或平卧位,使头、颈、肩在同一平面上,头略向后仰,保持气道通畅,避免枕头过高,将呼吸道压窄,影响气流通过降低疗效。观察病人非语言行为的表现。判断病人变换体位的需要。每2 h协助翻身后询问病人是否舒适并进行适当调整。
2.1.4 选择合适的鼻、面罩并正确佩戴 根据病人脸型选择合适的鼻罩或面罩,戴面罩时,要松紧适宜,以两侧系带各一小指为宜,太松容易漏气,太紧易引起病人不适,严重者导致鼻面部皮肤溃破。试机检查气流及呼吸机各管道连接是否漏气,运转功能是否良好,湿化器内无菌蒸馏水至标线处,水温在30~35℃。
2.2 通气治疗中的护理
2.2.1 呼吸机监测 无创呼吸机的重要功能是维持有效的通气量,在使用中严密监测机器工作情况,各部件连接是否紧密,监听运转声音并根据病情变化及时判断排除故障;观察病人自主呼吸频率,节律与呼吸机是否同步,潮气量是否恰当;同时观察吸气压力水平、压力上升时间等指标,如病人平静,表明同步。不同步时及时处理。本组病例经观察未发现与呼吸机对抗征象。
2.2.2 气道护理 根据血气分析结果及其基础疾病设置相应合适的通气模式和参数,防止过度通气或通气不足,引起病人更多不适。尤其在使用呼吸机最初24 h内,密切观察脉搏、心率、呼吸、血压、神志、血气分析指标,与呼吸机配合是否协调、有无人机对抗等情况。出现人机对抗时,指导病人进行深而慢的、有节律的呼吸,教会病人随呼吸机送气而吸气,以触发呼吸机送气,使其呼吸与呼吸机同步,逐步适应呼吸机。当病人感觉使用不舒服或与呼吸机不协调时,要查找原因并通知医生。根据病情随时调整呼吸模式及参数,提高病人的舒适度。注意保持呼吸道的通畅,通气前鼓励病人进行有效的咳嗽、咳痰、深呼吸。协助翻身叩背以促进痰液的排出;若痰液粘稠无力咳出,可先做雾化吸入,鼓励病人多饮水,促进痰液稀释。在呼吸机的湿化罐内加无菌蒸馏水,同时加温,加强对吸入气体的温湿化,解除痰液梗阻或支气管痉挛,保持呼吸道通畅,提高治疗效果。机械通气病人常常感觉口渴,护理人员应该常为病人湿润口腔、口唇等,以增加舒适感。
2.2.3 严密观察病情 血气分析是无创呼吸机治疗的重要监测指标。上机前监测血气,以调整呼吸机的压力水平,撤机前再次监测血气,以判断能否撤机。上机2 h测血气,根据结果调整参数,若PaCO2下降过快,表明通气过度,PaCO2下降过慢表明通气不足,应及时调整IPAP参数。监测病人意识、血压、心率、呼吸及SpO2的变化,通气后若病人出现兴奋、抽搐等症状。应考虑换气过度引起呼吸性碱中毒。应报告医生及时处理;由于正压通气使回心血量减少,容易出现血压下降和心率增快等血流动力学的变化。出现咳嗽咳痰时,停机5~10min,让病人将痰液咳出,以免影响通气效果。
2.2.4 并发症观察及护理 常见的并发症有胃肠胀气、面部压迫性损伤、面部皮肤过敏,要严密观察并及时处理。本组8例病人出现漏气,为面罩佩戴不当引起,经调整后漏气现象消失。为避免面罩损伤面部,对于面颊部极度消瘦的病人,在颊部与面罩之间酌情用棉花垫衬托,以减少漏气和皮肤压迫;4例病人出现胃胀气,经指导病人用鼻吸气,用口呼气,避免张口呼吸,并使用胃肠动力药,如伊托必利10 mg口服,胃胀气症状消失。
2.3 通气治疗后的护理
2.3.1 撤机后继续观察病人的生命体征、SpO2的变化。早期给予高流量鼻导管吸氧,根据病情、SpO2调整氧流量。
2.3.2 做好呼吸回路的消毒处理,与病人密切接触的鼻罩及螺纹管每天更换,并用500mg∕L含氯消毒液浸泡30~60min,再用清水冲干净,晾干备用。湿化罐内湿化液每日更换,病人停用时湿化罐要进行终末消毒处理。螺纹管和各接头均为一次性物品。
3 小结
BiPAP呼吸机可明显改善老年COPD并呼吸衰竭病人的临床症状和血气指标,在病人没有任何创伤的前提下,提供压力支持,病人痛苦小、操作简单快捷;同时能做好通气治疗中的各项护理,可有效避免通气治疗过程中所引起的并发症。而适当的心理干预、保持呼吸道通畅以及防治并发症是护理工作的重点。
〔1〕中华医学会呼吸病学分会慢性阻塞性肺疾病组.慢性阻塞性肺疾病诊治指南 (2007)年修订版 [S].中华结核和呼吸杂志,2007,30(1):7-16
〔2〕Rozzini R,Sabatini T,Trabucchi M.Non-invasive ventilation for respiratory failure in elderly patients[J].Age Ageing,2006,35(5):546-547
