小儿成神经细胞瘤骨转移影像学特征及诊断价值
2011-07-24徐燕清乔中伟李国平施莺燕
徐燕清 乔中伟 李国平 施莺燕
外周成神经细胞瘤(neuroblastoma,NB)发生在婴儿和儿童肾上腺和交感神经系统,恶性程度高,常早期发生骨转移,甚至部分患者以骨痛为首发症状就诊。文献报道在首次就诊的儿童NB病例中,发现骨转移的占50%~70%,甚至可高达94.4%。在IV期NB患儿中,95%~100%有骨转移[1]。X线平片及同位素骨扫描是NB骨转移的传统影像学方法,而CT和MRI等成像技术发展很快,那么,X线平片具有什么样的价值呢?CT和MRI又起着什么样的作用呢[2]?本研究通过对47例NB骨转移病例的回顾性分析,探讨NB骨转移的X线平片、CT和MRI的影像学特征及各自的诊断价值。
方 法
1.资料
收集1998年~2009年NB病例共72例, 其中发生骨转移者47例。骨转移患者中,男33例,女14例,年龄范围在15天~11岁,平均4.6岁。原发肿瘤位于腹膜后39例,后纵隔6例,骶尾部2例。肿瘤原发灶和骨转移灶均经病理学和(或)同位素骨扫描证实。
2.影像学检查

X线平片采用CR摄片,包括头颅正侧位片、胸部正位、四肢长骨正位、骨盆正位和胸腰椎正侧位。CT为GE light Speed VCT,头颅采用横断面扫描,层厚5mm,层间距5mm;体部采用5mm螺旋扫描,骨算法和软组织算法同时重建,MIP和VR重建。MRI为Siemens Avanto 1.5T MR扫描仪,颅脑采用横断位、矢状位扫描,参数:F LASH T1WI(T R 195ms,TE 4.8ms),TSE T2WI(TR 5000ms,TE89ms),T2WI-T IRM,矩阵384×512,FOV173mm×230mm,NEX 2次。脊柱采用矢状位和横断位扫描,参数:TSE T1WI(T R 560~630ms,TE11~21ms),TSET2W(T R 3500~4000ms,TE 85~110ms),并加扫脂肪饱和序列,矩阵480×640,FOV330mm×330mm,NEX 2~5次。
检查结果由两名影像科高年资医师分别对图像做出判断,另一位资深诊断医师审核。
结 果
72例NB病例中,发现骨转移47例,骨转移发生率65.3%(表 1 )。
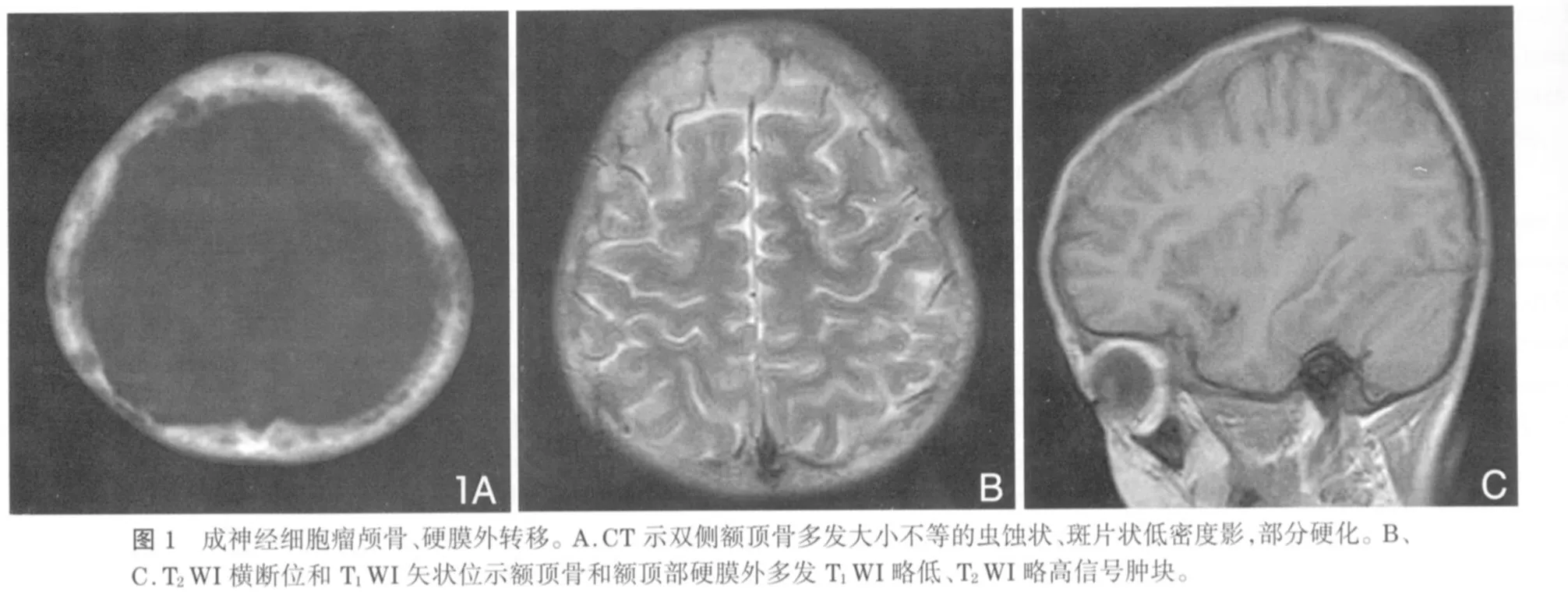
骨转移部位和特征(表2,3):NB骨转移89.2%位于长管状骨、骨盆、头颅和脊柱。长骨转移率51.5%,X线全部发现。颅骨转移81.8%位于额、顶骨或广泛转移,CT除有颅骨破坏外,还发现脑实质、硬膜外转移及软组织肿块(图1)。本组CT发现骨质破坏伴针状骨膜反应2例(图2),X线未发现。CT发现眼眶转移2例,X线发现其中1例。本组10例脊柱侵犯,为颈、胸和(或)腰椎。病变累及单个或多个椎体,为相邻椎体或跳跃性转移,表现为椎体的虫蚀状骨质破坏,部分伴成骨,有(或无)椎体压缩改变,附件无累及。
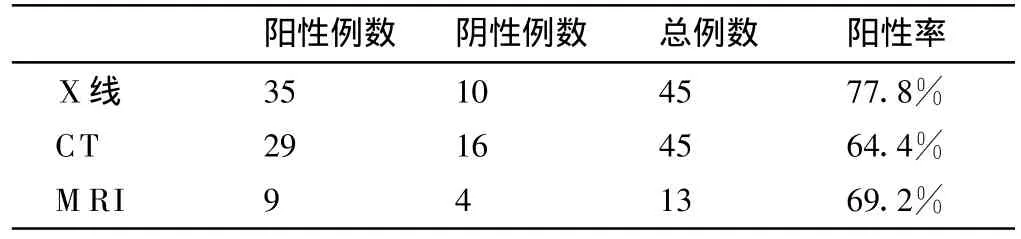
表1 成神经细胞瘤骨转移的X线、CT、MRI对照
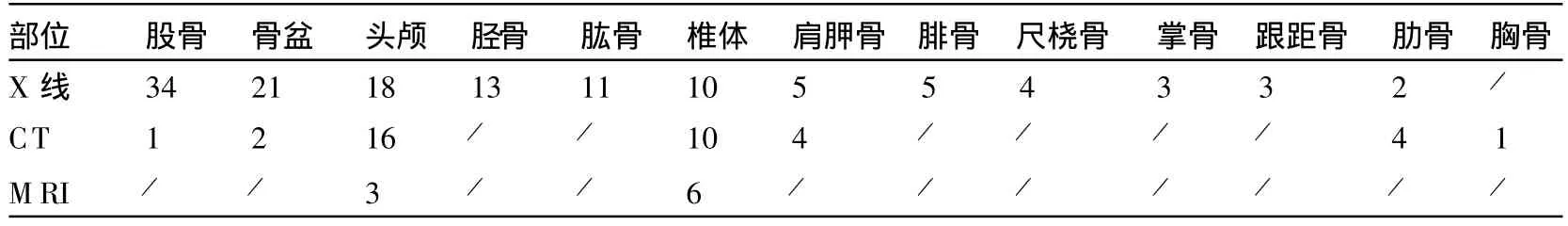
表2 成神经细胞瘤骨转移部位
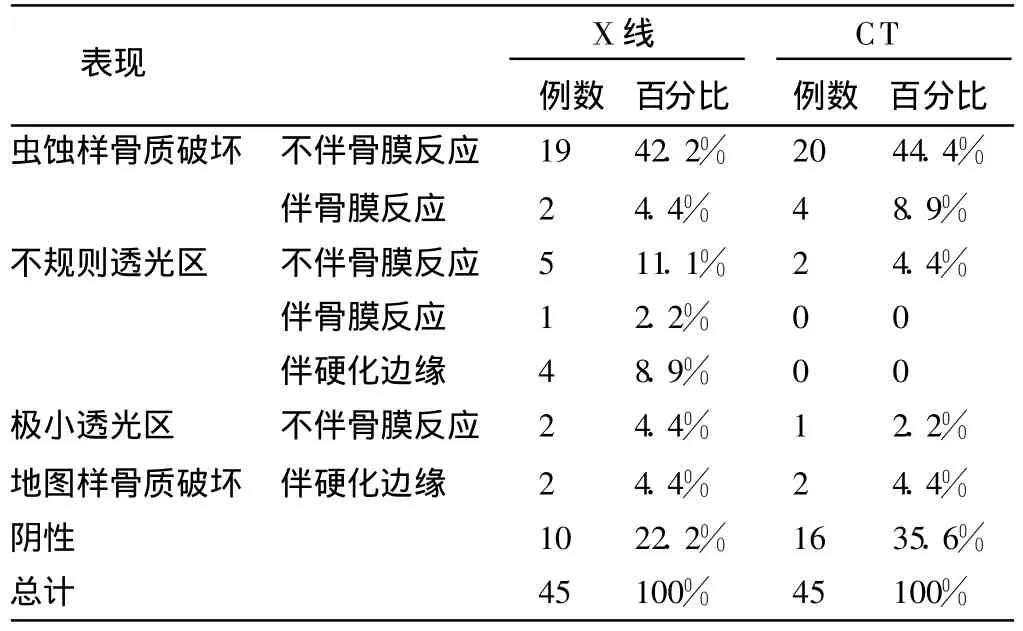
表3 成神经细胞瘤骨转移的X线和CT表现
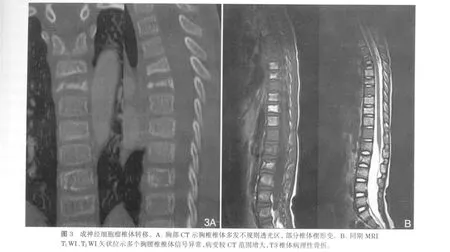
MRI骨髓侵犯表现为T1WI低信号,T2WI高信号,采用T2WI脂肪抑制技术,则受累部位仍呈高信号,而富含脂肪成分的正常骨髓受到抑制而呈低信号(图3)。其中夹杂的成骨成分表现为T1WI、T2WI低信号。本组13例MRI病例,扫描部位4例为颅脑,9例为脊柱。9例阳性者中,3例与同期X线、CT发现的部位、范围一致;2例较同期CT发现范围增大;另外4例阳性者同期X线和CT为阴性,CT分别在3、6、9个月后转阳性。4例MRI与CT、X线同为阴性。
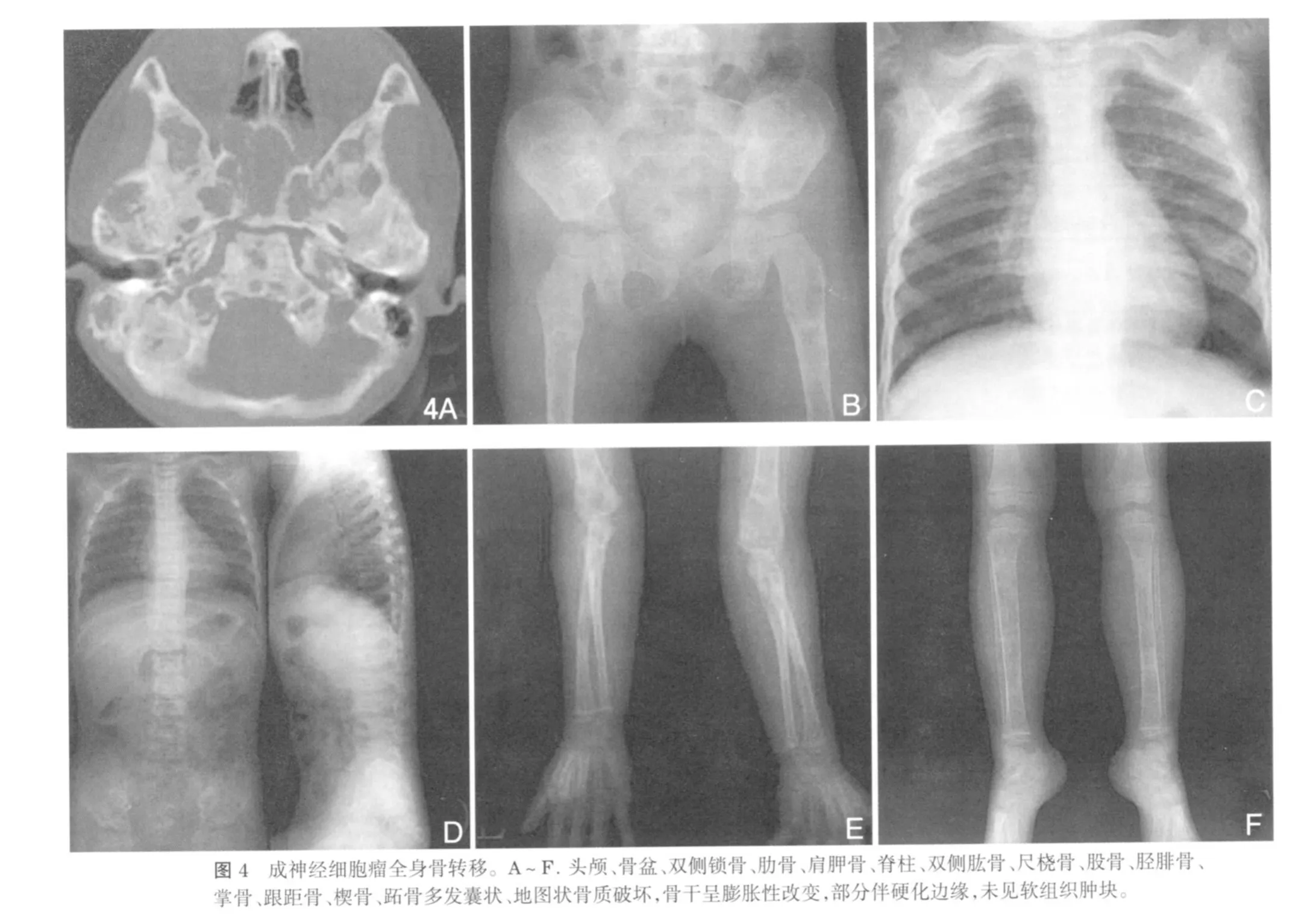
混合型病例中,有2例形态和部位特殊的病例,原发灶均位于腹膜后。1例为全身长骨和扁骨,包括颅骨、锁骨、肩胛骨、肋骨、四肢长骨、椎体、骨盆的骨质改变,且累及四肢短管状骨,包括掌骨、跟距骨、跖骨;另1例病初为一侧胫骨中段长圆形低密度病变,随访中出现双侧股骨、骨盆和颅骨的多发骨质破坏。两例骨转移均表现为地图状、囊泡状低密度影,边界清晰但不锐利,骨质破坏边缘有硬化,骨干呈膨胀性改变,骨皮质变薄,内缘呈波浪状,部分病变累及干骺端和骨骺,周围无软组织肿块。椎体不同程度变扁,形态不规则,椎间隙增大;骨转移累及附件,椎弓根模糊、增大、边缘稍硬化(图4)。
讨 论
NB是儿童时期发生骨转移的常见肿瘤,其特点是转移早,转移广泛,四肢长骨、颅骨、骨盆、脊柱皆可受累。骨转移为多发病变,分为溶骨型、成骨型和混合型[3]。溶骨型最多见,以虫蚀样、不规则低密度骨质破坏为主,骨小梁破坏、紊乱。成骨型者较少,本组未见。混合型除骨质破坏外可夹杂不规则高密度成骨改变,一般表现为虫蚀样或不规则的骨质破坏伴少许骨膜反应、硬化边缘或夹杂高密度影。本组混合型中见到2例特殊病例,呈地图样、囊泡状低密度改变,边缘硬化,骨骼呈膨胀性改变,骨皮质变薄,内缘呈波浪状。
NB骨转移溶骨型好发部位为四肢长骨、颅骨、骨盆、脊柱。长骨转移常双侧累及,也可仅累及一侧,一般位于长骨两端,可累及干骺端,偶可累及骨骺,以肱骨、股骨及胫骨多见,一般以肘、膝关节以上多见。骨盆转移多见,髂骨翼及坐耻骨发生率高。锁骨及肋骨、肩胛骨转移也可见。转移至颅骨的病灶,多见于额、顶骨及枕骨,可转移至眼眶,也偶有报道副鼻窦转移者[4]。眼眶骨和颅面骨转移的病人,常可以突眼为首发症状。眶内软组织肿块可以是颅内硬膜外病灶的扩展,也可以是直接骨转移所致的单纯眶内转移。颅骨破坏以虫蚀状、筛孔状多见,可有针状骨膜反应。有文献称针状骨膜反应是有特征性的,通常发生在骨皮质受累之后,由于骨膜受肿瘤刺激,内层成骨细胞活动增加形成的骨膜新生骨和血管所致[5]。当广泛的脑实质、硬膜外及颅骨转移时可造成颅内压增高、颅缝增宽,颅缝边缘模糊且极不规则。颅缝增宽的原因,一是由于脑实质转移、硬膜外转移导致的颅内压增高,二是由于肿瘤沿颅缝硬膜附着处浸润导致颅缝的边缘性破坏[3]。X线在诊断颅骨转移时易受到骨结构重叠的干扰,有一定的局限性,借助头颅CT扫描可以了解骨质破坏的细节以及发现更多更细小的破坏灶。25%原发肿瘤位于椎旁神经节,故可直接侵犯脊柱,也可通过血行播散呈多发跳跃转移。脊柱转移以胸腰椎转移多见,转移广泛时也可累及颈椎及骶尾骨。可表现为椎体的虫蚀状骨质破坏,部分夹杂高密度影,早期椎体无压缩改变。当早期没有骨质密度改变或椎体形态改变时,X线和CT可能漏诊,MRI的信号改变能提供更多信息。原发肿瘤位于椎旁神经节者,常伴椎旁软组织肿物。未见文献报道转移至四肢短管状骨者,但本组发现2例混合型特殊表现的病例转移至四肢短管状骨。
混合型的特殊类型:地图状、囊泡状骨质破坏伴硬化边缘。病变呈地图样、囊状骨质破坏,部分边缘可有硬化,骨干呈膨胀性改变,骨皮质变薄,内缘呈波浪状。骨膜反应不明显,无软组织肿块。椎体可有不同程度压缩变扁,可前端变扁呈楔形,也可中后部变扁呈鱼骨状,椎间隙增大;骨转移可累及附件,椎弓根可模糊、增大、边缘硬化。骨破坏可以累及四肢短管状骨,如掌骨、跟距骨、跖骨。这种特殊形态和部位未见有文献报道,有待继续研究。
近年来MRI的应用使得NB髓内转移的诊断率大大提高。骨髓内脂肪成分被富含水分的肿瘤细胞所取代,出现T1WI低信号,T2WI高信号。采用T2WI脂肪抑制技术,则肿瘤侵犯仍呈高信号,而正常骨髓因脂肪抑制而呈低信号[6]。需要注意与较小儿童的红骨髓鉴别,后者增强后无强化。当出现成骨改变时,也表现为 T1WI、T2WI低信号病灶。MRI对检出NB骨髓转移较早期骨髓成分异常非常敏感[7],这也与骨转移来源于骨髓的观点相符[8]。在NB骨转移中,MRI很少用于定性诊断,其主要功能是评估是否存在骨髓转移及椎管内浸润。另外,鉴于骨髓中NB转移灶呈局灶性分布,活检可能有样本误差,有假阴性的存在。全身MRI对于那些怀疑全身性异常或骨髓异常的患儿来说都是一次有用的附加检查[9]。但是对于化疗后的NB患者随访中,也发现MRI T1WI上仍呈异常的低信号,甚至会持续很长一段时间,而活检则证实这是一些正常的骨髓组织。化疗后的随访中出现的信号延迟正常,是我们在随访中需要注意的问题。在化疗后仅凭MR信号强度的改变不能再作出骨髓转移的结论[10]。另外,MRI对于骨皮质侵犯的诊断也没有X线平片和CT可靠。
综上所述,X线仍然是诊断NB骨转移最基本而常用的检查方法。X线是显示长骨转移的最佳影像方法,一旦出现平片可以显示的骨转移表现,可根据其病灶部位、形态、有无骨膜反应、与周围组织的关系进行定性分析。而CT在显示头颅、肋骨、椎体等易受组织重叠干扰部位时可以发现更细微的变化和更广泛的病变,有逐渐取代X线的趋势;但是由于CT扫描的射线剂量较大,决定了CT只能辅助X线诊断NB骨转移而不能作为寻找骨转移的常规手段,也提醒我们在发现原发病灶的同时一定要注意观察骨窗。另外CT对软组织及髓腔内肿瘤浸润显示不佳。MRI是诊断NB早期髓内转移和椎管内转移的有效方法。但是MRI在显示骨皮质转移的细节方面不如X线和CT。
1.Tanabe M,Ohnuma N,Iwai J,et al.Bone marrow metastasis of neuroblastoma analyzed byMRI and its influence onprognosis.Med Pediatr Oncol,1995,24:292-299
2.屈 辉,程晓光.CT与MRI时代X线平片在骨肿瘤诊断中的作用.中国医学计算机成像杂志,2003,5:329-331
3.刘 杨,马达智,沈世缨,等.小儿成神经细胞瘤骨转移X线诊断(附26例报告).天津医药,2002,7:435-436
4.Yaris N,Ahmetoglu A,Dilber E,et al.Shpenoid sinus involvement in neuroblastoma:a case report and review of the literature.Int J Pediatr Otorhinolaryngol,2003,67:1255-1258
5.边 昕,王振常,鲜军舫,等.儿童神经母细胞瘤颅面骨转移的影像表现 .中华放射学杂志,2009,43:258-261
6.邵 虹,李玉华,吴靖川,等.儿童恶性肿瘤股骨转移的骨显像和MRI比较 .中华核医学杂志,2006,3:156-157
7.李 欣,刘佩芳,王春祥,等 .增强MRI对小儿成神经细胞瘤分期的应用价值.中华放射学杂志,2002,11:2301-5301
8.Sohara Y,Shimada H,DeClerck YA.Mechanisms of bone invasion andmetastasis in human neuroblastoma.Cancer Lett,2005,228:203-209
9.Frat A,Aĝildere M,Genc,oĝlu A,et al.Value of whole-body turbo short tau inversion recoverymagnetic resonance imaging with panoramic table for detecting bone metastases.J Comput Assist Tomogr,2006,30:151-156
10.Tanabe M,Takahashi H,Ohnuma N,et al.Evaluationof bone marrow metastasis of neuroblastoma and changes after chemotherapy byMRI.Med Pediatr Oncol,1993,21:54-59
