392例围生儿死亡分析
2011-01-25黄瑞霞
黄瑞霞
392例围生儿死亡分析
黄瑞霞
目的通过对围生儿死亡原因进行分析,探讨相应对策,为制定科学有效的降低围生儿死亡率的措施提供依据。方法回顾性分析2001~2010年我院392例围生儿死亡病例的相关资料。结果我院围生儿死亡率为13.44‰。围生儿死亡主要原因依次为:脐带因素、胎儿畸形、早产、胎盘因素、羊水过少、重度子痫前期、妊娠合并梅毒。结论要进一步降低围生儿死亡率,必须以加强围生育期保健为重点,同时着力提高孕产妇保健意识和自我监护能力。
围生儿死亡率;死亡原因;临床资料
采用围生Ⅰ标准,围生儿死亡是指妊娠满28周(出生体重达1000 g或身长达35 cm)的死胎、死产和出生7 d内的新生儿死亡。死胎是指在临产前胎儿已死于宫内。死产是指正式临产后胎儿仍存活,但在分娩过程中死于宫内者。新生儿死亡指活产儿从出生至产后7 d内死亡。早产儿指妊娠满28周未足37周出生的新生儿[1]。本文对2001~2010年间在我院发生的392例围生儿死亡病例进行回顾性分析,寻找此组病例围生儿死亡的主要原因并探讨相应对策,为制定科学有效的降低围生儿死亡率的措施提供依据。
1 资料与方法
1.1 一般资料以2001年~2010年我院住院的所有围生儿为对象,其中围生儿死亡392例。根据病历的记录和围生儿死亡评审记录,登录所有围生儿死亡病例的相关资料:孕妇一般情况(包括年龄、居住地、孕产次)、孕周、出生结局、产科合并症、产前诊断结果、主要超声表现、围生儿死亡原因等,进行临床数据分析。死因分类按照国际疾病分类标准,死亡诊断以临床诊断为主。
1.2 统计学方法采用SPSS 11.5软件包对数据进行统计分析,计数资料采用χ2检验,P<0.05表示差异有统计学意义。
2 结果
2.1 围生儿死亡率及构成我院10年围生儿数29175例,围生儿死亡总数392例,发生率13.44‰。2001~2005年围生儿死亡率14.9‰,2006~2010年为12.5‰,(P>0.05)。前5年与后5年的死胎构成比、出生7 d内死亡构成比均差异有统计学意义。见表1。
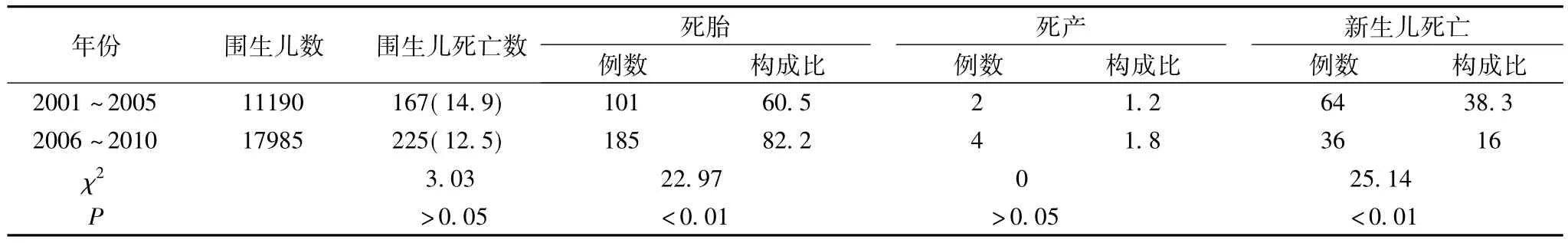
表1 2001~2010年围生儿死亡率及构成比

表2 围生儿死亡原因构成比
2.2 10年间围生儿死亡原因以脐带因素、胎儿畸形为主,分别占围生儿死亡的35.2%、33.9%;其他原因包括:早产、胎盘因素、羊水过少、重度子痫前期、妊娠合并梅毒等。见表2
2.3 胎儿畸形分析,见表3
2.4 城、乡孕产妇的围生儿死亡率比较市区孕产妇的围生儿死亡率为,乡镇孕产妇的为,两者间差异有统计学意义。见表4。

表3 胎儿畸形分类

表4 城、乡围生儿死亡率比较
3 讨论
国内围生儿死亡率不同地区差异较大。据报道,北京、上海等大城市仅为10.0‰左右,中等城市为15‰~20‰,农村地区平均为30‰~40‰[1]。我院的围生儿死亡率逐年有下降,由2001年的16.82‰降至2010年的11.89‰,与经济发达地区相比,仍有较大差距。随着我院NICU的建立及危重新生儿抢救技术、产科质量的不断提高,后5年出生7 d内新生儿死亡在围生儿死亡中的比例较前5年有极显著降低(P<0.01)。
在我院,脐带因素是围生儿死因的第一位。脐带因素致围生儿死亡多是脐带的异常影响脐血流供应,引起胎儿宫内缺氧。胎动计数至今仍是世界公认的自我监护手段之一。在孕晚期教会所有的孕妇自数胎动,孕34周始每周进行胎心电子监护;重视孕妇胎动异常的主诉,相应进行脐血流监测、胎心电子监护、生物物理评分等一系列检查监护胎儿宫内情况,并予以积极处理。对接近孕足月者,适时终止妊娠。
先天畸形是本研究中围生儿死因的第二位。2007年始我院开设优生遗传门诊,落实防止出生缺陷的三级预防措施。孕前进行地中海贫血筛查、优生五项检查,建议孕前3个月至孕后3个月每天口服叶酸片0.4 mg;避免孕早期接触有害物质;孕11~14周B超测胎儿颈后透明层厚度、孕9~20+6周行孕妇血清学筛查(唐氏筛查Ⅰ、Ⅱ期);对有指征的孕妇,于孕17~24周行羊水染色体检查;于孕18~24周常规行彩超检查,以尽早发现胎儿畸形而终止妊娠,降低围生儿死亡率。
胎儿畸形分类统计,本研究中由多至少的顺序是:胎儿水肿综合征、神经系统畸形、2个或2个以上系统异常、先天性心脏病、泌尿生殖道畸形、唇腭裂、消化道畸形等。我市是地中海贫血高发区,本组病例中胎儿水肿综合征除了1例为母胎Rh血型不合引起,其余的夫妇双方均为α轻型地中海贫血,即这些水肿胎儿均为重型α轻型地中海贫血。为了能有效降低重型地中海贫血儿出生,要加强宣教,提高广大群众对地中海贫血遗传规律、危害性的知晓度,广泛开展婚前、孕前、孕早中期地中海贫血筛查,对双方为同型地中海贫血基因携带者,积极动员孕妇于孕28周前行产前诊断,确诊的重型地中海贫血胎儿尽量在围生期前终止妊娠。
为了能尽早检查出胎儿畸形,英国皇家妇产科学会的产前检查指引明确规定:在妊娠16~20周必须接受规范的超声波检查和产前筛查[2,3]。本文中胎儿畸形病例中有91%孕18~28周均未做彩超检查。所以,要采取综合措施提高孕中期彩超进行胎儿畸形筛查的检测率。
在畸形胎儿处理方面,无论畸形种类和严重程度如何,一律引产的观念现仍然牢牢盘踞在人们心中。本资料显示,非致死胎儿畸形中,90.6%其家人选择了引产。据报道,胎儿畸形在美国只有15%的父母选择引产[4]。国内亦有研究显示,通过产科、超声科、小儿外科的密切交流合作,制定分娩与诊疗计划,可进一步提高先天性畸形的围生期管理水平和总体诊治水平[5]。因此,经产前B超检查发现胎儿非致死性畸形,在排除了胎儿染色体异常后,医师应将向孕妇及其家属提供相关疾病诊断、治疗及预后等方面知识,避免一些简单畸形或疾病临界状态者不必要的引产,降低围生儿死亡率。
早产是我院围生儿死亡因第三位、出生7 d内新生儿死亡的首位,特别是早产极低出生体重儿,易出现重度窒息、NRDS、肺出血、脑室出血、坏死性小肠结肠炎和高胆红素血症等并发症,病死率较高。因此,对于有早产可能的高危孕妇孕28周后定期B超测宫颈长度、监测胎儿纤维连接蛋白浓度;孕期适当增加营养,避免劳累,增加休息,注意有无腹部发硬、腹痛、阴道排液、分泌物增多等先兆早产症状,以便尽早就诊。对有早产先兆的孕妇首要任务是抑制宫缩,延长孕周。若早产已不能避免,及时应用地塞米松,促胎儿肺成熟,做好新生儿复苏及早产儿监护和治疗的准备,分娩时新生儿科医生到场,出生后即对新生儿行Apgar评分和胎龄评估,及时处理新生儿窒息,尽力提高早产儿存活率。
本研究中胎盘因素、羊水过少、重度子痫前期、妊娠合并梅毒等导致围生儿死亡占17.9%。加强对高危妊娠的监护,积极防治妊娠并发症,适时终止妊娠能有效改善围生结局。患梅毒的孕妇能通过胎盘将螺旋体传给胎儿,梅毒螺旋体在胎儿内脏和组织中大量繁殖,引起死胎。一般先天梅毒儿占死胎的30%左右[6]。提高孕期、孕早期梅毒筛查率,对患梅毒的孕妇早期规范治疗,可降低先天梅毒感染导致的死胎发生率。
同时,在统计数据中可以看出,乡镇孕妇与市区的相比较其围生儿死亡率明显高(P<0.01)。由于这部分孕妇缺乏保健意识,未意识到自我监测的重要性,胎动异常未能引起重视,错过了胎儿宫内缺氧救治的时机,导致死胎;对产前检查不重视,无法发现畸形胎儿,导致出生缺陷儿发生率提高。在发现胎动异常时未及时就诊,导致错过胎儿宫内缺氧的早期处理时机,引起胎儿宫内死亡,从而增加了死胎的发生。提示今后需加强对乡镇育龄妇女的健康教育(可以通过下乡义诊、定期派发健康教育处方、开设基层健康教育讲堂、建立健康档案等方式),提高她们的保健意识,从而促使其自觉定期产检;另一方面,乡镇孕妇怀孕28周前多在基层卫生院进行产前检查,基层医院的诊断水平不高,导致很多畸形胎儿未及时发现而进入围生期。加强围生期保健工作的重点应放在农村,三级医疗卫生网络的工作要落到实处,建立孕产妇系统保健卡及定期产前检查制度,通过各种机制加强对乡镇围生期保健工作人员的业务培训,保证乡镇孕产妇、围生儿得到恰当有效的医疗保健。
综上所述,脐带因素、胎儿畸形、早产是我院围生儿死亡的前三位原因,乡镇孕妇的围生儿死亡占围生儿死亡总数的79.6%。提示我们在工作中要加强孕前、孕期健康教育,提高孕产妇自我保健意识,切实帮助基层医院建立规范围生期保健系统和机制;同时,进一步提高我院的围生期保健工作质量,从导致围生儿死亡的主要原因着手,做好常规产前筛查,推广产前诊断,避免缺陷儿进入围生期;强调对高危妊娠的管理,防治早产及各种妊娠并发症,以期在“十二五”期间能有效降低围生儿死亡率。
[1]曹泽毅主编.中华妇产科学.第2版.北京:人民卫生出版社,2005:1138.
[2]毕吉美,李泽花,刘法娟.超声在产前筛查胎儿畸形中的临床价值.河北医药,2005,27(18):583.
[3]唐智柳,陈英耀,钱序,等.国外产前诊断技术管理借鉴.中国卫生质量管理,2004,11(3):16.
[4]Crance JP,LeFevere ML,Winborn RC,et al.A randomized trial of prenatal ultrasonograph icscreening:im-pact on the detcetion,man agement,and outcome of anom-alous fetuses.Am JObstet Gynecol,1994,171(3):392.
[5]马继东,叶蓁蓁,黄醒华,等.先天性畸形的产前诊断、围生期管理及随诊网络的建立与初步实践效果分析.中华围生医学杂志,2009,12(2):98.
[6]乐杰.妇产科学.第6版.北京:人民卫生出版社,2005:180.
Analysis of death cases of 392 Perinatal fetus
HUANG Rui-Xia.Maoming Maternal and Child Health CareHospital,Maoming 525000,China
ObjectiveTo provide a basis for developing scientific and effective measure of decreasing perinatal mortality,through analyze the causes of perinatal death,search and study the relevant countermeasures.MethodsFrom 2001 to 2010,the clinical date of 392 perinatal death cases were analyzed.ResultsThe perinatal mortality was 13.44‰.The main reason of perinatal death were umbilical cord factors,fet al malformation,preterm labor,placental factor,oligohydramnios,severe preeclampsia and pregnancy complicated syphilis.ConclusionReducing the rate of perinatal death,need to focus on enhancing the perinatal health care,improving the awareness of health care and the adaptability of self-custody in gravidas as well.
Perinatal mortality;Cause of death;clinical date
525000广东茂名市妇幼保健院
·临床护理·
