婴幼儿听觉发育延迟的听力学特征分析
2011-01-23曾祥丽黎志成岑锦添王树芳李鹏张革化
曾祥丽 黎志成 岑锦添 王树芳 李鹏 张革化
听觉发育延迟是指患儿听力低于同龄正常儿童水平而无任何可以解释其听力障碍的器质性病变,在未经药物或手术干预的情况下,随着年龄的增长,听力逐渐转为正常。目前国内外学者均认为,对二次听力筛查仍不通过的婴幼儿,需于出生6个月以内进行详细的、分频率的听力诊断,并对有听力障碍者进行相应干预。而笔者在对3月龄及6月龄时确诊有感音神经性聋或重度~极重度混合性聋的患儿进行9个月~2年随访时发现,部分患儿随着年龄增长听力恢复正常,提示婴幼儿中存在听觉发育延迟的现象;而大部分感音神经性聋患儿听力不随年龄增长而恢复,即永久性聋。本文分析6例听觉发育延迟的婴幼儿筛查-诊断-随访过程中听力变化及转归情况,探讨婴幼儿听觉发育延迟的听力学表现及影响因素。
1 资料与方法
1.1临床资料 中山大学附属第三院临床听力中心2005年7月~2008年12月间接诊未通过新生儿听力筛查的婴幼儿115例,其中,足月顺产儿96例,新生儿病区19例(高胆红素血症15例,早产儿2例,新生儿窒息1例,试管婴儿1例),115例中有6例随诊至2岁,最终诊断为听觉发育延迟。筛查模式:足月顺产儿初筛用TEOAE,复筛为TEOAE+AABR;新生儿病区患儿初筛及复筛均用TEOAE+AABR。复筛未通过者于2~3月龄转听力中心接受第一次听力诊断,对疑有听力障碍者于5~6月龄进行第二次诊断,确认仍有听力障碍者每2个月电话随访一次,根据家长的观察记录约定再次听力诊断时间,再次诊断间隔2~6个月不等。
1.2诊断方法及判断标准 使用诊断型畸变产物耳声发射(DPOAE)、听性脑干反应(click ABR,cABR及1.0 kHz tone burst ABR,tbABR)、226 Hz及1 000 Hz鼓室导抗图和0.5、1.0及2.0 kHz同侧镫骨肌声反射(acoustic reflection,AR)检查。受试儿服用水合氯醛诱导入睡后进行检测,测试在符合GB/T16430~1996标准的隔声屏蔽室进行。
cABR测试设备及环境、参数设置参照作者既往的工作[1]。1.0 kHz tbABR测试:滤波带通30~1 500 Hz,分析时间窗25.6 ms,叠加2 048次。DPOAE:采用美国智听耳声发射仪(SmartOAE),选用两个不等强度刺激声(L1=65 dB SPL,L2=55 dB SPL),f1/f2=1.22,记录范围为553~8 837 Hz,共9个测试点。声导抗:采用GSI TYMPSTAR II型声导抗仪,常规测试226 Hz探测音鼓室导抗图,0.5、1.0及2.0 kHz同侧镫骨肌声反射,6月龄以下婴幼儿同时测试1.0 kHz鼓室导抗图。
二次诊断疑为传导性听力损失者,加做骨导ABR确诊,根据需要部分病例行颞骨CT检查。
判断标准:①ABR反应阈(气导)≤30 dB nHL为正常[2],31~50、51~70、71~90、≥ 91 dB nHL分别为轻、中、重度及极重度听力损失[3];②DPOAE:参照仪器自带的针对不同刺激强度的正常值范围(Smartoae 2.0),以高出本底噪声3 dB、幅值大于0 dB SPL为每个频率点引出标准,在9个频率点中,≥6个频率引出作为该耳DPOAE引出标准;③声导抗:按照Liden-Jerger分型,226 Hz探测声双耳A型鼓室导抗图,同侧0.5、1.0、2.0 kHz镫骨肌声反射能正常引出;1.0 kHz探测音鼓室导抗图存在正峰,并且峰值大于0.1 mmho作为正常标准。
上述各项测试结果均在正常范围之内为听力正常; ABR阈值骨气导差≥10 dB视为存在传导性听力损失。
2 结果
115例中初次诊断为不同程度听力损失患儿57例(87耳)。第一次复诊的听力变化情况见表1。

表1 初诊疑有听力障碍患儿57例87耳第一次复诊时听力变化情况
从表1可见,第一次复诊时听力转为正常45耳占51.72%(45/87), 42耳(28例)仍有不同程度的听力障碍。进一步诊断并随访至2岁,结果:①听力始终无改善23耳(18例):双耳极重度3例、重度2例;单耳极重度4例、重度6例、中度3例。单耳中度聋3例中,2例经颞骨高分辨率CT诊断为听骨链畸形,1例不明原因感音神经性聋;②听力逐步改善至正常19耳(10例):单耳轻度聋1例声导抗提示中耳积液,双耳中度聋1例、轻度聋2例骨导ABR提示为传导性聋,颞骨CT证实为中耳积液,这4例分别于第三次诊断时听力转为正常; 6例(12耳)初次诊断提示可能为双耳感音神经性聋的患儿随访至9月龄至20.5月龄各项测试指标转为正常,诊断为听觉发育延迟,占同期筛查新生儿的0.15%(12/8 246)。6例均为足月顺产儿,无听力损伤高危因素,历次ABR、AR阈值及226、1 000 Hz探测音鼓室导抗图的变化情况见表2。
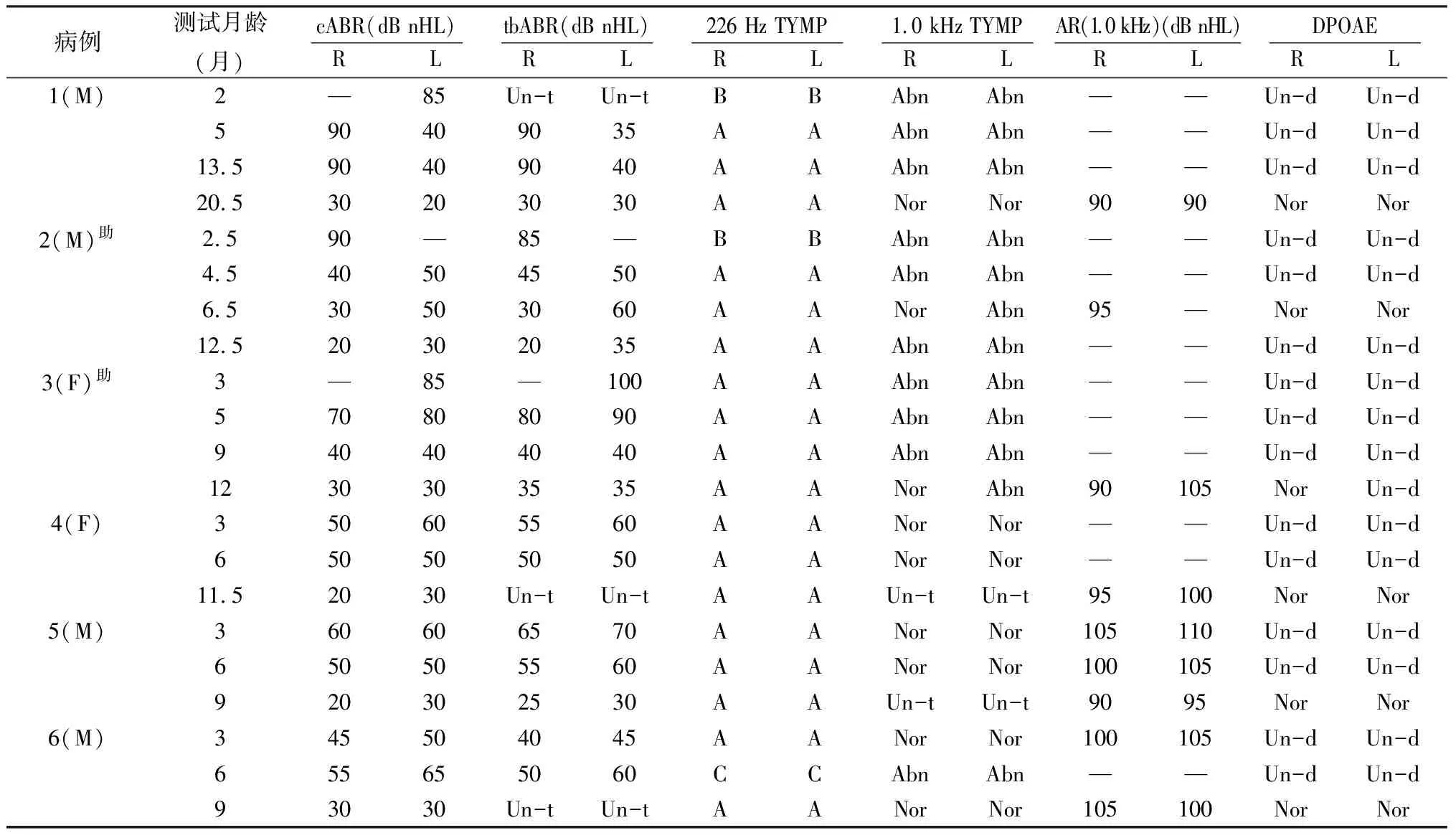
表2 6例听觉发育延迟患儿初诊及随访过程中各项诊断指标的变化
注: Nor示正常, Abn示异常, Un-t示未测试, Un-d—未检测到, “A、B、C”示 226 Hz鼓室图分型;“M”示男,“F”示女。“—”代表最大声输出未引出
3 讨论
3.1听觉发育延迟与永久性聋的鉴别 随着新生儿听力筛查、诊断工作的普遍开展,筛查及初次诊断有听力障碍的新生儿随访中听力转为正常的情况国内外均有报道[3~5],包括两种情况:①听觉器官有可以解释其听力障碍的器质性病变,如中耳积液或外耳道耵聍等;随着上述病变的消除,听力恢复正常;②未能查及足以解释其听力障碍的器质性病变,未经药物或手术干预,随着年龄的增长,听力恢复正常,即听觉发育延迟。因此应早期将永久性聋与听觉发育延迟进行鉴别,以便给前者及时有效的干预而避免对后者的过度干预、避免对患儿家长带来不必要的心理负担。部分成人的感音神经性聋如突发性聋、自身免疫性聋等可通过积极的药物干预使听力得到改善,而新生儿及婴幼儿的感音神经性聋无法通过药物或手术干预获得改善,需助听器或人工耳蜗植入进行干预。本研究中,6例听觉发育延迟婴幼儿初次诊断提示可能为永久性聋,例1~3 ABR阈值为重度或极重度聋,虽然其声导抗测试异常,但如此严重的听力损失显然不可能为单纯的中耳病变所致,即同时存在感音神经性聋;例4~6初次诊断已基本排除中耳病变,诊断为感音神经性聋。与最终诊断为永久性聋者比较,这6例听觉发育延迟婴幼儿听力有如下特点:①6例在二次诊断时均可见听力改变,其中5例好转,1例因中耳积液而致听力下降,但在第三次诊断时可见明显好转。因而对未通过二次筛查的患儿,应严格遵循2~3月龄第一次诊断、5~6月龄二次诊断的程序,如果为省事或者满足家长尽可能少给小儿服用水合氯醛的心理而省去2~3月龄的诊断直接进行5~6月龄诊断,若5~6月龄听力依然不正常,则无法观察到其逐渐好转的过程而作出永久性聋的错误判断;②与听力始终无好转的双耳重度、极重度聋患儿比较,例1~3均伴有中耳病变。伴随的中耳病变既可能影响听觉发育[6]亦可能影响ABR测试结果[7],故对伴有中耳病变的重度、极重度聋患儿应密切观察随访,而不可急于诊断为永久性聋;③听觉发育延迟患儿初次诊断时双耳阈值差仅0~20 dB,而初次诊断双耳阈值差过大尤其是单耳极重度或重度聋而对侧耳正常者历次复诊患耳听力均无改善,则可能为永久性聋。自妊娠到出生,双耳基本处在相同的环境中,尽管双耳间可能存在一定程度的发育不对称,但一侧耳听力正常而对侧耳为重度、极重度聋则患耳更有可能为先天性聋而非发育延迟。
3.2新生儿及婴幼儿听觉发育的影响因素与干预时间 本组6例听觉发育延迟患儿中,初次诊断重度及极重度以上聋3例6耳(病例1~3)均伴有中耳病变,听力恢复正常历时12~20.5个月不等;而初次诊断为轻~中度听力障碍者的3例6耳(病例4~6)中耳功能正常,听力恢复正常历时8~11.5个月,提示听力损失程度及中耳病变可能影响婴幼儿的听觉发育。人类的耳蜗在妊娠6个月末已经具备成年人耳蜗的形状,自脑干到皮层的投射在围产期得到快速发育,而丘脑至皮层的投射在出生后6个月到5岁以内仍在逐步成熟之中[8]。人类听觉系统的构建受遗传、内源性刺激、外源性刺激以及环境和感觉干预的影响[6],自妊娠28周至出生后数年,听觉系统的正常发育有赖于正常的、有意义的声刺激,因而中耳积液及其导致的听敏度下降、不良的倾听环境均可导致听觉发育滞后。本组重度及极重度以上聋3例(例1~3)中,2例(例2、例3)分别于3月龄、6月龄时即接受助听干预,听力均在1岁左右恢复正常,而未接受助听干预的1例(例1)致接近2岁时听力才恢复正常,提示助听干预对听觉发育有促进作用。2004中华人民共和国卫生部妇社司发表的439号文件关于《新生儿疾病筛查技术规范》中指出,对于永久性感音神经性听觉障碍患儿,一般可在6月龄进行助听干预。本研究及Sleifer等[9]的观察均提示,无助听干预的情况下,听觉发育延迟的婴幼儿最迟在20月龄时其听力才能达到同龄正常儿童水平,有可能错过最佳的言语发育时间。故对中度以上聋患儿,即使其听力表现提示可能为听觉发育延迟,亦建议在6月龄时进行积极干预 。
因确诊为听觉发育延迟的患儿仅占同期新生儿听力筛查的0.15%(12耳/8 246耳),样本量极少而无法将其特点与较大样本量的永久性聋进行统计分析,亦无法在发育延迟组内设置助听干预与不干预的对照研究,因而,听觉发育延迟婴幼儿的听力学特点及影响因素,有待积累更多的病例再加深认识。
4 参考文献
1 曾祥丽,王树芳,陈玉莲,等.正常新生儿ABR的表现形式及建立正常参考值的可行性探讨[J].听力学及言语疾病杂志,2008,16:36.
2 Norton SJ, Gorga MP, Widen JE, et al. Identification of neonatal hearing impairment: Summary and recommendations[J].Ear Hear,2000, 21:529.
3 黄丽辉,韩德民,刘莎,等. 未通过听力筛查的婴幼儿听力追踪分析[J]. 中华耳鼻咽喉头颈外科杂志,2005,40:643.
4 Talero-Gutie’rrez C, Carvajalino-Monje I, Samper BS,et al. Delayed auditory pathway maturation in the differential diagnosis of hypoacusis in young children[J]. International Journal of Pediatric Otorhinolaryngology,2008, 72:519.
5 李蕴,吴皓,陈向平,等. 听力障碍新生儿随访中听力恢复正常的原因分析[J]. 临床耳鼻咽喉科杂志,2006,20:585.
6 Graven SN,Browne JV.Auditory development in the fetus and infant[J].Newborn & Infant Nursing Reviewx,2008,8:4 187.
7 Owen MJ,Nechay KN,Howie VM.Brainstem auditory evoked potentials in young children before and after tympanostomy tube placemen[J]. International Journal of Pediatric Otorhinolaryngology,1993,25:105.
8 Moore JK,Linthicum JR,Fred H.The human auditory system:A timeline of development[J].International Journal of Audiology,2007,46:460.
9 Sleifer P,Costa SSD,Coser PL,et al.Auditory brainstem response in premature and full-term children[J].International Journal of Pediatric Otorhinolaryngology,2007,71:1 449.
