胎盘早剥、重度子痫前期致DIC、死胎1例
2010-09-20王莹杨昀邹丽*
王 莹 杨 昀 邹 丽*
华中科技大学同济医学院附属协和医院妇产科(430022)
1 病例资料
患者37岁,孕9产1,因“孕34+5周,持续性腹痛6h”收入院。患者平时月经规律,LMP:2008年12月17日,停经早期无明显早孕反应,孕4个月余自觉胎动,未行规律产检。于2009年8月18日凌晨0时30分无明显诱因开始腹部疼痛,呈持续性加重,后逐渐转为间歇性发作,无阴道出血,送当地医院,监测胎心率100bpm,急转华中科技大学同济医学院附属协和医院。腹痛发作前无外伤史,否认乙型肝炎、结核、艾滋病等病史,1994年顺产一男婴,另有3次引产、4次人工流产史。查体:T 36℃,BP波动在178~129/90~131mmHg之间,P 96bpm,R 20bpm,神志清楚,严重贫血貌,痛苦面容,心肺听诊正常,腹部膨隆,脐下可见三处直径1cm大小淤斑。产科情况:宫高34cm,腹围102cm,宫底位于剑突下三指,触之较硬,有压痛,无反跳痛,胎心音未闻及,胎方位未扪清。急查B超见胎儿BPD 8.97cm,HC 32cm,AC 32.4cm,FL 6.77cm,AFI 3.3cm;未见胎心搏动;胎盘附着于前壁,厚约7.0cm,回声不均,胎盘与肌壁间可见11.7cm×11.2cm×4.8cm不均回声团,内未见血流信号;脐动脉未见血流信号。提示:“晚孕,死胎;羊水过少;胎盘早剥。”入院后5min即出现阴道出血,量约600mL,色暗红。入院后2h尿量仅75mL,色黄。急查尿常规尿蛋白(++)。血常规(表1):白细胞15.2G/L↑,中性粒细胞85.3%↑,血红蛋白76G/L↓,血小板96G/L↓。肝肾功能(表2):总胆红素38.2μmol/L↑,直接胆红素31.3mol/L↑,丙氨酸转氨酶6U/L↓,天冬氨酸氨酶47U/L↑,碱性磷酸酶299U/L↑,总蛋白64.7g/L,白蛋白33.4g/L↓,尿素氮5.26mmol/L,肌酐95.6μmol/L,尿酸405mmol/L↑。急查DIC凝血功能全套检查(表3):纤维蛋白原含量(Fbg)0.913g/L↓,部分凝血活酶时间(APTT)55.0″↑,凝血酶原时间(PT)36.1″↑,凝血酶时间(TT)68.2″↑,血浆国际标准化比率(INR)3.62↑,甲苯胺蓝纠正实验(AT)>30″↑,鱼精蛋白副凝试验(3P)+++。

表1 入 院后患者血象变化情况
入院诊断:G9P1,孕34+5周,死胎,重度子痫前期,胎盘早剥3级,DIC。
治疗措施:快速建立两条静脉通道并面罩给氧;行交叉配血,输入足够的晶、胶体溶液同时紧急输注压积红细胞8U、冷沉淀4.75U、血小板1U、新鲜血浆600mL以快速补充血容量、恢复循环血液携氧能力;立即予以佩尔地平降压治疗(根据血压情况调整滴速);抗炎治疗。终止妊娠的时机与方式:入院后行阴道检查宫颈管已消失,宫口已开大2cm,胎头已降至0,宫缩40~50″/2~3′,基本具备短时间内经阴道分娩的条件。最终患者在严密生命体征监测下于入院3h后自然分娩一死男婴,胎盘几乎随胎儿同时娩出,约2/3面积血凝块。分娩后迅速予巧特欣100μg、欣母沛250μg促进子宫收缩,减少产后子宫出血。产后6h内出血近800mL,后逐渐减少。产后8h尿量逐渐恢复正常。产后复查DIC凝血功能全套检查结果均恢复正常,DIC症状明显改善。血象监测各项指标虽未完全正常,但均有逐渐恢复正常的趋势。监测患者血压逐渐恢复正常。
2 讨 论
胎盘早剥(placental abruption)是妊娠晚期多发的严重并发症之一,起病急发展快,若不及时处理,可引发子宫胎盘卒中、弥散性血管内凝血(DIC)、羊水栓塞、急性肾功能衰竭等严重并发症,威胁母儿生命安全。B超检查是诊断胎盘早剥的主要辅助手段,特异性为96%,但其敏感性仅为24%[1]。因此胎盘早剥的诊断应主要根据症状和体征,对于B超结果阴性而有临床症状提示胎盘早剥患者,应动态监测妊娠进程,及早预防并及时发现胎盘早剥的发生发展。
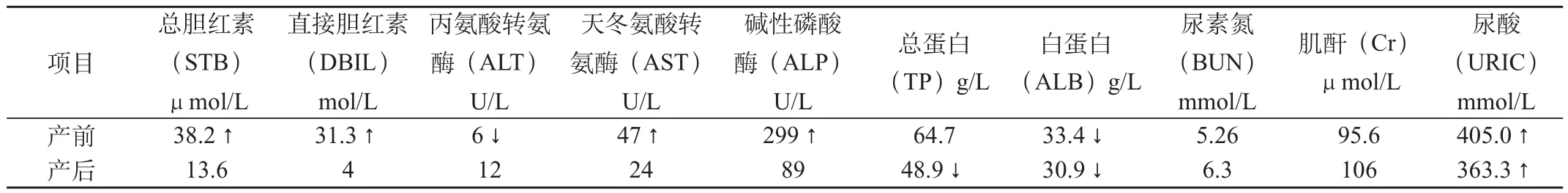
表2 入院后肝肾功能生化指标变化情况

表3 入院后DIC凝血功能全套检查指标变化情况
新鲜冰冻血浆可纠正DIC,与浓缩红细胞保证1∶1的比例对恢复循环血液的携氧能力所必需条件,每单位新鲜冰冻血浆可恢复前凝血因子活力约10%,并提高40mg/L纤维蛋白原;每单位冷沉淀可升高纤维蛋白原100mg/L,每单位血小板可升高血小板计数约5g/L。患者入院后及时输注压积红细胞、冷沉淀、血小板及冰冻血浆,大量液体支持及抗炎治疗,分娩后加用促进子宫收缩、减少产后出血的药物,出血量逐渐减少。复查血象、肝肾功能、DIC凝血功能全套均有逐渐恢复正常的趋势[2]。患者入院后立即行有效降压治疗,产后血压基本降至116~136/61~92mmHg,降低了妊娠期高血压疾病的严重危害。
根据胎盘早剥的分级(表4),本例患者属于胎盘早剥3级,其惟一治疗办法是尽快排空子宫。若胎儿已死,1/3病例可伴凝血功能障碍,约半数患者自发分娩,除有横位等产科适应症需选择剖宫产者,常规处理应选择阴道分娩。若胎儿仍存活,应尽早考虑剖宫产挽救胎儿,可根据胎心监测结果判断胎儿状况以助选择分娩方式。

表4 胎盘早剥的分级
经过以上讨论与分析,我们可以看出胎盘早剥的发生之急与发展之快,其严重并发症的危险程度对孕妇、胎儿以及医务工作者来说亦是严峻的威胁和考验,如何快速全面地处理胎盘早剥和治疗胎盘早剥所导致的严重并发症,是我们战胜胎盘早剥的关键所在。总结本病例的处理,快速确诊胎盘早剥及DIC,迅速制定治疗方案,结合患者自身条件正确选择分娩方式,及时予以降压治疗,补充足够血容量及凝血因子,为患者的尽早治愈打下了一定基础。
[1]马润玫主译.妇产科医师行医必读[M].6版.北京:人民卫生出版社,2009.
[2]段涛,杨慧霞主译.高危妊娠[M].3版.北京:人民卫生出版社,2008:1428.
