腹腔镜与开腹手术治疗早期宫颈癌的临床疗效比较
2010-07-30王永清
王永清
(湖南省脑科医院,湖南长沙 410007)
近年来,随着手术器械越来越先进,手术技巧日趋成熟,腹腔镜在妇科恶性肿瘤的治疗中迅速发展起来。我院2004年2月~2009年9月完成腹腔镜下广泛全子宫切除术及盆腔淋巴结清扫术治疗早期宫颈癌患者37例,并与同期开腹手术38例的疗效进行比较,现报道如下:
1 资料与方法
1.1 一般资料
选择2004年2月~2009年9月在我院行腹腔镜下广泛全子宫切除术及盆腔淋巴结清扫术的早期宫颈癌患者37例,设为腹腔镜组,年龄35~72岁,平均(45.4±6.9)岁。选取同期行开腹广泛全子宫切除术及盆腔淋巴结清扫术的早期宫颈癌患者 38 例,设为开腹组,年龄 29~65 岁,平均(47.5±5.9)岁。所有患者均按国际妇产科联盟(FIGO)1995年临床分期标准分期:腹腔镜组Ⅰa期10例,Ⅰb期6例,Ⅱa期12例,Ⅱb期9例;开腹组Ⅰa期8例,Ⅰb期9例,Ⅱa期13例,Ⅱb期8例。病理分期:腹腔镜组G1期22例,G2期9例,G3期6例;开腹组G1期17例,G2期12例,G3期9例。病理类型:腹腔镜组鳞癌33例,腺癌3例,鳞腺癌1例;开腹组鳞癌31例,腺癌3例,鳞腺癌4例。两组患者的年龄、临床分期、病理分期和病理类型比较差异无统计学意义(P>0.05),具有可比性。
1.2 手术方法
腹腔镜组:①全身麻醉,头低脚高、截石位,置入导尿管、举宫器。②人工气腹,明确肿瘤未侵及浆膜及无腹腔种植后抽取腹腔液查找癌细胞。③离断双侧圆韧带,分离阔韧带前后叶,暴露骨盆漏斗韧带并离断(需要保留卵巢功能者,用钛夹标记、悬吊卵巢)。④游离输尿管,钝性分离子宫膀胱间隙,离断双侧子宫动静脉;向下钝性分离宫颈和阴道周围组织,同法离断双侧子宫骶骨韧带及主韧带。环行切开阴道壁。经阴道取出子宫和附件标本。⑤冲洗消毒阴道并缝合。⑥沿髂外动脉分别向近心端及远心端分离、切除相关淋巴结,分次取出各组淋巴结。术后病理报告切缘阳性或盆腔淋巴结转移行后续放射治疗。
开腹组:按常规开腹广泛全子宫切除术及盆腔淋巴结清扫术的手术方法进行。后续放射治疗同腹腔镜组。
1.3 观察指标
观察两组患者手术时间、术中出血量、切除盆腔淋巴结数量、术后肛门排气时间、术后住院时间和并发症等。术后均进行随访,随访内容包括妇科常规、妇科超声和阴道断端液基薄层细胞学检查。
1.4 统计学方法
使用SPSS 11.5软件进行统计学分析,计量资料数据以均数±标准差()表示,采用t检验,计数资料采用χ2检验,P<0.05表示差异有统计学意义。
2 结果
2.1 两组患者术中情况比较
两组患者均手术成功,腹腔镜组无一例中转开腹。腹腔镜组术中出血量少于开腹组(P<0.05),其中,腹腔镜组有1例术中输血400 ml,开腹组有2例术中输血400 ml。腹腔镜组术中切除盆腔淋巴结数目多于开腹组(P<0.05),但腹腔镜组的手术时间长于开腹组(P<0.01)。见表1。
2.2 两组患者术后情况比较
两组患者术后第1、2天即可下床活动,腹腔镜组术后肛门排气时间早于开腹组,腹腔镜组术后住院时间短于开腹组(P<0.05)。腹腔镜组术中发生膀胱损伤1例,均经腹腔镜下修补成功,术后发生淋巴囊肿2例,尿潴留2例,并发症发生率为13.50%(5/37)。开腹组术中发生右侧输尿管损伤1例,给予输尿管损伤修补加输尿管内置入双J管引流,术后发生淋巴囊肿3例,尿潴留2例,切口感染2例,并发症发生率为21.05%(8/38)。腹腔镜组并发症发生率低于开腹组(P<0.05),术后病理学检查均未发现切缘有残余病灶。所有患者随访1~52个月,无肿瘤复发和穿刺点转移。见表2。
表1 两组患者术中情况比较()
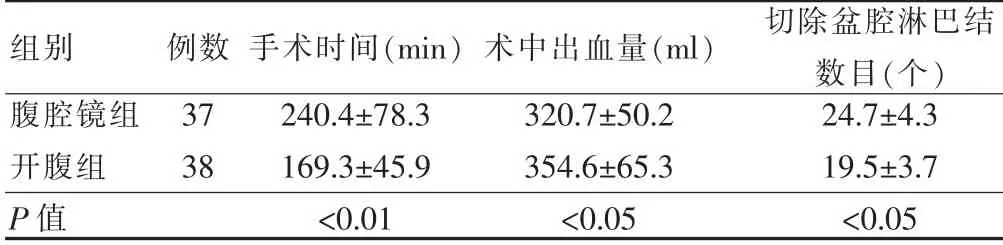
表1 两组患者术中情况比较()
组别 例数 手术时间(min)术中出血量(ml) 切除盆腔淋巴结数目(个)腹腔镜组37240.4±78.3320.7±50.224.7±4.3开腹组38169.3±45.9354.6±65.319.5±3.7 P值 <0.01<0.05<0.05
表2 两组患者术后情况比较()
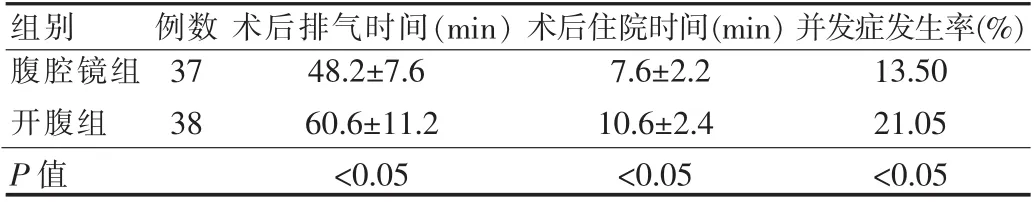
表2 两组患者术后情况比较()
组别 例数 术后排气时间(min)术后住院时间(min)并发症发生率(%)腹腔镜组3748.2±7.67.6±2.213.50开腹组3860.6±11.210.6±2.421.05 P值 <0.05<0.05<0.05
3 讨论
3.1 腹腔镜广泛全子宫切除术加盆腔淋巴结清扫术的优缺点
1992年,Nezhat等[1]首次报道了腹腔镜广泛全子宫切除术和主动脉旁、盆腔淋巴结清扫术,随后国内越来越多的学者采用了这种手术方法。何援利等[2]研究发现腹腔镜组切除的淋巴结数量较开腹组多,术中出血少,术后排气时间均较开腹组早,手术范围彻底、损伤小、恢复快,与国外资料基本一致[3]。目前,多数文献报道Ⅱa期前宫颈癌适合采用腹腔镜行广泛子宫切除术和盆腔淋巴结清扫术。也有文献报道,Ⅱb期宫颈癌也可以采用腹腔镜完成手术。本研究中腹腔镜组与开腹组比较,术中出血量少,切除盆腔淋巴结数量多,肛门排气早,术后住院时间短,并发症发生率低。可能与以下因素有关:①腹腔镜下操作更为清楚、仔细,减少对邻近组织、血管的损伤,并能随时彻底止血。②术中借助腹腔镜的放大作用,对小部分为髂血管遮盖的闭孔、腹股沟深部、髂总、髂外和髂内淋巴结的观察更准确,淋巴结切除更彻底和安全。③腹腔镜下手术对肠道的干扰少,肠道功能恢复快。本研究中腹腔镜组手术时间较开腹组长,可能与腹腔镜下该种手术例数仍较少、熟练程度不够有关。从表1中可知,腹腔镜组术中出血量少于开腹组,但手术时间长,笔者认为,随着经验的积累、技能的不断提高,腹腔镜下广泛子宫切除术及淋巴结清扫术、手术时间会等于或少于开腹手术时间。等[4]总结了606例妇科恶性肿瘤腹腔镜淋巴结清扫术,平均切除淋巴结17~22个,平均手术时间为28 min。
3.2 腹腔镜下广泛全子宫切除术、盆腔淋巴结清扫术的手术技巧和注意事项
由于腹腔镜手术的特点和难点,术中需要特别注意防止大血管、输尿管、膀胱和肠道的损伤。笔者的体会以及注意事项总结如下:①在清扫腹主动脉周围淋巴结时,应对所有需要切断的组织应用超声刀进行彻底的血液凝固,以免造成由于血管分支闭合不彻底而出血。②切除骶前和闭孔淋巴结时,应注意防止骶前静脉丛损伤,而切除髂外和闭孔淋巴结时,应防止髂外静脉和闭孔静脉及神经的损伤。③切断输尿管隧道前叶组织时,宜采用超声刀或剪刀剪断组织,以免损伤输尿管。游离输尿管时尽量远离输尿管并保留其血液供应,以免发生输尿管坏死。④在下拉膀胱组织时,一定找准膀胱宫颈韧带,超声刀凝固切断韧带后,很容易进入宫颈膀胱间隙,避免膀胱组织损伤[5]。⑤在处理子宫韧带时,宜采用超声刀切割,遇有血管时宜将其游离并用双极电凝脱水后再切断;一旦术中出血,可以用双极电凝止血。⑥子宫主、骶韧带的切割范围要求在3.0 cm以上,但尽量减少对膀胱神经的损伤,以免术后发生尿潴留[6]。
3.3 腹腔镜下广泛全子宫切除术、盆腔淋巴结清扫术并发症的处理及防治
①大血管损伤:对于轻度的血管裂伤可以在腹腔镜下完成修补,但术者必须具有血外科的基础,否则会导致严重大出血,因此,对于绝大多数腹腔镜手术医师而言,一旦出现术中血管损伤,建议尽早中转开腹手术,以免延误救治时间,特别是在切除腹主动脉周围淋巴结时,应对所有需要切断的组织进行彻底的凝固,以免因血管分支闭合不彻底而出血。另外,在骶前和闭孔淋巴结切除时,应注意防止骶前静脉丛损伤,而在髂外和闭孔淋巴结切除时,应防止髂外静脉和闭孔静脉及神经的损伤[7]。本组术中发生右侧髂外静脉损伤1例,经腹腔镜下修补成功。②膀胱损伤:在剥离宫颈膀胱间隙和输尿管入口处时要找准膀胱与宫颈之间的间隙,遇粘连较紧时,不得强行剥离,可用超声刀和电剪刀行钝性分离,否则易将膀胱撕破。如发现膀胱破裂,可立即在腹腔镜下行膀胱修补,应保留导尿管1周以上[8]。本组1例膀胱损伤患者经腹腔镜下修补成功,术后9 d拔除导尿管后能自行排尿。③输尿管损伤:对于有严重盆腔粘连的患者,必须清楚地认识输尿管的走行,然后在游离输尿管时,应尽量远离输尿管并保留其血液供应,以免发生输尿管坏死。另外,现在切断输尿管隧道前叶组织时,宜采用超声止血刀或剪刀剪断组织,以免电刀损伤输尿管[9]。本研究中腹腔镜组未发生输尿管损伤,开腹组发生输尿管损伤1例,给予输尿管损伤修补加输尿管内置入双J管引流,术后3个月拔除双J管,随访未见发生输尿管狭窄。④淋巴囊肿:由于盆腔淋巴结清扫术创面较大,术中很难彻底结扎所有淋巴管断端,术后淋巴液从淋巴管远端回流,汇聚组织渗液,容易形成盆腔淋巴囊肿。因此,术中对较大的淋巴管,特别是闭孔淋巴管、腹股沟深部淋巴结周围的淋巴管用超声刀慢档切断,两侧闭孔窝放引流管从阴道引出,使无效腔充分引流,减少淋巴囊肿的形成[10]。本研究中两组术后共发生淋巴囊肿5例,均自行吸收。⑤术后尿潴留:这是由于手术伤及副交感神经而引起的暂时性膀胱麻痹,术后应常规留置导尿管1周以上,并在拔除导尿管后,监测患者的排尿情况,如有尿潴留,则重新留置导尿管,直到锻炼膀胱至自主排尿为止,且残余尿量低于50 ml时,才可拔除导尿管[8]。本研究中两组术后共发生尿潴留4例,予以重新留置导尿管和锻炼膀胱功能,均能自主排尿。
3.4 腹腔镜下广泛全子宫切除术、盆腔淋巴结清扫术临床疗效评估
腹腔镜下广泛全子宫切除术、盆腔淋巴结清扫术能完全达到开腹手术的要求,手术创伤小,术野清晰,术后恢复快[11]。本研究显示腹腔镜下广泛全子宫切除术、盆腔淋巴结清扫术临床疗效明显优于开腹手术,是一种治疗早期宫颈癌的理想方法。只要熟练掌握腹腔镜手术技能,可避免或减少手术并发症的发生,但需要长期随访,了解该术式的远期疗效,以达到减少创伤和复发,提高长期生存的目的。
[1]NezhatCR,Burrell MO,NezhatFR,etal.Laparoscopic radical hysterectomy with paraaortic and pelvic node dissection[J].Am J Obst Gynec,1992,166(3):864-865.
[2]何援利,张凌云,杨进,等.腹腔镜与开腹手术行广泛子宫切除加盆腔淋巴结清扫术的临床效果比较[J].中华妇产科杂志,2004,39(5):308,310.
[3]Abu-Rustum NR,Gemignani ML,Moore K,et al.Total laparoscopic radical hysterectomy with pelvic lymphadenectomy using the argon-beam coagulator:pilot data and comparison to laparotomy[J].Gynecol Oncol,2003,91(2):402-409.
[6]Querleu D,Narducci F,Poulard V,et al.Modified radical vaginal hystetomy with or without laparoscopic nerve-sparing dissection:a comparative study[J].Gynecol Oncol,2002,89(1):154-158.
[7]李光仪,陈蔚谕,陈露诗,等.腹腔镜盆腔淋巴结清扫术中血管损伤5例报告[J].中国微创外科杂志,2004,4(2):152.
[8]Steed H,Rsen B,Murphy J,et al.A comparison of laparoscopic assisted radical vaginal hysterectomy and radical abdminal hysterectomy in the treatment of cervical cancer[J].Gynecol Oncol,2004,93(3):588-593.
[9]华克勤,徐焕,薛晓红,等.腹腔镜超声刀在盆腔淋巴结清扫术中的应用价值[J].中国实用妇科与产科杂志,2006,22(4):297-298.
[10]梁志清,陈勇,徐惠成,等.腹腔镜广泛子宫切除术及盆腹腔淋巴结切除术23例并发症分析[J].中华妇产科杂志,2005,40(7):438-440.
[11]何彩艳.腹腔镜下子宫次全切除术的手术配合[J].中国当代医药,2010,17(8):91.
