6个月以下婴儿川崎病的特点
2010-07-21邓节刚
杨 楠 邓节刚 王 静
川崎病(Kawasaki disease,KD)是全身性血管炎,主要累及中小动脉,特别是冠状动脉(冠脉),部分患儿形成冠状动脉瘤,严重的可发生冠脉狭窄或血栓从而导致心肌梗死。本病的发病率目前有不断上升的趋势,已成为儿童获得性心血管疾病中的主要疾病之一。KD缺乏特异性诊断指标,尤其是6个月以下婴儿的临床症状不典型,诊断较为困难,冠脉损伤发生率高。本研究对我院2003年1月—2007年12月收治的50例6个月以下KD患儿进行回顾性分析,旨在提高对婴儿KD的认识和早期诊断率。
1 资料与方法
1.1 一般资料 本组KD患儿50例,<2月龄1例,3月龄8例,4月龄17例,5月龄16例,6月龄8例。其中男27例,女23例。按照第三届国际川崎病会议修正的川崎病诊断标准[1]以及非典型川崎病(incompleted Kawasaki disease,IKD)诊断标准[2],排除婴儿期其他发热、出疹性疾病等,将患儿分为典型KD组(32例)和IKD组(18例)。冠脉病变诊断标准为:(1)冠脉内膜回声增强。(2)冠脉扩张。冠脉内径值为左主冠脉≥2.5 mm、右冠脉≥2.0 mm、左前降支≥2.3 mm,冠脉内径/主动脉根部内径>0.3。并按此标准将所有患儿分为冠脉扩张组(19例)和无冠脉扩张组(31例)。
1.2 方法 实验室检查:每例患者检测C反应蛋白(CRP)及血常规。入院次日取静脉血测定肝功能等生化指标及病原学检查。每例患者常规行二维超声心动图、心电图、胸部X线片及腹部B超等检查。治疗方法:确诊后即给予丙种球蛋白1 g/(kg·d)用2 d,阿司匹林30~50 mg/(kg·d)每8 h 1次。
1.3 统计学处理 应用SPSS 11.5进行统计学分析,计数资料采用百分率表示、行χ2检验,计量资料行t检验,选出有统计学意义的变量,再进行Pearson相关分析和Logistic回归分析,以P<0.05为差异有统计学意义。
2 结果
2.1 典型KD组与IKD组的比较 IKD组确诊时间延长,冠脉扩张人数增多,CRP低于典型KD组,IKD组出现皮疹、指趾端硬肿/脱皮比例较小,差异有统计学意义(P<0.05),见表1。

表1 典型KD组与IKD组临床及实验室结果比较
2.2 冠脉扩张组与无冠脉扩张组的比较 冠脉扩张组CRP低于无冠脉扩张组,确诊时间较无冠脉扩张组延长,差异有统计学意义(P<0.05),见表2。
2.3 KD的诊断指标分析 KD确诊时间与CRP具有相关性(r= -0.387,P < 0.01),影响 KD 诊断的指标有 CRP 及冠脉病变,见表3。
2.4 并发症 有心血管损伤的患者共27例,包括左、右冠脉扩张各4例,双侧冠脉扩张11例,其中2例呈瘤样扩张;左房扩大4例,左房室扩大1例;心包积液7例,二尖瓣中度返流1例。心电图异常11例,急性心肌炎伴室性、房性心动过速各1例,均于急性期恢复正常。尿常规白细胞增多25例,谷丙转氨酶(GPT)升高 8例、γ-谷氨酸转移酶(γ-GT)升高24例。1例患者抽搐、昏迷,脑脊液正常。
2.5 病原分析 所有患者血培养均阴性。12例病毒阳性,其中3例便轮状病毒阳性,呼吸道病毒分离腺病毒和合胞病毒阳性各1例,血清柯萨奇病毒阳性3例,EB病毒阳性2例,支原体和巨细胞病毒阳性者各1例。末梢血常规中有异常淋巴细胞的患者33例,其中3例不符合传染性单核细胞增多症,余淋能上能下细胞均正常。
2.6 治疗转归 48例用药后24~48 h退热。1例于48 h后体温略降,但仍波动于38.5℃左右,持续2 d后予地塞米松降至正常。1例确诊后拒绝使用丙种球蛋白,仅用阿司匹林治疗,1 d后自动出院。
表2 冠脉扩张组与无冠脉扩张组相关指标比较 (s)
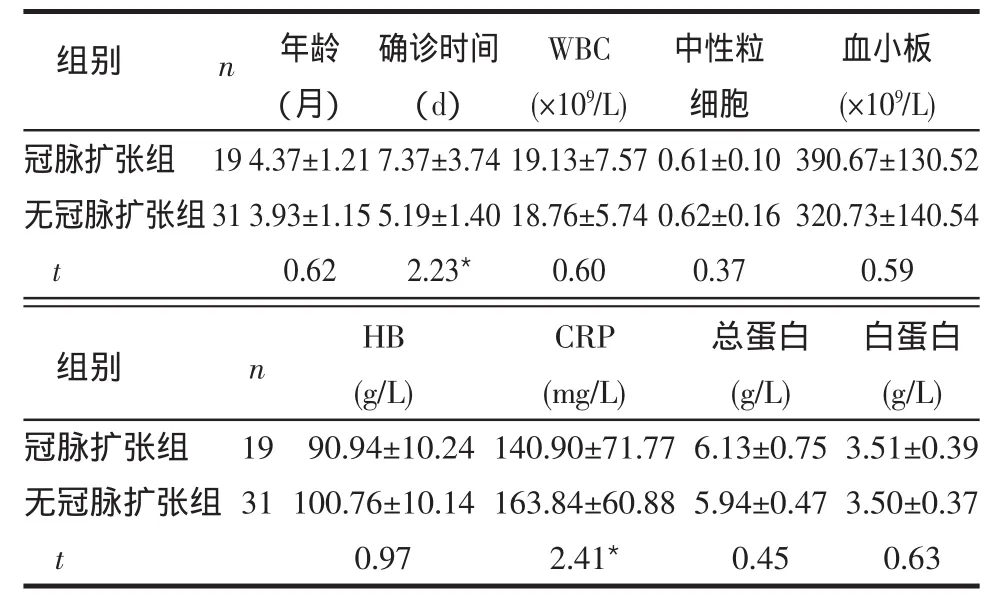
表2 冠脉扩张组与无冠脉扩张组相关指标比较 (s)
WBC:白细胞;HB:血红蛋白;觹P < 0.05
组别 n冠脉扩张组无冠脉扩张组t 19 31年龄(月)4.37±1.21 3.93±1.15 0.62确诊时间(d)7.37±3.74 5.19±1.40 2.23*WBC(×109/L)19.13±7.57 18.76±5.74 0.60中性粒细胞0.61±0.10 0.62±0.16 0.37血小板(×109/L)390.67±130.52 320.73±140.54 0.59组别 n冠脉扩张组无冠脉扩张组t 19 31 HB(g/L)90.94±10.24 100.76±10.14 0.97 CRP(mg/L)140.90±71.77 163.84±60.88 2.41*总蛋白(g/L)6.13±0.75 5.94±0.47 0.45白蛋白(g/L)3.51±0.39 3.50±0.37 0.63

表3 影响KD诊断的Logistic回归分析
3 讨论
KD在婴儿和儿童均可发病,多数患者发病于5岁以内,好发于6~18个月。6个月以下的小婴儿发病率较低,但IKD病例数较多。本组50例患者中18例为IKD,构成比与文献报道相似[3]。IKD组患者临床诊断6项指标中,除发热外,作为诊断依据的皮疹、指趾端硬肿/脱皮、唇红皲裂、球结膜充血、淋巴结肿大的发生率均低于KD组,淋巴结肿大的发生率最低。肛周脱屑/卡痕红肿是另一项重要的辅助诊断依据,IKD组虽较KD组发生率高,但差异无统计学意义。皮疹多在疾病早期发生且持续时间短,指趾端硬肿/脱皮于病程第8~14天高发,提示医生在临床工作中应仔细查体,详细询问病史,不能轻易过早放弃诊断。婴儿IKD发病率增高,不利于及时诊断和治疗,可能原因有:(1)来自母体的抗体中和了超抗原。(2)频繁活跃的免疫活动产生的抗体有交叉反应。(3)该年龄组患者的免疫特点决定了产生的血管炎相对弱。IKD组比KD组的确诊时间延长,与临床表现不典型、诊断指标阳性率低有关[4]。
本研究50例患者中有19例患者冠脉扩张。IKD组冠脉扩张率较KD组显著增多,原因为:(1)年龄小于1岁是冠脉损伤的危险因素之一。(2)确诊时间长,导致治疗的延迟,冠脉扩张人数增多[5]。本资料中冠脉扩张组患者确诊时间较无冠脉扩张组延长也是原因之一。本组资料中心血管系统的损伤不仅存在于冠状动脉,心肌、心内膜、心包损伤也存在,共27例有心血管损伤,与国内外文献报道相符[4],较其他年龄组患者的心血管损伤发生率明显增高,可以认为婴儿KD的病情多属重症。
KD是儿童时期的全身性血管炎性疾病,急性期CRP明显升高。本研究中KD组与IKD组患者的平均CRP血清浓度都显著升高,而IKD组患者CRP升高的程度无KD组患者明显,原因不明,程显芬等[6]有类似的研究结果。由于本组19例冠脉损伤患者中11例为IKD患者,因此冠脉扩张组患者CRP浓度比无冠脉扩张组低。这一结果更说明了婴儿IKD诊断存在困难。
本组33例患者末梢血中存在异常淋巴细胞,说明KD的发病与病毒感染有一定的关系。患者血清CRP水平与确诊时间呈负相关,证实了CRP在KD诊断中的重要性。Logistic回归结果显示CRP及冠脉病变是影响KD确诊的因素。
总之,6个月以下婴儿的KD在诊断中存在着困难。由于非典型病例明显增多,诊断的延迟使得冠脉损伤的发生率增加,为了减少KD的心血管系统严重并发症,对可疑病例全面综合分析,特别是超声心动图的检测在早期诊断中十分重要。
[1] Council on cardiovascular disease in the young,committee on rheumatic fever,endocarditis,and kawasaki disease,american heart association.Diagnostic guidelines for Kawasaki disease[J].Circulation,2001,103(2):335-336.
[2] 张乾忠.不典型川崎病的临床表现和诊断[J].中国实用儿科杂志,2006,21(10):728-730.
[3] Chang FY,Hwang B,Chen SJ,et al.Characteristics of Kawasaki disease in infants younger than six months of age[J].Pediatr Infect Dis J,2006,25(3):241-244.
[4]Han RK,Sinclair B,Newman A,et al.Recognition and management of Kawasaki disease[J].CMAJ,2000,162(6):807-812.
[5]Muta H,Ishii M,Sakaue T,et al.Older age is a risk factor for the development of cardiovascular sequelae in Kawasaki disease[J].Pediatrics,2004,114(3):751-754.
[6] 程显芬,郝轶梅,王琍,等.高敏C-反应蛋白在儿科感染性疾病中的应用[J].北京医学,2005,27(12):428-430.
