改良小切口手术治疗甲状腺瘤3 8例报告
2010-06-21梁开惠
梁开惠
(广东省高州市大坡医院 广东高州 525238)
甲状腺腺瘤是指一类具有滤泡分化-包膜完整-无包膜和脉管浸润的良性肿瘤,它是甲状腺肿瘤中最常见的疾病,占整个甲状腺肿瘤的70%~80%,治疗以手术切除为主[1]。我院于2005年3月至2008年8月对38例甲状腺腺瘤患者采用改良小切口甲状腺腺瘤切除术治疗,取得了良好的临床疗效,现将结果报道如下。
1 资料与方法
1.1 一般资料
2005年3月至2008年8月运用随机数字表法选择在我院接受治疗的甲状腺腺瘤患者76例,其中男48例,女28例;年龄19~48岁,平均(34.3±13.2)岁;入选的所有患者均自愿参加临床研究,且与患者签署知情同意书。
1.2 临床表现及诊断
全组患者颈前均有包块,多无明显症状。少数有咽异物感,颈部有压痛,无声嘶及呼吸困难。体检多在甲状腺区触及单个或多个随吞咽上下活动的包块,无压痛,边缘清,无搏动,包块大小直径存0.5~4cm。甲状腺B超检查提示甲状腺腺瘤,并查血T3、T4了解甲状腺功能均无异常[2]。
1.3 手术方法
将76例甲状腺腺瘤患者按照术后方法分为一般手术组和改良小切口手术组,每组各38例,2组患者的年龄、性别均无明显差异(P>0.05),具有可比性。所有的患者均行三大常规、凝血功能检查、心电图检查、B超颈部包块检查。采用局麻强化。一般手术组:患者全部采用颈丛阻滞麻醉,取颈前弧形横切口。距胸锁关节2cm,2端达胸锁乳突肌外缘,并可适当向患侧延长。采用高频电刀在颈前筋膜和颈阔肌间隙游离皮瓣。上至舌骨水平。下达胸锁关节上缘。切开颈白线,向两侧牵开颈前肌。游离甲状腺叶。根据肿瘤大小、位置、数量确定切除范围。单发腺瘤采取以肿瘤为中心的甲状腺腺叶次全切除,多发腺瘤行腺叶的全切除。术毕置硅胶引流管经切口下方引出[3]。改良小切口手术组:于锁骨上1~2cm设计平行切口,以两锁骨交界处为切口中心点。单侧甲状腺腺瘤切口长4cm,双侧甲状腺腺瘤切口长6cm。切口处皮下注射05%肾上腺素生理盐水10~20mL。依次切开皮肤及皮下组织。沿皮下与颈前肌群的疏松结缔组织分离,上至甲状腺上极以上0.5~1cm,下达甲状腺下极以下0.5~1cm。沿颈正中线切开颈白线,不结扎、不切断颈前静脉,变异者断横,不切断双胸骨舌骨肌和胸骨甲状腺肌,仅向两侧用皮钳牵开。显露甲状腺,观察腺瘤性状,必要时先行快速冰冻病理检查。将显露之腺瘤用10号线大圆针贯穿缝合,吊起并分别于瘤体四周钳夹,尔后切下包括部分正常甲状腺组织在内的一侧甲状腺腺瘤。羊肠线缝合修复甲状腺残面。如为双侧腺瘤,同法处理对侧。彻底止血后直接关闭切口,无创缝合线皮内缝合,略加压包扎切口。
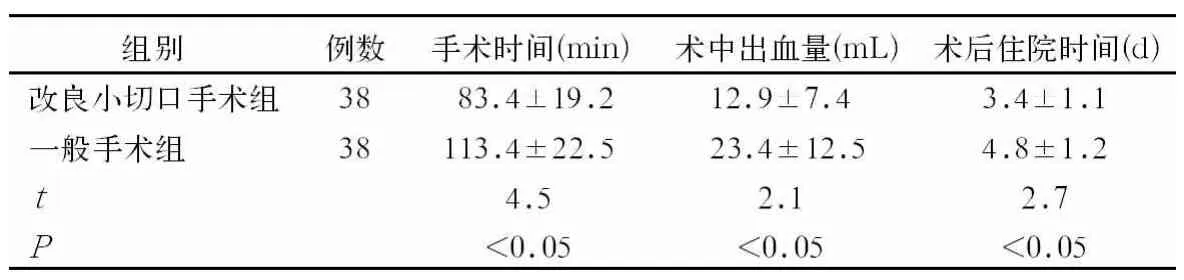
表1 2组手术方法的手术效果比较
1.4 统计学处理
使用SPSS 13.0对各项资料进行统计、分析,使用t检验,P<0.05为差异有统计学意义。
2 结果
2.1 手术效果比较
经过积极的治疗,改良小切口手术组患者的手术时间平均(83.4±19.2)min,术中出血量平均(12.9±7.4)mL,术后住院时间平均(4.8±1.2)d。一般手术组患者的手术时间平均(113.4±22.5)min,术中出血量平均(23.4±12.5)mL,术后住院时间平均(3.4±1.1)d。经过统计分析发现改良小切口手术组的手术时间、术中出血量、术后住院时间均明显低于一般手术组,且差异具有统计学意义(P<0.05)。具体结果可见表1。
2.2 术后随访
改良小切口手术组患者的切口疤痕较一般手术组患者的切口疤痕明显变小,而且美观。
3 讨论
甲状腺腺瘤可发生任何年龄,多发于40岁以上女性,是颈部最常见的肿瘤,良性多见,恶性较少,少数合并甲状腺功能亢进。甲状腺腺瘤病程缓慢,有的在数年以上。多数为单发,圆形或椭圆形。表面光滑,边界清楚,质地较周围甲状腺硬。与周围组织无粘连,无压痛,可随吞咽上下移动。多无任何不适症状,肿瘤直径一般在数厘米,巨大者少见。甲状腺核素显像表现为“冷结节”,有少数患者因瘤内出血瘤体会突然增大,伴胀痛;有些肿块会逐渐吸收而缩小;有些可发生囊性变。病史较长者,往往因钙化而使瘤体坚硬;有些可发展为功能性腺瘤[4]。巨大瘤体可产生部分邻近器官受压征象,但不侵犯这些器官。有少数患者因瘤内出血瘤体会突然增大,伴胀痛;有些肿块会逐渐吸收而缩小;有些可发生囊性变。甲状腺腺瘤须与结节性甲状腺肿及甲状腺癌相鉴别。一般来说甲状腺肿多呈普遍肿大,多呈多发结节,有流行区域,与甲状腺腺瘤相比,结节性甲状腺肿的单发结节无完整包膜,界限不清楚。甲状腺癌表现为甲状腺质硬结节,表面凹凸不平,边界不清,颈淋巴结肿大,并可伴有声嘶、霍纳氏综合症等。当代多数学者推荐本病应首选手术治疗,尤其对于结节有可能恶变者,更应早期手术治疗。理由是:手术治疗腺瘤的疗效确切,并发症少。对于合并有甲亢的腺瘤,应充分控制甲亢症状,基础代谢率基本正常后方可实施手术切除,以增加手术安全性,减少并发症。改良小切口甲状腺腺瘤切除手术,手术时间及术中出血较原来大大缩短及减少,且手术创伤小,术后恢复快,术后并发症少等优点[2]。
综述所述,改良小切口甲状腺腺瘤切除手术,手术时间及术中出血较原来大大缩短及减少,且手术创伤小,术后恢复快,术后并发症少,临床治疗和美容效果均较好,值得推广使用。
[1]周晓军,刘晓红.甲状腺腺瘤病理诊断进展[J].实用肿瘤杂志,2006,21(4):294~296.
[2]徐少华.改良小切口甲状腺腺瘤切除术32例[J].实用医学杂志,2008,24(11):1955.
[3]吴飞.小切口切除术治疗甲状腺腺瘤的临床观察[J].中国当代医药,2009,16(7):178.
[4]黄涛.甲状腺腺瘤60例手术体会[J].现代医药卫生,2008,24(12):1863~1864.
