艾滋病合并结核性脑膜脑炎的MRI表现
2010-06-02施裕新夏淦林张志勇
冯 峰,施裕新*,夏淦林,张志勇
结核性脑膜脑炎(tuberculous meningitis,TM)是艾滋病(AIDS)最常见的机会性感染(opportunistic infections)疾病之一,临床表现较复杂,脑脊液改变不典型,易与其他中枢神经系统感染相混淆,早期诊断困难,且重症患者病死率和致残率较高[1]。笔者收集复旦大学附属公共卫生临床中心17例AIDS合并结核性脑膜脑炎患者和22例非艾滋病结核性脑膜脑炎患者,并对其MRI表现进行对照分析,旨在提高对于艾滋病合并结核性脑膜脑炎患者MRI表现的认识。
1 材料与方法
1.1 研究对象
收集2004年以来我院收治的艾滋病合并结核性脑膜脑炎17例和非艾滋病结核性脑膜脑炎22例。艾滋病合并结核性脑膜脑炎患者男性11例,女性6例,年龄9~67岁,平均年龄 32.8岁;非艾滋病结核性脑膜脑炎患者中男14例,女8例,年龄3~63岁,平均年龄28.5岁。
1.2 判断标准
艾滋病的诊断根据CDC/WHO艾滋病监测诊断标准。
所有病例根据2000年谢惠安主编的《现代结核病学》[2]“结核性脑膜脑炎临床诊断标准”:①结核中毒症状伴有颅内压增高现象,脑膜刺激征阳性。②有脑外活动性结核或结核病史。③脑脊液性质为浆液性改变,白细胞数增加,在1×107~1×109/L,细胞分类以单核细胞为主;蛋白质含量升高,葡萄糖、氯化钠含量降低;抗酸杆菌、结核抗体、腺苷脱氨酸、PCR等出现阳性。④抗结核治疗效果显著。⑤排除其他感染性疾病。
1.3 实验室检查
脑脊液涂片查结核杆菌或脑脊液结核杆菌培养,脑脊液生化检查,外周血CD4+T淋巴细胞检测。
1.4 MRI检查
使用PHILIPS Achieva 1.5 T MR扫描仪,头颅MRI平扫:T1WI:TR 500 ms,TE 15 ms;T2WI:TR 3800 ms,TE 100 ms;层厚5 mm,层间距1.5 mm。T1WI增强扫描:经肘静脉注射对比剂钆喷酸葡胺15 ml,注射速率2 ml/s,进行T1WI横断面、冠状位、矢状位成像。本组39例均行平扫及增强扫描。
1.5 统计学方法
所有数据均采用SPSS 13.0软件进行统计分析,统计学方法采用Fisher四格表确切概率法,P<0.05为差异有统计学意义。
2 结果
2.1 诊断及临床症状
艾滋病合并结核性脑膜脑炎患者:发热14例,头痛13例,恶心呕吐8例,颈强直3例,克氏征阳性3例;非艾滋病结核性脑膜脑炎患者:发热18例,头痛15例,恶心呕吐10例,颈强直4例,克氏征阳性3例。所有病例脑脊液生化检查示葡萄糖及氯化物含量降低,蛋白含量增加,白细胞增多,以淋巴细胞为主。艾滋病合并结核性脑膜脑炎患者外周血CD4+T淋巴细胞均小于200×106/L,非艾滋病结核性脑膜脑炎患者外周血CD4+T淋巴细胞均大于400×106/L。
2.2 MRI表现(表1)
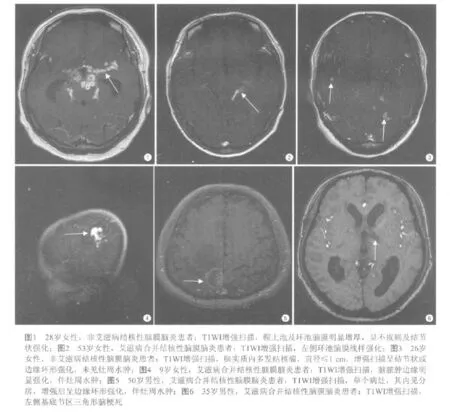
脑膜增厚、强化:以基底池及侧裂池为主(图1),平扫T1WI及T2WI可见基底池或侧裂池变窄,代之为软组织信号,T1WI增强扫描见蛛网膜间隙异常强化,呈线状(图2)、小结节状、弥漫不规则强化,脑膜最厚处可达2 mm。
结核瘤:可呈粟粒状或多发结节状(图3),直径≤1 cm,T1WI增强扫描呈结节状或边缘环形强化,灶周可见轻度水肿或未见水肿。脑脓肿:单发多房病灶(图4、5),直径1.5~4 cm,增强后边缘环形强化,灶周水肿明显。
脑梗死:均见于基底节区,呈三角形或楔形(图6)。
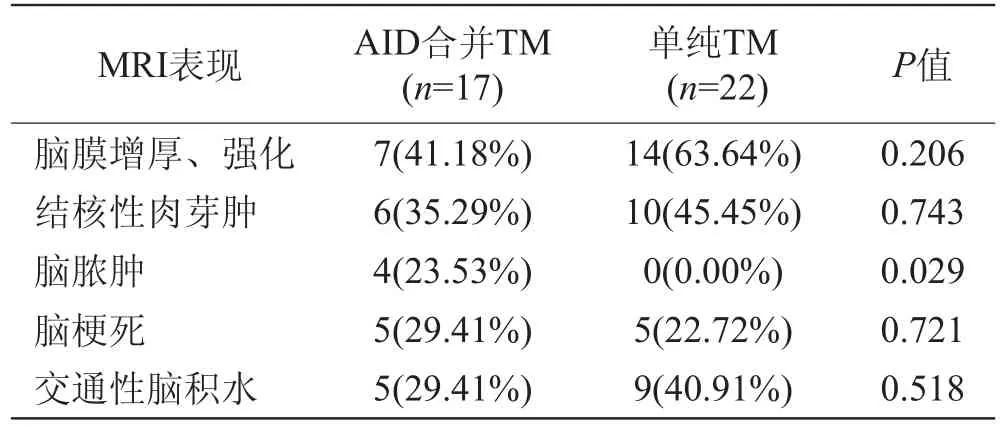
表1 艾滋病合并结核性脑膜脑炎及HIV阴性结核性脑膜脑炎的MRI表现
3 讨论
近年来,艾滋病合并结核性脑膜脑炎的患病率逐渐升高,大约为10%;非艾滋病相关结核性脑膜脑炎的发病率为2%~5%[3],因此认识艾滋病合并结核性脑膜脑炎的MRI表现对于该病的诊断及治疗有着重要的作用。
结核性脑脓肿在非艾滋病结核性脑膜脑炎患者中少见,本组非艾滋病脑膜脑炎患者未见并发脑脓肿,两组之间存在统计学差异。脓肿可见中心半流体脓液伴有结核杆菌聚集;脓肿壁缺乏炎性肉芽肿的巨细胞类上皮反应[4],可能是由于艾滋病患者外周血CD4+细胞数明显减少,机体缺乏免疫应答,对结核分杆杆菌的杀伤力显著下降所致[5]。脓肿病灶较大,多单发,呈多房状,增强后呈边缘环形强化,且有急性临床过程,类似于细菌性脑脓肿。与结核球不同,后者多小于1 cm,常多发,无多房现象,结核球中心干酪样坏死仅见少许结核杆菌。
艾滋病合并结核性脑膜脑炎及非艾滋病结核性脑膜脑炎患者脑内结核瘤、脑膜增厚强化、脑梗死及交通性脑积水未见统计学差异(见表1)。有文献报道[6]艾滋病合并结核性脑膜脑炎由于免疫力低下,影像学表现可不典型,但与非艾滋病患者在脑膜及脑膜炎影像学表现之间不存在统计学差异,本组结果与之相符。结核瘤是由于结核杆菌延皮质静脉或穿支小动脉感染邻近脑实质或全身性疾病的血行播散。在我们的两组病例中多见于皮髓交界处或室周、脑池部位。有文献报道这些结核球中心部位为实性干酪样坏死,周围囊壁为纤维组织、类上皮细胞、多核巨细胞、单核炎症细胞。涂片可见少许结核杆菌[4]。脑梗死是结核性脑膜脑炎的常见并发症,动脉血管痉挛或血栓形成。供应基底节的穿支动脉最易受侵犯,本组所有病例脑梗死均见于基底节区,呈三角形或楔形。
脑膜强化是由于软脑膜炎,其病理机制:①结核病灶可延脑脊液蔓延累及软脑膜、室管膜即引起结核性脑膜炎;②由于肺部或胃肠道来源的结核杆菌延脑膜血管血行播散。黏稠的胶样渗出物由于重力作用主要沉积于脑底部脑池。本组病例在MRI主要表现为基底池脑膜增厚,基底池狭窄或闭塞,增强扫描可见脑膜不规则线样、结节状或环状强化,主要见于鞍上池,其次为环池和侧裂池[7]。艾滋病合并结核性脑膜脑炎外周血CD4+细胞数减少,机体免疫力低下,炎症反应较轻,有时可见脑膜强化程度弱于非艾滋病结核性脑膜脑炎患者。
交通性脑积水是结核性脑膜脑炎的常见并发症。脑积水的最初原因是基底池被黏稠的渗出物阻塞所致。偶尔,脑积水是由于脑实质病灶占位效应或肉芽肿性室管膜炎阻塞脑室引起。本组部分病例脑积水程度较重,可见明显的室周水肿。
综上所述,结核性脑膜脑炎主要MRI表现为脑膜增厚强化,也可合并结核瘤、脑梗死、交通性脑积水等。艾滋病患者免疫力低下,临床症状多隐匿,且艾滋病患者易于合并其他机遇性感染,相对于非艾滋病患者结核性脑膜脑炎患者诊断更难,因此MRI检查对于艾滋病合并结核性脑膜脑炎的诊断更为重要,当MRI有脑膜明显不规则增厚、强化,同时合并脑内结节状强化灶,脑梗死,交通性脑积水,特别是合并脑脓肿时,要考虑艾滋病合并结核性脑膜脑炎的诊断。同时还需与其他机遇性感染鉴别:脑膜强化和脑梗死也可见于神经梅毒,两者的鉴别还需血清学和脑脊液生化检查。隐球菌脑膜脑炎脑膜增厚不如结核性脑膜脑炎明显,脑膜强化程度弱,脑积水程度轻。
[1]Mitchison DA. The diagnosis and therapy of tuberculosis during the past 100 years. Am J Respir Crit Care Med,2005,171(2): 699-706.
[2]谢惠安,阳太国,林善梓,等. 现代结核病学. 北京:人民卫生出版社, 2000: 289-290.Xie HA, Yang TG, Lin SZ, et al. Modern tuberculosis.Beijing: People’s Medical Publishing House, 2000: 289-290.
[3]Rock RB, Olin M, Baker CA, et al. Central nervous system tuberculosis: pathogenesis and clinical aspects.Clin Microbiol Rev, 2008, 21(2): 243-261.
[4]Whiteman M, Espinoza L, Post MJ, et al. Central nervous system tuberculosis in HIV-infected patients: clinical and radiographic findings. AJNR Am J Neuroradiol,16(6):1319-1327.
[5]Brouwer AE, Rajanuwong A, Chierakul W, et al.Combination antifungal therapies for HIV-associated cryptococcal meningitis: a randomised trial. Lancet, 2004,363(9423): 1764-1767.
[6]袁静,余卫业,胡毅文,等. 23例艾滋病合并结核病患者的临床特点. 中华结核和呼吸杂志, 2004, 27(11):767-770.Yuan J, Yu WY, Hu YW, et al. Clinical features of 23 cases of AIDS complicated by tuberculosis. Chin J Tuberculosis and Respiratory Diseases, 2004, 27(11):767-770.
[7]沈海林,郭亮,胡春洪,等. 颅内结核性脑膜炎的MRI诊断. 临床放射学杂志, 2000, 19(7): 408-410.Shen HL, Guo L, Hu CH, et al. MRI diagnosis of intracranial tuberculous meningitis. J Clin Radiol, 2000,19(7): 408-410.
