治疗高血压脑出血破入脑室微创术式的临床研究
2010-01-25吕正文张明然刘正清
吕正文 宁 波 张明然 刘正清
(1.泰山医学院附属泰山医院,山东 泰安 271000; 2. 喀什地区第一人民医院,新疆 喀什 844000)
高血压脑出血破入脑室是一种常见的继发性脑室出血,继发性脑室出血是指室管膜下1.5厘米以内的脑实质出血破入脑室形成脑室内血肿,占脑室出血的93%,具有特殊的病理生理特点,是临床上较常见的急危重症,病死率和致残率高[1],其外科手术治疗已逐渐向微创方向发展[2]。我科自2005年1月~2008年1月采用脑室镜辅助开颅清除血肿治疗高血压脑出血破入脑室病人25例取得了较好的效果,并与同期进行的小骨窗开颅清除血肿治疗同类病例25例对比研究,报道如下。
1 临床资料
1.1一般资料
所选病例是我科2005年1月~2008年1月确诊高血压性脑出血继发脑室出血的患者,共计50例,其中男性26例,女性24例,平均年龄57.1岁(45~68岁)。其中有25例采用脑室镜辅助清除血肿术,25例采用小骨窗开颅清除血肿。所选病例脑实质内血肿大于30 ml,继发两个或两个以上脑室出血,病情分级在2~4级,既往有高血压病史,无重要脏器功能障碍及手术禁忌。手术时间均在发病后48 h以内。术前瞳孔有改变者8例,主要是出血侧瞳孔扩大,光反射迟钝或消失;中度昏迷20例,浅昏迷15例,嗜睡15例;GCS计分6~8分18例, 9~10分32例。所有患者发病后都有头痛、偏瘫、呕吐和意识改变等症状。两组病例临床资料比较差异均无统计学意义,具有可比性(表1)。

表1 两组临床资料比较
1.2治疗方法
1.2.1脑室镜辅助开颅血肿清除(治疗组) 以CT扫描定位,取距血肿最近部位暴露颅骨,颅骨钻孔扩大骨窗或铣刀骨瓣成形使骨窗大小约3 cm×3 cm,“+”字剪开硬膜约1.5 cm×1.5 cm范围,脑穿针穿刺定位血肿方向和深浅,皮层造瘘沿穿刺道进入血肿腔,吸除部分血肿,有利脑室镜置入,在脑室镜的辅助下清除余下大部分血肿;随着血肿的清除,血肿腔空间进一步扩大,利用脑室镜可以显露血肿腔的死角和小的活动性出血点,有利于尽可能地清除血肿,确切止血。利用脑室镜360度的旋转和电视屏幕的放大功能,可以清晰观察到血肿进入侧脑室的破口,血肿在侧脑室内因周边有脑脊液多较游离而与脑室壁无明显的粘连,进入侧脑室内将血肿轻柔吸出。以显微吸引器头可经室间孔轻柔吸出三脑室甚至对侧脑室内的血肿。并以温生理盐水缓慢冲洗脑室内,最大程度直视下清除血性脑脊液和小的血凝块。以止血纱布填塞血肿腔夹角,覆盖血肿腔底部和周边,并嘱麻醉师适当提升血压,“涨肺”增加静脉压等措施观察止血是否可靠。确定无活动性渗出血后,术毕,血肿腔放置硅胶引流管。
1.2.2小骨窗开颅血肿清除(对照组) 开颅及骨窗成形同上,用脑穿刺针定位血肿方向和深浅,电凝皮层进入血肿腔逐渐将血肿清除,在血肿进入脑室处吸引器吸出血肿,冲洗术野。血肿腔填入止血纱布后创腔置放引流管,1~2 d后拔除。
1.3术后常规处理 止血,脱水降颅内压,营养支持等,重点在合理调控血压,防止再出血。控制引流量在每日200~300ml左右。及时复查CT,拔除引流管。
1.4统计学处理 计数资料的组间比较采用X2检验,以P≤0.05为差异有统计学意义。
2 结 果
2.1脑室镜辅助血肿清除共计25例,术后死亡3例,病死率12.0%。术后6个月的ADL评定:Ⅰ级完全恢复正常生活,4例;Ⅱ级部分恢复或可以独立生活,9例;Ⅲ级需要他人帮助,扶拐可行走,5例;Ⅳ级卧床,但保持意识,3例;Ⅴ级植物生存或死亡,4例(含术后死亡3例)。术后48 h内复查CT,血肿清除90%以上者18例, 仅有7例残余(四脑室侧脑室颞角、枕角积血)。术后3天复查脑室系统通畅(导水管高密度影消失,四脑室无或仅残余少量血肿)19例。
2.2小骨窗开颅清除血肿共计25例,术后因各种原因死亡6例,病死率为24.0%。后6个月ADL评定结果:Ⅰ级3例;Ⅱ级4例;Ⅲ级4例;Ⅳ级7例;Ⅴ级7例(含术后死亡6例)。术后48 h内复查CT,血肿清除90%以上者15例,仍有6例三脑室仍见有血肿。术后3天复查脑室系统通畅15例。
2.3两组病例术后并发症比较和术后6月ADL评分比较差异有统计学意义(P<0.05)。见表2,3。
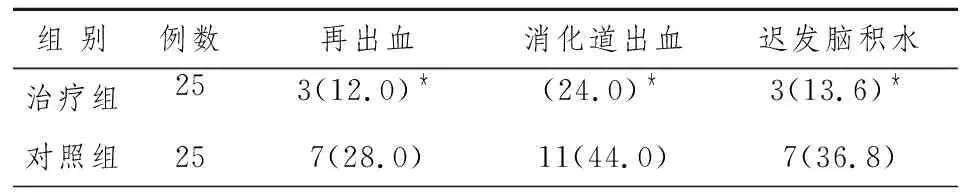
表2 两组病例并发症比较[n(%]
注:与对照组比较,﹡P<0.05。

表3 两组术后6个月ADL分级情况[n(%)]
注:与对照组比较,﹡P<0.05。
3 讨 论
高血压性脑出血的外科手术治疗的目的是及时清除血肿,减轻或消除占位效应,降低颅内压,解除血肿对周围正常脑组织的压迫、损伤,阻断或减轻血肿分解产物引起的继发性脑缺血、水肿、变性、坏死[3]。对于继发性脑室出血,同时存在脑实质内血肿和脑室内血肿,及早清除脑室内血肿,防止急性梗阻性脑积水的发生和减轻血肿对脑中线部位重要结构的压迫,对降低病死率和远期脑积水具有至关重要的意义[4-5]。目前各种微创手术对于清除脑实质内血肿或以脑室内血肿为主的脑出血均取得了较好的治疗效果[6-7]。但对于脑实质内血肿大于30 ml,有明显占位效应和压迫症状者,需要处理同时合并的脑室内血肿的情况下,小骨窗开颅手术深部术野显露局限,脑实质内血肿清除不够彻底,脑室内血肿处理效果更不满意;脑室穿刺,尿激酶灌注等治疗,穿刺有一定盲目性,尿激酶作用下引流脑室内血肿恢复脑脊液循环通畅也需要数天时间,且对于脑实质内血肿起效更慢。上述单一的治疗方式均无法兼顾脑实质内及脑室内血肿。我们采用脑室镜辅助下小骨瓣开颅手术,既能最大程度地清除脑实质内血肿,同时也能尽快地清除脑室内血肿,及时阻断脑室内积血、梗阻积水、弥漫性颅内压增高、脑灌注下降、脑组织进一步缺血缺氧这一恶性循环,取得了比较满意的治疗效果。两组病例并发症、术后6个月ADL分级比较差异有统计学意义。血肿清除率、术后脑室系统通畅率的提高是外科治疗追求的目的。我们体会脑室镜辅助手术治疗高血压脑出血破入脑室有下列优点:①借助良好的腔内照明,既能较彻底地清除脑实质内的血肿,又能利用放大的术野寻找活动性渗出血点,止血比较确切,避免了盲目电凝对深部重要细小血管的误损伤。②能借助脑室镜提供血肿腔内部多角度的良好照明和图像放大作用的特点,以显微吸引器进入到脑室内部,清除脑室内血肿较为彻底、安全,减轻脑室内血肿对中线重要结构的压迫作用,及早阻断上述恶性循环,防止或延缓病情进一步加重。本研究中治疗组25例术后48小时复查血肿近全清除或大部清除18例,占82%,残余血肿多位于四脑室和侧脑室的枕角、颞角。对照组术后48小时复查血肿近全清除或大部清除10例,占40%,治疗组效果较满意。③由于及时通畅了脑脊液循环,可以迅速解除梗阻性脑积水的风险。④术中反复冲洗,结合采用管径适当的硅胶引流管借助脑室镜的良好视野将引流管头端置于脑室破口处,脑脊液引流廓清作用十分明显,大大降低了血肿分解产物导致的脑血管痉挛、脑梗塞以及后期的交通性脑积水等并发症[8-9]。治疗组存活22例病人中随访6个月仅有3例出现交通性脑积水,占存活病人的13.6%,而对照组存活19例病人中随访6个月有7例出现脑室扩大间质水肿等表现,占存活病人的36.8%。⑤由于及时清除位于中线部位的脑室内血肿,使该部位重要结构的继发性损害减轻,防止或减轻了消化道出血、电解质紊乱等并发症,总体改善了病人预后,缩短了住院时间,降低了住院费用。
虽然应用脑室镜辅助手术治疗高血压性继发性脑室出血,有比较明显的优点,但是也有一些局限性,如已形成脑疝病人并不合适,仍需急症脑室穿刺和大骨瓣减压以挽救生命为主;四脑室血肿仍缺乏直接的处理方法;手术须在全麻下进行;需要一定的术前准备时间且在高龄病人应用受一定限制;硬件设备投入较高等。本项研究仅限于幕上血肿的处理,病例选择上存在一定的局限性,仍需要更大的病例样本数、更长随访时间的前瞻性研究来进一步证实和完善其优越性。
[1] 王忠诚.神经外科学[M].武汉:湖北科学技术出版社,2004:875.
[2] 何震,张中原,冯天宝.高血压丘脑出血的微创治疗[J].中国临床神经外科杂志,2010,15(1):35-36.
[3] 吴建珩,王新军.脑室出血的治疗现状与进展[J].医学综述,2007,13(4):301-303.
[4] 李善泉,戴炯,徐树彬,等.脑室出血中血块与脑室体积变化及病理变化[J].中国神经精神疾病杂志,2001,27(5):371-373.
[5] 周强,龚德生,王穗暖,等. 原发性脑室出血预后相关因素临床分析[J].中国临床神经外科杂志,2008,13(6):329-331.
[6] 潘仁龙,张晓峰,郑春华,等. 常规开颅手术与脑室镜辅助治疗高血压性脑出血疗效比较[J].中国临床神经外科杂志,2007,12(2):110-112.
[7] 陈大普,赵国洪,王万卿.联合引流治疗重型脑室出血的临床研究[J].中国实用神经疾病杂志,2007,10(1):48-50.
[8] 张在强,李新刚,邵毅,等.神经内镜在脑室出血治疗中的临床应用[J].中华神经外科杂志,2005,21(11):672-674.
[9] Passero S, Ulivelli M, Reale F. Primary intraventricular hemorrhage in adults[J]. Acta Neurol Scand,2002,105(2) :115-119.
