腹腔镜下胰十二指肠切除术后胃排空延迟的影响因素分析
2024-12-31唐志良谢源聂冰


【摘要】目的 探讨腹腔镜下胰十二指肠切除(LPD)术后胃排空延迟(DGE)的影响因素,为临床治疗提供参考。方法 选取2019年1月至2024年5月肇庆市第一人民医院收治的515例行LPD术患者的临床资料,进行回顾性分析。根据术后是否出现DGE分为非DGE组(345例)和DGE组(170例)。比较两组患者的临床资料,分析影响LPD术后DGE的独立危险因素。结果 两组患者年龄、合并高血压、性别、BMI、手术用时、总胆红素水平、血红蛋白水平比较,差异均无统计学意义(均Pgt;0.05)。DGE组患者合并糖尿病、合并腹腔感染、合并低白蛋白血症、术前胆道引流、术中输血、术后胰瘘、营养不良占比均高于非DGE组,谷丙转氨酶水平高于非DGE组,术后下床用时长于非DGE组(均Plt;0.05)。多因素Logistic回归分析结果显示:合并糖尿病、合并腹腔感染、合并低白蛋白血症、术中输血、术后胰瘘、营养不良均为影响LPD术后DGE的独立危险因素(均Plt;0.05)。结论 合并糖尿病、合并腹腔感染、合并低白蛋白血症、术中输血、术后胰瘘、营养不良均为影响LPD术后DGE的独立危险因素,临床可根据上述因素实施相应的干预措施,以预防DGE的发生。
【关键词】腹腔镜;胰十二指肠切除术;胃排空延迟;影响因素
【中图分类号】R574.51 【文献标识码】A 【文章编号】2096-2665.2024.23.0001.04
DOI:10.3969/j.issn.2096-2665.2024.23.001
Analysis of influencing factors on delayed gastric emptying after laparoscopic pancreaticoduodenectomy
【Abstract】Objective to investigate the influencing factors of gastric emptying delay (DGE) after laparoscopic pancreaticoduodenectomy (LPD), and to provide reference for clinical treatment. Methods" A retrospective analysis was performed on the clinical data of 515 patients who underwent LPD in the First People's Hospital of Zhaoqing from January 2019 to May 2024. According to whether DGE occurred after surgery, they were divided into non-DGE group (345 cases) and DGE group (170 cases). The clinical data of the two groups were compared, and the independent risk factors affecting DGE after LPD surgery were analyzed. Results There were no significant differences in age、hypertension、gender、BMI、operation time、total bilirubin level and hemoglobin level between the two groups (all Pgt;0.05). The proportions of patients in the DGE group with diabetes mellitus、intra-abdominal infection、hypoalbuminemia、preoperative biliary drainage、intraoperative blood transfusion、postoperative pancreatic fistula and malnutrition were higher than those in the non-DGE group, and the level of alanine aminotransferase was higher than that in the non-DGE group, and the time taken to get out of bed after surgery was higher than that in the non-DGE group (all Pgt;0.05). Multivariate Logistic regression analysis showed that diabetes mellitus、intra-abdominal infection、hypoalbuminemia、intraoperative blood transfusion、postoperative pancreatic fistula and malnutrition were independent risk factors for postoperative DGE of LPD(all Pgt;0.05). Conclusion Diabetes mellitus、intraceliac infection、hypoalbuminemia、intraoperative blood transfusion、postoperative pancreatic fistula and malnutrition are all independent risk factors affecting DGE after LPD, and corresponding interventions can be implemented according to the above factors to prevent the occurrence of DGE.
【Keywords】laparoscopy; pancreaticoduodenectomy; delayed gastric emptying; Influencing factors
腹腔镜下胰十二指肠切除(laparoscopic pancreaticoduodenectomy, LPD)术是一种高难度、高风险的胰腺手术,广泛应用于胰头及壶腹周围肿瘤的治疗[1-2]。该手术具有疼痛程度轻、术后恢复快等优点,但术后管理仍面临诸多挑战[3]。术后胃排空延迟(delayed gastric emptying, DGE)是其常见并发症之一, LPD术后DGE患者主要表现为呕吐、腹胀、上腹部不适等症状,长期DGE还会导致体质量下降、营养吸收不良等严重后果,进而延长患者的住院时间[4]。因此,深入分析影响LPD术后DGE的危险因素,对制订有效的LPD预防和治疗策略具有重要意义。目前,关于LPD术后DGE相关影响因素的报道较多,但尚无统一定论。基于此,本研究选取515例行LPD术患者的临床资料,探讨影响LPD术后DGE的独立危险因素,现报道如下。
1 资料与方法
1.1 一般资料 选取2019年1月至2024年5月肇庆市第一人民医院收治的515例行LPD术患者的临床资料,进行回顾性分析。根据术后是否出现DGE分为非DGE组(345例)和DGE组(170例)。两组患者一般资料,见表1。本研究经肇庆市第一人民医院医学伦理委员会批准。纳入标准:⑴符合LPD术指征[5];⑵≥17周岁;⑶无严重心肺功能疾病。排除标准:⑴因服用药物导致胃肠道蠕动功能下降者;⑵临床资料不完整者。
1.2 研究方法 ⑴根据电子病历系统收集两组患者临床资料,包括年龄、合并糖尿病(是、否)、合并腹腔感染(是、否)、合并低白蛋白血症(是、否)、合并高血压(是、否)、性别(男、女)、术前胆道引流(有、无)、术中输血(有、无)、术后胰瘘(有、无)、营养不良(是、否)、 BMI、手术用时、总胆红素水平、谷丙转氨酶水平、术后下床用时、血红蛋白水平。⑵于术前1 d,采集两组患者空腹静脉血5 mL,置于含3.2%枸橼酸钠的血凝专用试管内混匀,以3 000 r/min的转速(离心半径8 cm)离心15~20 min,取上层清液,使用全自动生化分析仪(博科控股集团有限公司,型号: BK-200),通过酶联免疫吸附试验测定总胆红素、谷丙转氨酶、血红蛋白水平。
1.3 观察指标 ⑴比较两组患者临床资料,单因素分析影响LPD术后DGE的因素。⑵多因素Logistic分析影响LPD术后DGE的独立危险因素。
1.4 统计学分析 采用SPSS 22.0统计学软件进行数据分析。符合正态分布的计量资料以(x)表示,采用t检验;符合正态分布的计数资料以[例(%)]表示,采用χ2检验;多因素采用Logistic回归模型分析。以Plt;0.05为差异有统计学意义。
2 结果
2.1 影响LPD术后DGE的单因素分析 两组患者年龄、合并高血压、性别、 BMI、手术用时、总胆红素水平、血红蛋白水平比较,差异均无统计学意义(均Pgt;0.05)。DGE组患者合并糖尿病、合并腹腔感染、合并低白蛋白血症、术前胆道引流、术中输血、术后胰瘘、营养不良占比均高于非DGE组,谷丙转氨酶水平高于非DGE组,术后下床用时长于非DGE组,差异均有统计学意义(均Plt;0.05),见表1。
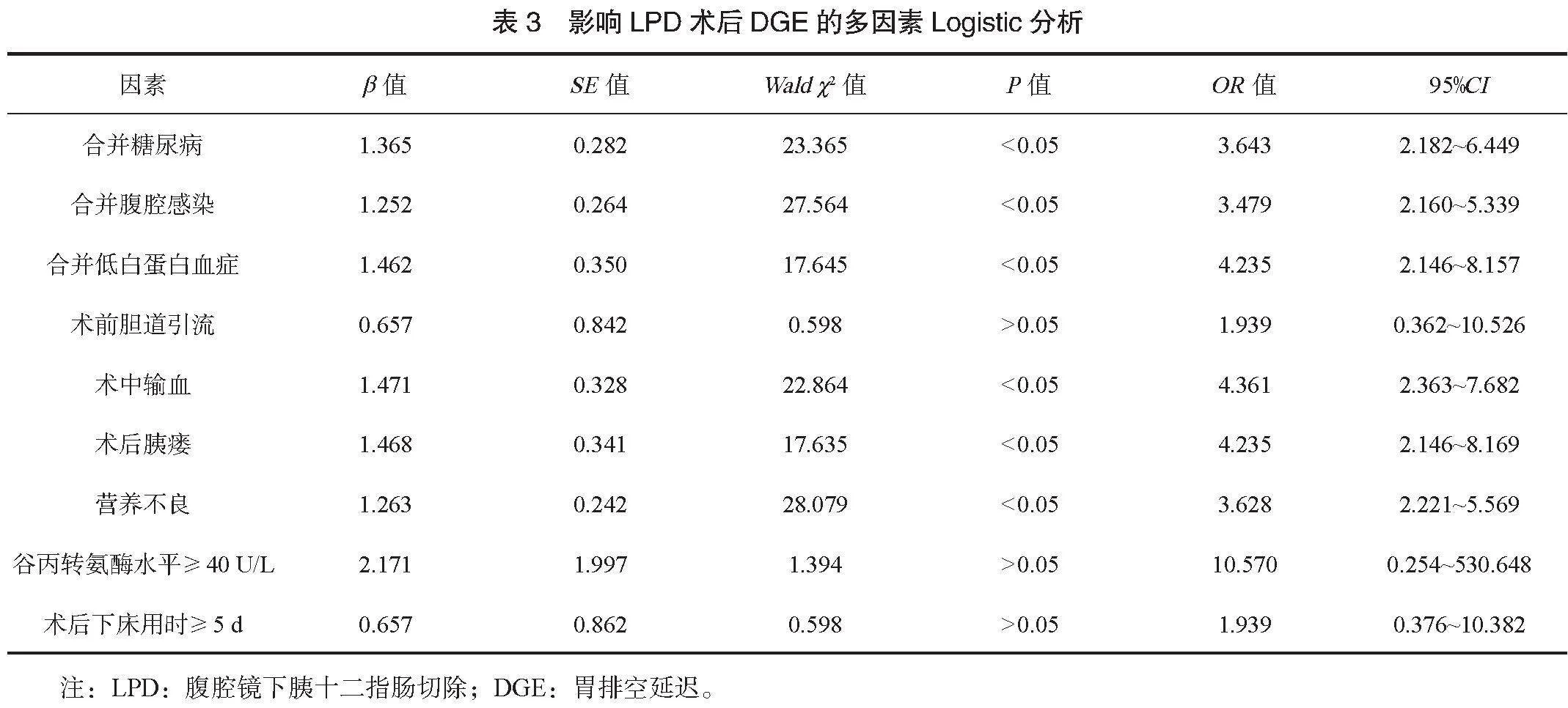
2.2 影响LPD术后DGE的多因素Logistic分析 将表1中差异有统计学意义的因素作为自变量,以LPD术后是否发生DGE作为因变量(是=1,否=0),进行量化赋值,纳入多因素Logistic回归模型分析,见表2。多因素Logistic回归分析结果显示:合并糖尿病、合并腹腔感染、合并低白蛋白血症、术中输血、术后胰瘘、营养不良均为影响LPD术后DGE的独立危险因素(均Plt;0.05),见表3。
3 讨论
LPD术是一种通过腹腔镜技术完成或辅助完成的胰十二指肠区域切除手术,适用于胰腺头部肿瘤、慢性胰腺炎、胰腺囊肿等疾病的治疗[6-7]。相较于传统开腹手术,LPD术手术具有手术创伤小、患者恢复快、术后疼痛轻等优势[8-9]。
DGE指食物从胃部进入小肠的速度受阻或减慢,是LPD术后常见的并发症之一。DGE的发生不仅会增加治疗难度,还可能引发水、电解质平衡紊乱等严重并发症,严重影响患者术后恢复,降低患者生活质量[10-11]。LPD术后DGE的发生与多种因素密切相关,分析其危险因素并制定相应的预防策略可有效地降低DGE的发生风险,改善患者预后。
本研究结果显示,两组患者年龄、合并高血压、性别、BMI、手术用时、总胆红素水平、血红蛋白水平比较,差异均无统计学意义;DGE组患者合并糖尿病、合并腹腔感染、合并低白蛋白血症、术前胆道引流、术中输血、术后胰瘘、营养不良占比均高于非DGE组,谷丙转氨酶水平高于非DGE组,术后下床用时长于非DGE组;多因素Logistic回归分析结果显示:合并糖尿病、合并腹腔感染、合并低白蛋白血症、术中输血、术后胰瘘、营养不良均为影响LPD术后DGE的独立危险因素。
基于以上研究结果,分析原因如下:⑴糖尿病患者由于胰岛素抵抗或胰岛素分泌不足,可能导致肠道组织供血不足、胃肠道蠕动减慢,从而影响胃排空功能。同时,糖尿病会导致自主神经病变,尤其是迷走神经损伤,从而影响胃肠道的蠕动和排空功能,导致LPD术后发生DGE[12]。⑵术后腹腔感染会引起全身性炎症反应,影响肾脏和肠道的电解质吸收和排泄,进而导致电解质紊乱,影响消化系统的正常功能。同时,腹腔感染可能影响胃肠平滑肌的收缩活动,导致胃肠运动减慢,进而影响胃排空,导致LPD术后DGE发生的风险增高。⑶低白蛋白血症表明血浆中白蛋白浓度下降、血浆渗透压降低,组织间液体更易外渗到周围组织中,导致组织修复能力下降,这会影响胃肠道的愈合和恢复。低蛋白血症还可能导致免疫功能下降,增加患者术后感染的风险,进一步影响胃肠道的功能[13-15]。⑷输血过程中LPD患者可能出现过敏反应或严重的免疫反应,如急性溶血反应或过敏性休克,这可能导致全身性的炎症反应,影响消化系统的正常运动性,导致DGE;同时,输血可能导致患者内环境出现改变,如电解质和酸碱平衡失调、血液黏度变化,从而影响胃肠道功能,导致LPD术后DGE的风险增高。⑸胰瘘是LPD术后常见的并发症,可导致胰液外漏到腹腔或肠道,引起全身性炎症反应,影响胃肠道、胃排空等正常功能。胰瘘还可能导致内毒素的升高,对全身免疫系统和内环境产生不利影响,进一步影响胃肠道的功能[16]。⑹营养不良会导致肌肉组织中的蛋白质合成不足,进而影响胃肠道内平滑肌的结构和功能,使胃肠道肌肉收缩力减弱,从而影响胃的正常排空速度[17-18]。营养不良还会影响组织的修复和恢复能力,限制体内蛋白质和营养素的供应,包括胃肠道的愈合,导致LPD术后发生DGE。因此,临床应当重视合并糖尿病、腹腔感染、低白蛋白血症、术中输血、术后胰瘘、营养不良的LPD术后患者,并给予积极的处理措施,以降低LPD术后DGE的发生概率[19-20]。
综上所述,合并糖尿病、合并腹腔感染、合并低白蛋白血症、术中输血、术后胰瘘、营养不良均为影响LPD术后DGE的独立危险因素,临床可根据上述因素实施相应的干预措施,以预防DGE的发生。但本研究存在一定的局限性:首先,这是一项单中心的回顾性研究,在病例纳入及筛选过程中可能存在偏倚;其次,虽然构建的模型进行内部验证后证明准确度较好,但是仅局限于内部验证,未能进行外部验证,在以后的研究中需逐步扩大样本量及增加研究变量,进一步联合其他中心的数据进行多中心研究并且进行外部验证。
参考文献
李景林,周原世,康鹏程,等.胰十二指肠切除术治疗远端胆管癌术后并发症的风险因素分析[J].腹部外科, 2022, 35(4): 261-267.
Nakata K, Yamamoto H, Miyata H , et al. Comparison of outcomes between laparoscopic and open pancreaticoduodenectomy without radical lymphadenectomy: Results of coarsened exact matching analysis using national database systems[J]. Asian J Endosc Surg, 2022, 15(1): 15-21.
杨景瑞,肖瑞,王璐,等.胰十二指肠切除改良胆肠吻合术临床疗效及术后胆漏的影响因素分析[J].中华消化外科杂志, 2023, 22(5): 642-649.
冯道夫,王义增,李吉喆,等.腹腔镜下胰十二指肠切除术在高龄患者的围手术期安全性研究[J].中华危重病急救医学, 2023, 35(10): 1063-1069.
洪德飞.胰十二指肠切除术[M].北京:人民卫生出版社, 2014: 33-37.
Liu C, Liu Y, Dong J , et al. Laparoscopic pancreaticoduodenectomy versus open pancreaticoduodenectomy for carcinoma of the ampulla of vater in a medium-volume center: a propensity score matching analysis[J]. J Int Med Res, 2023, 51(12): 3000605231219061.
林华骏,冯哲文,管成剑,等.术前胆道引流持续时间与胰十二指肠切除术后并发症的相关性研究[J].肿瘤研究与临床, 2023, 35(5): 321-327.
王树鹏,蒋培强,陈庆民,等.改良双荷包缝合法胰肠吻合方式在腹腔镜胰十二指肠切除术中的运用[J].中华医学杂志, 2024, 104(4): 297-301.
孙蒙清,白雪松,李佳颐,等.腹腔镜胰十二指肠切除术及腹腔镜全胰切除术治疗胰腺癌的单中心临床分析[J].中华胰腺病杂志, 2024, 24(1): 11-16.
辛忠林,张晋体,许映宇,等.全腹腔镜胰十二指肠切除术与传统开放手术治疗胰腺恶性肿瘤的近期疗效分析[J].腹腔镜外科杂志, 2023, 28(6): 412-415.
张树彬,周新博,胡子轩,等.肝左外叶及左尾状叶包裹胃十二指肠动脉残端预防腹腔镜胰十二指肠切除术后出血的初步研究[J]. 中华外科杂志, 2023, 61(2): 145-149.
丁兵,万文武,张瑜,等.腹腔镜与开腹胰十二指肠切除术对胰头癌病人免疫功能、炎症反应及疼痛因子影响的对比研究[J].腹部外科, 2023, 36(1): 50-54.
王欢,金钢,郑楷炼,等.胰十二指肠切除术后并发胃排空延迟的危险因素分析[J].中华胰腺病杂志, 2020, 20(2): 127-131.
李旭,秦婷婷,王敏,等.腹腔镜胰十二指肠切除术后临床相关胃排空延迟危险因素分析[J].中国实用外科杂志, 2022, 42(5): 569-574, 579.
张政,周家华.胰十二指肠切除术后临床相关型延迟胃排空危险因素分析及风险评分模型构建[J].现代医学, 2021, 49(7): 775-780.
刘凯,陶立德. 胰十二指肠切除术后胃排空延迟的危险因素及治疗进展[J]. 国际外科学杂志, 2024, 51(6): 4170-423.
王哲,吕行,于家傲,等.胰十二指肠切除术后胃排空延迟的发病机制及危险因素[J].临床肝胆病杂志, 2023, 39(2): 474-480.
刘军,徐延田,孔俊杰,等.腹腔镜胰十二指肠切除术后胃排空延迟原因分析及处理[J].中国实用外科杂志, 2022, 42(5): 561-568.
王劭宏,张文轩,国士刚,等.胆胰分离式Roux-en-Y消化道重建对胰十二指肠切除术后胃排空延迟的影响[J].中华肝胆外科杂志, 2021, 27(6): 415-420.
王亚栋,刘凤悦,马德林,等.胰十二指肠切除术后发生胃排空延迟的危险因素分析及预测列线图的建立[J].中国现代普通外科进展, 2023, 26(1): 33-37.
