颈部超声与CT血管造影对颈动脉狭窄病变的诊断价值
2024-05-17马金龙刘强
马金龙 刘强
颈动脉狭窄是一种在脑血管系统中较为常见的病变类型,其发病的主要原因在于颈动脉内部发生的粥样硬化过程。这一过程中,动脉管腔内会形成斑块,这些斑块会逐渐附着于血管内壁,从而引发颈动脉狭窄的现象。临床发现,20%~70%的脑梗死患者均在发病前出现程度不一的颈动脉狭窄,因此及早对其进行诊疗介入是预防脑梗死的重要基础[1-2]。数字减影造影(digital subtraction angiography,DSA)作为颈动脉狭窄诊断的“金标准”,能够精确评估狭窄程度和斑块性质,但因其有创性,不宜作为常规或筛查手段。相对而言,颈部彩色多普勒超声(color doppler ultrasound,CDUS)虽在评估狭窄程度方面稍显不足,但其在观察颈动脉血流情况上表现出色,具有无创、可重复等优势,故更适用于常规检查及筛查[3]。CT血管造影(CT angiography,CTA)为当前临床常用颈动脉狭窄检查手段,其准确性较高,但需注射对比剂,因此当前临床对2种检测方式于颈动脉狭窄诊断中的价值有所争议[4]。本研究旨在探讨CDUS与CTA对颈动脉狭窄病变的诊断价值,现报道如下。
1 资料与方法
1.1 一般资料
选取2021年1月—2023年6月松原吉林油田医院收治的70例缺血性脑血管患者进行回顾性研究,整理并分析其临床资料。诊断标准:参照《中国重症脑血管病管理共识2015》[5]中诊断标准。纳入标准:符合上述诊断标准者;松原吉林油田医院首诊并于松原吉林油田医院接受后续治疗者;DSA、CDUS、CTA检查时间间隔在2周以内;临床资料完整等。排除标准:患有严重血液疾病或免疫系统疾病的患者;存在肝肾功能不全情况的患者;患有恶性肿瘤的患者;造影剂过敏等检查禁忌者。此次入选患者中,男性41例,女性29例;年龄37~70岁,平均(46.18±5.62)岁;合并高血压42例;合并糖尿病30例。本研究经医院医学伦理委员会批准。
1.2 方法
所有患者均接受DSA、CDUS、CTA检查。(1)DSA检查。使用血管造影机(飞利浦,荷兰,Azurion 7 M20)进行检查。患者保持平卧,消毒后给予2%利多卡因(国药集团新疆制药有限公司,国药准字H65020295,规格:5 mL:0.1 g)进行麻醉,对股动脉进行穿刺,置入导管鞘(5 F),并在导丝引导下经导管鞘置入导管(5 F),行主动脉弓、颈内动脉、颈总动脉、椎动脉、锁骨下动脉、颅内动脉造影,采集造影图像,观察管腔狭窄情况。(2)CDUS检查。采用西门子(德国)生产的S1000型彩色多普勒超声诊断仪。患者在检测过程中保持平卧位,充分暴露颈部,以确保检测结果的准确性。检测过程中将探头发射频率调节为12 MHz,由上至下对颈总动脉、颈内动脉、颈动脉分叉、椎动脉、锁骨下动脉的血管形态、走形、血流充盈情况进行观察,并详细记录颈动脉内径、内中膜厚度、回声特点、管腔斑块、斑块回声特点、斑块形态等数据。如有狭窄,计算其狭窄度[狭窄度=(1-最小残腔直径/远端正常管腔直径)×100%]。(3)CTA检查。使用64排CT机(西门子双源),扫描参数:电压120 kV,扫描层厚0.75 mm,最大电流600 mA。使用CT专用单筒高压注射器进行碘海醇对比剂(浙江天瑞药业有限公司,国药准字H20103185,规格:50 mL:15 g)静脉团注,剂量为65 mL,对主动脉弓至颅底段颈动脉进行扫描,观察颈总动脉及各分支动脉,将原始数据传送至工作站进行处理后,分离血管,记录血管狭窄情况并对狭窄度进行计算。
1.3 观察指标
(1)检出结果。以DSA检查为“金标准”,统计CDUS、CTA阴性、阳性检出情况。(2)诊断效能。计算CDUS、CTA 2种检查方式的诊断效能,计算其敏感度、特异度、准确度。(3)血流动力学参数。依照DSA检测结果分为阴性组与阳性组,分析2组患者CDUS血流动力学特征,包括颈内动脉收缩期峰值流速(peak systolic flow velocity of internal carotid artery,PSV)、舒张期末流速(end diastolic flow velocity,EDV)、大脑中动脉搏动指数(arterial pulsation index,PI)、平均血流速度(average blood flow velocity,Vm)。(4)动脉斑块检出结果。(5)典型病例分析。
1.4 统计学处理
采用SPSS 26.0统计学软件进行数据分析。计量资料以()表示,组间比较采用独立样本均数t检验;计数资料以n(%)表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 70例缺血性脑血管患者检出结果比较
70例缺血性脑血管患者经DSA检查后,确诊为阳性者21例,阴性49例。经CDUS检查阳性30例,阴性40例,其中仅有17例确诊为颈动脉狭窄病变;经CTA检查,阳性27例,阴性43例,其中仅有20例确诊为颈动脉狭窄病变。见表1。
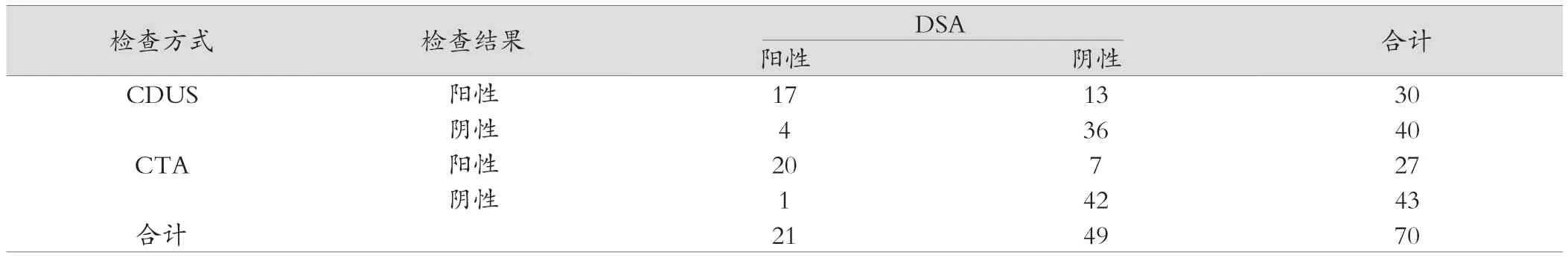
表1 70例缺血性脑血管患者检出结果比较(例)
2.2 2种检查方式的诊断效能比较
CTA检查的准确度高于CDUS,差异有统计学意义(P<0.05);2种诊断方式的敏感度与特异度比较,差异无统计学意义(P>0.05)。见表2。

表2 2种检查方式的诊断效能比较(%)
2.3 2组血流动力学参数比较
根据DSA检查结果将患者分为阴性组与阳性组,分别为49例、21例;阳性组PSV、EDV高于阴性组,PI、Vm低于阴性组,差异有统计学意义(P<0.05)。见表3。
表3 阴性组与阳性组血流动力学参数比较 ()

表3 阴性组与阳性组血流动力学参数比较 ()
组别PSV(cm/s)EDV(cm/s)PIVm(cm/s)阴性组(n=49)73.18±18.6353.94±14.520.79±0.1456.81±5.43阳性组(n=21)182.64±37.42108.76±21.730.72±0.1150.94±4.19 t值16.37512.3922.0354.416 P值<0.001<0.0010.046<0.001
2.4 2种检查方式动脉斑块检出结果比较
CTA的颈动脉斑块检出率高于CDUS,差异有统计学意义(P<0.05)。见表4。
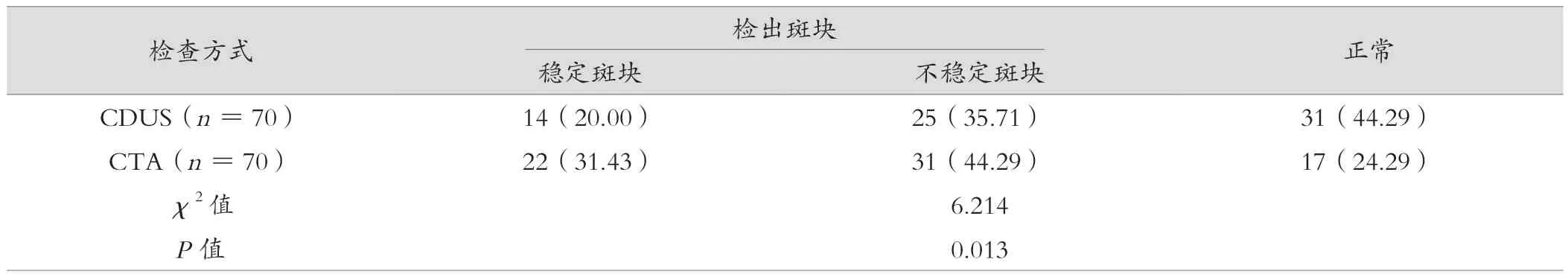
表4 2种检查方式动脉斑块检出结果比较[例(%)]
2.5 典型病例分析
某患者,男性,58岁,因肢体麻木、耳鸣、记忆力减退就诊,经彩色多普勒超声检查显示双侧颈总动脉、动脉球部、颈内动脉管径对称,内-中膜不均匀增厚,双侧颈动脉存在多发动脉斑块,右侧颈内动脉闭塞,右侧颈内动脉可见低回声充填,彩色多普勒血流显像(color Doppler flow imaging,CDFI)未见明显血流信号,见图1,符合超声对颈动脉狭窄的诊断。颈动脉CTA VR重建显示,头部干、双侧锁骨下动脉近段、双侧颈总动脉、分叉部及左侧颈内动脉部分关闭增厚,可见钙化、非钙化及混合板块,部分管腔极度狭窄,右颈内动脉(right internal carotid artery,RICA)闭塞,见图2。
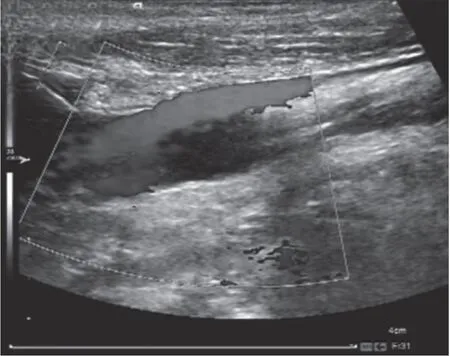
图1 CDFI图像
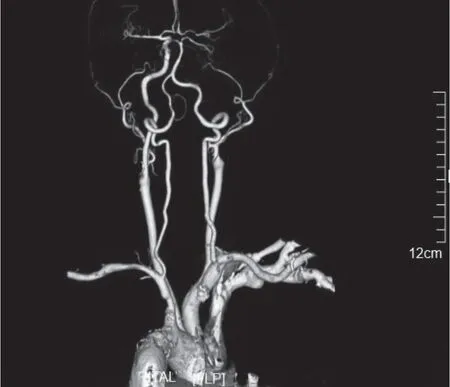
图2 颈动脉CTA VR重建图像
3 讨论
颈动脉是重要的脑部供血通道,对其血液流速、方向进行检查能够有效判断患者脑部病变部位的血管异常情况。颈动脉粥样硬化是导致颈动脉狭窄及闭塞的主要原因,也是脑梗死的常见病因,临床评估其病变进程时,常以脑血流动力学指标及颈动脉狭窄程度为标准,进而实现对脑梗死的早期预防及相关干预[6-8]。影像学是临床检查的重要手段。DSA检查是颈动脉狭窄的“金标准”,但其为有创检查,穿刺部位易发生血肿,临床应用有一定局限性,不适用于常规检查及筛查中。
CDUS是无创性检查方式之一,可对颈动脉管壁、管腔进行准确显示,根据颈动脉血流重影状态评估血管内斑块的大小,对其位置及质地进行判断,将其用于颈动脉狭窄的测量诊断中准确性较高,但其检查过程中受经验、技术等因素影响,操作过程的规范性可对最终结果造成一定影响。CTA扫描较为迅速,成像更快,整体辐射剂量更低,检测过程中需注射一定造影剂,准确性更好,不仅可对动脉狭窄位置进行定位,测量狭窄程度,清晰显现颈动脉管壁,更直观显示斑块性质。与DSA相比,创伤更小,安全性更高,但部分患者可能对检查所用造影剂有过敏反应,部分合并有肾功能障碍者亦无法耐受。本研究中,70例缺血性脑血管患者经DSA检查后,确诊为阳性者21例,阴性49例。经CDUS检查阳性30例,阴性40例,其中仅有17例确诊为颈动脉狭窄病变;经CTA检查,阳性27例,阴性43例,其中仅有20例确诊为颈动脉狭窄病变;与CDUS相比,CTA检查的准确度更高,提示CTA检查在颈动脉狭窄诊断中准确性更高,具备一定应用优势。
脑血流动力异常所引发的低灌注是颈动脉狭窄病变的关键发病机制,是脑梗死发病的重要因素,而对其血流动力学指标进行评估可充分了解侧支循环情况,对溶栓治疗具有指导意义[9-10]。CDUS血流动力学指标中,EDV可反映远端血液灌注状态,PSV可反映动脉血管的充盈程度,PI反映动脉血流情况,Vm可体现脑血流量变化。本研究中,阳性组患者PSV、EDV水平较高,PI、Vm水平较低,表明随着患者狭窄程度的加深,脑血流动力学可发生明显变化,分析其原因在于,当颈动脉出现狭窄闭塞,侧支循环开放,经侧支循环供血所需时间较长,患者发病后脑部灌注压降低,血流量减少。因此,对脑血流动力学状态进行评估可为患者的临床诊疗提供有效信息,便于开展早期干预。
硬斑块的主要成分为纤维,其性质相对稳定。相较之下,溃疡性斑块和软斑块则主要由细胞碎片和脂质构成,这些成分更易受到刺激而发生脱落,从而可能诱发不良后果。因此,在诊断血管狭窄的同时,对颈动脉斑块的诊断和性质评估也具有重要意义,有助于全面了解患者的病情,并制定更加精准的治疗方案[11-12]。CDUS可对斑块形态、大小、位置、光滑度等进行清楚显示,回声强度是评估斑块性质的主要依据。不稳定斑块通常呈现低回声特征,这与其内部富含的大量脂类物质及伴随的溃疡有关。相比之下,混合性斑块则表现出中回声,其主要成分为胶原蛋白。而稳定斑块则呈现出高回声,主要为钙化斑块。但该检查方式的探查范围有限,无法清晰进行颈内动脉斑块探查,同时由于部分管腔位置较深,易出现回声衰减,导致图像质量不高,造成斑块漏诊[13-14]。CTA的空间分辨率良好,在图像处理时可以不受角度限制,随意进行旋转,实现多角度观测病变,斑块检出率更高,但当前临床CTA检查颈动脉斑块尚无统一的分型标准,大多诊断都参照CT标准对不同斑块的性质进行划分,无法准确判断斑块性质。本研究中,经比较发现,CTA的颈动脉斑块检出率高于CDUS,提示CTA检查在颈动脉斑块检查中具备一定优势。
综上所述,相较于CDUS,CTA检测准确性较高,具备一定应用优势,但需注射对比剂,应用范围受到一定局限。CDUS准确性相对较低,但同时具备重复性良好、无创等优势,还可对患者脑部血流状态学进行检测。CTA的颈动脉斑块检出率更高,但板块分型准确性不高。2种检查方式均具备独特优势,临床应用时可从实际需求出发选择合适的检查方式,该结果为颈动脉狭窄病变的后期诊断标准制定提供了一定借鉴内容,但本研究尚存在不足之处,纳入样本量较少,后续仍需开展进一步研究。
