早期康复治疗配合持续被动运动对膝关节置换患者肌力及活动度的影响
2024-04-25潘子君
潘子君
(天津市天津医院康复科,天津 300211)
膝关节是人体下肢重要关节,其功能与结构比较复杂,在治疗该部位时,手术方式见效较快。而且在近十年间由于膝关节置换术手术理念地完善、手术方式的进步、手术材料地优化、手术费用的降低,临床普及率不断上升,因此临床实行膝关节置换术的频率越来越高,人们的医疗观念也发生了明显的提升[1-2]。人们对膝关节置换术的接受程度越来越高,主动进行膝关节置换术的患者数量越来越多。因此,我国各地区医疗机构都累积了大量的膝关节置换术治疗经验,也出现许多优质的膝关节置换术学术文献和资料以及大量的临床案例[3]。这对我国膝关节置换术的治疗理念和技术的优化、完善和提升具有重要的作用和影响[4]。本研究探讨不同康复训练对膝关节置换术患者肌力及活动度的影响。
1 资料与方法
1.1一般资料:选取2019年6月~2022年6月天津市天津医院收治的90例膝关节置换患者,抽签编入对照组和试验组,各45例。对照组男26例,女19例;年龄52~79岁,平均(64.13±4.28)岁;病程3~31个月,平均(17.22±2.13)个月。试验组男29例,女16例;年龄53~80岁,平均(64.27±4.11)岁;病程2~30个月,平均(16.72±2.45)个月。所有研究对象均清楚试验内容与步骤,通过伦理委员会审批,两组一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2入组标准
1.2.1纳入标准:①全部病患均符合《骨关节炎诊疗指南》中对膝骨关节炎的诊断标准[5];②治疗仅涉及单侧肢体;③患者个人资料完整,能够遵从医护人员指令;④患者未伴有严重的脏器疾病,或是恶性肿瘤、血液疾病。
1.2.2排除标准:①膝关节进行过手术治疗;②伴有其他下肢关节脱位或骨折;③手术之前服用过镇痛药物;④患者身体耐受性不佳,无法完成本次康复训练;⑤患者存在交流障碍,不能与医护人员完成有效沟通。
1.3方法:两组患者均使用椎管麻醉,进行膝关节置换术,术前30 min使用抗生素,采用静脉滴注方式,给予1 g氨甲环酸,术后行冰敷、抗凝治疗。对照组术后采用常规康复训练,术后3 d进行股四头肌收缩练习,术后4~7 d进行膝关节被动屈伸练习,并让患者多食用营养食物,提高抵抗力。试验组术后第3天开展早期康复训练联合持续被动训练。方法:使用下肢关节康复器,使用科学方法进行肌肉放松。在开展训练之前对下肢关节康复器的腿杆长度进行调节,将患者患肢有效固定在支架滑台之上。开始时要保证患者膝盖处于伸直状态,首次膝关节活动范围控制在0~20°,而后依据患者膝关节恢复情况逐渐增加屈伸角度。最大膝关节屈伸幅度控制在120°,初始活动速度设置为1°/s,运动周期设定为1 min,活动时间设定为30 min,3次/d。早期康复训练,步骤:①长轴牵引:患者膝关节保持25°屈伸,保持坐姿,两手握住小腿远端,向胫骨方向缓慢发力牵引。10~20次/组,3组/d。②前后滑动:起始位正常坐位,患肢为屈膝,于腘窝下放置毛巾卷,患者和医生对面坐,双手前后相错放于小腿双侧,将其缓慢抬起,用大腿的力量带动胫骨移动,做10次/组,3组/d。另一种做法为患者保持仰卧姿,医生坐在病床一侧,大腿压住患者脚部,左右手固定患者小腿近端,用拇指将髌骨固定,四指放于腘窝后侧,双手进行固定,身体向后躺,胫骨向前伸展。每组进行10次训练,3次/d。③侧方滑动:采取侧卧位,医生和患者面对面,用双手托起患肢,两只手一前一后放在腿部两侧,将小腿放于医生小臂和躯干之内,双手固定,以左手将胫骨向外推,10~20次/组,3组/d。④伸膝摆动:患者保持仰卧姿,患肢稍向外展,保持屈膝,医生背对着患者站立,将患侧放于医生小臂和躯干之内,双手固定小腿,向下拉伸小腿,并将小腿向上做往复运动,5~10次/组,3组/d。所有患者均进行1个月的持续治疗。
1.4观察指标与评价标准:对比病患膝关节肿胀、疼痛、功能、活动度等数据。①关节肿胀程度:使用软尺测量患侧髌骨上缘10 cm处周径[5],测量时要避开伤口,并于术后14 d、30 d评价患者的膝关节肿胀程度。②疼痛度:选择视觉模拟评分法(VAS)对患者疼痛展开评价[6],在一条横线上划下0~10数值,数值越高说明痛症越显著。③膝关节功能:选择膝关节功能量表(HSS)展开评价[7],含有膝关节活动度、膝功能、肌力、稳定性、屈曲畸形、减分、疼痛等七个维度,共100分,数值越高表示膝关节功能越好。④膝关节活动度:手术前后使用量角器测量患者的膝关节活动程度,包括屈曲度、伸直度。
1.5统计学分析:采用统计学软件SPSS18.0对数据进行t检验和χ2检验。
2 结果
2.1两组关节肿胀程度比较:术前,比照不同组间人员关节肿胀程度,差异无统计学意义(P>0.05);试验组术后14 d、术后30 d关节肿胀程度均低于对照组,差异有统计学意义(P<0.05)。见表1。
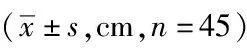
表1 两组关节肿胀程度比较
2.2两组疼痛程度比较:术前,比照不同组间人员疼痛感程度,差异无统计学意义(P>0.05);试验组术后14 d、术后30 d疼痛度均低于对照组,差异有统计学意义(P<0.05)。见表2。
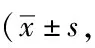
表2 两组疼痛程度比较分,n=45)
2.3两组膝关节功能比较:术前,比照不同组间人员膝关节功能,差异无统计学意义(P>0.05);试验组术后14 d、术后30 d膝关节功能均高于对照组,差异有统计学意义(P<0.05)。见表3。
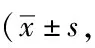
表3 两组膝关节功能比较分,n=45)
2.4两组膝关节活动度比较:术前,比照不同组间人员膝关节活动,差异无统计学意义(P>0.05);试验组术后15 d、30 d伸直度低于对照组,屈曲度高于对照组,差异有统计学意义(P<0.05)。见表4。
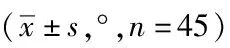
表4 两组膝关节活动度比较
3 讨论
对于膝关节受损患者而言,采用膝关节置换术可以使病症得到有效治疗[8],而术后科学复健能够有效促进膝关节功能恢复,方便患者正常行走。因此,采取有效的康复疗法十分必要,可以让手术治疗效果更加显著,有助于提高患者预后。早期康复治疗配合持续被动运动可以有效改善患者术后膝功能,提升膝盖区域软组织、肌肉组织、结缔组织的功能,促进术后膝盖区域的恢复速度和效果,使患者膝盖区域能够尽快适应被置换的人工关节。
根据相关医疗研究报道指出,2020年我国膝关节骨折的发生率约占全部骨折患者的2.1%[8],特别是对于年龄≥60岁者一旦发生膝盖骨折依靠自身恢复或使用传统的膝关节修复术其效果并不好。一方面中老年患者的膝关节区域无论是骨组织还是软组织、肌肉组织等都会出现明显的退行性改变,其自身愈合能力变差,甚至无法愈合[9];另一方面中老年患者易出现膝关节相关疾病,并且如膝关节出现骨折髌骨易产生骨渣,在患者膝盖区域会产生持续的负面影响。所以,对于膝关节受损患者来说,手术治疗是最佳方式,不仅可以治愈骨折患者,而且也能使其他相关病症获得良好疗效[10]。根据相关医疗研究报道指出我国男性,年龄≥50岁者其膝关节相关疾病的发生率约为35%,女性这一数字更高,约为75%。许多膝关节疾病、非骨折患者也选择使用膝关节置换术来进行疾病治疗[11],因此,当前无论是在国内还是在国际范围内膝关节置换术的应用频率都是较高的。开展膝关节置换术配合有效的、科学的、先进的康复训练和运动功能康复非常重要,并且具有积极的临床实用价值。
在膝关节置换术后患者膝关节易出现持续性疼痛,股四头肌痉挛,出现膝关节屈伸障碍和功能不全[12]。临床一般采用冰敷治疗、下肢平衡性训练、弹性抗阻训练等方式进行早期康复治疗,从其实际的临床康复效果来看早期康复治疗对术后关节粘连的预防效果较好,能够帮助患者的膝关节得到有效康复,使肿胀、疼痛等症状得到减弱。同时,结果表明早期康复训练与持续被动活动能够促进患者膝关节康复,使治疗效果更佳[13]。持续被动运动是一种完善的、系统的康复治疗理念和手段,这种康复治疗方式早已存在,并且随着时代的发展和进步持续被动运动的理念、方法和形式也在不断被完善和丰富,现如今持续被动运动康复治疗已经十分成熟,并且在临床之中拥有广泛地应用,获得不错的治疗效果。
本研究与邹康燕[14]研究报道一致。由此可以看出,联合使用本次护理方式能够让患者膝关节功能逐步恢复到正常状态,还能使术后不适感得到减弱,促进患者腿部正常活动。本研究说明持续被动训练能进一步改善膝关节置换术患者的膝关节活动度,有助于提升患者的远期预后效果[15]。
综上,在膝关节置换患者的康复训练中,联合采用早期康复治疗与持续被动运动有助于减轻患者膝关节肿胀程度,降低患者的疼痛症状,使患者的膝关节更快恢复,方便患者膝关节自由活动。
