微量喂养治疗足月新生儿喂养不耐受80例
2024-04-25杨雯棋徐景恒陈炜业
杨雯棋,徐景恒,陈炜业,彭 滟
(1.广州市番禺区中心医院,广东 广州 511400;2.广州市番禺区中医院)
喂养不耐受属于新生儿科一类常见喂养问题,会引起新生儿达全肠内喂养时间明显延长,导致体重增长滞后、胆汁淤滞等一系列临床问题[1]。足月新生儿出现喂养不耐受的原因可能和其胃肠道暂未完全发育成熟有关,主要表现包含腹胀、胃潴留、呕吐等表现,会对其生长发育产生严重影响[2]。因此,足月新生儿产生喂养不耐受时需要及时开展有效治疗。然而,目前国内对于足月新生儿的喂养不耐受研究不多,暂无相关指南。本研究选取本院收治的喂养不耐受足月新生儿进行研究,分析微量喂养治疗足月新生儿喂养不耐受的效果,旨在为临床制定有关喂养方案提供参考依据。
1 资料与方法
1.1一般资料:选取2019~2021年广州市番愚区中心医院及中医院收治的喂养不耐受新生儿总共80例进行研究,依据随机数字表法分成对照组和观察组各40例。对照组中男25例,女15例;胎龄37~41 w,平均(39.35±1.50) w;体重2.5~3.4 kg,均值(2.85±0.22)kg;Apgar评分8~10分,均值(9.10±0.45)分。观察组中男24例,女16例;胎龄38~41 w,平均(39.40±1.25)w;体重2.6~3.5 kg,均值(2.88±0.25)kg;Apgar评分8~10分,均值(9.05±0.38)分。两组性别、胎龄、体重以及Apgar评分等资料相比差异无统计学意义(P>0.05),具有可比性。本研究得到本院内医学伦理委员会审批通过,同时取得家长知情同意。纳入标准:①均与《实用新生儿学》3版[3]中有关喂养不耐受的诊断标准相符,每日呕吐次数不低于3次,奶量未增加或者减少持续超过3 d;胃潴留超过前次喂养1/3,腹胀;②均为足月分娩;③临床资料完整。排除标准:①早产者;②低体重新生儿;③围生期窒息者;④存在胎粪吸入综合征者;⑤存在缺氧缺血脑病者;⑥拒绝或者中途退出研究者。
1.2方法:两组予以常规治疗,包含暂停进食、保温、保持水电解质在平衡状态和部分营养支持,禁食24 h,等到产生肠鸣音或者排出胎便后可开始尝试喂养。对照组结合按需喂养方式提供母乳或者配方奶,在喂奶前回抽胃内残留奶量,并对胃潴留情况进行测定,当潴留量超过前次喂养量1/3时或者含绿色胆汁样物,需要暂停喂养1次。观察组予以微量喂养治疗,在生后24 h之内开始依据10~20 ml/(kg·d)奶量开始喂养,3 h喂养1次;结合残余奶量、腹胀、呕吐以及排便等情况合理增加每次奶量,奶量增加不超过20 ml/(kg·d),在喂奶前回抽胃内残留奶量,并对胃潴留情况进行测定,当潴留量超过前次喂养量1/3时或者含绿色胆汁样物,需要暂停喂养1次。两组治疗时间均为3 w。
1.3观察指标:①有效率:分别在两组结束治疗后开展疗效评定[4],显效:临床症状消失,且肠鸣音恢复到正常状态;好转:临床症状改善,肠鸣音有一定增强;无效:临床症状没改善甚至加重,肠鸣音无改善或减弱。总有效率=(显效例数+好转例数)/总例数×100%。②喂养结局:统计两组胃潴留消失、腹胀消失、呕吐消失、达全肠内喂养及住院时间,3 w内头围及体重增长。③营养指标:分别在治疗前、后抽取两组空腹状态下的静脉血3 ml,离心处理之后分离得到血清,后经贝克曼AU5821全自动式生化分析仪对血清内的白蛋白水平、迈瑞6800血细胞分析仪对血红蛋白水平开展检测。④胃肠激素:分别在治疗前、后抽取两组空腹状态下的静脉血3 ml,离心处理之后分离得到血清,后经放射免疫法对血清内的胃泌素、胃动素水平开展检测,试剂盒是合肥必欧瀚生物技术有限公司提供。⑤不良结局:统计两组治疗期间坏死小肠结肠炎和胆汁淤积症等不良结局出现情况。
1.4统计学方法:采用SPSS23.0统计软件进行χ2检验及t检验。
2 结果
2.1两组治疗效果比较:观察组治疗总有效率(97.50%)远远高于对照组(82.50%),差异有统计学意义(P<0.05)。见表1。
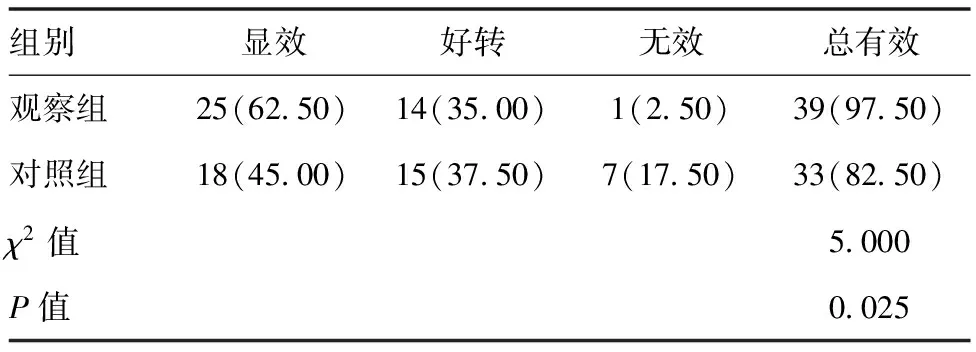
表1 两组治疗效果比较[n(%),n=40]
2.2两组喂养结局比较:观察组在胃潴留消失、腹胀消失、呕吐消失、达全肠内喂养及住院时间方面均短于对照组,在3 w内头围增长及3 w内体重增长方面均高于对照组,差异均有统计学意义(P<0.05)。见表2。
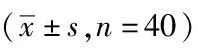
表2 两组喂养结局比较
2.3两组治疗前、后营养指标比较:治疗前,两组的血清白蛋白及血红蛋白水平差异无统计学意义(P>0.05);治疗后,两组血清白蛋白及血红蛋白水平均较治疗前升高,且观察组的血清白蛋白及血红蛋白水平高于对照组,差异均有统计学意义(P<0.05)。见表3。
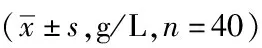
表3 两组治疗前、后营养指标比较
2.4两组治疗前、后胃肠激素水平比较:治疗前,两组胃泌素、胃动素水平差异无统计学意义(P>0.05);治疗后,两组胃泌素、胃动素水平均较治疗前升高,且观察组胃泌素、胃动素水平高于对照组,差异均有统计学意义(P<0.05)。见表4。
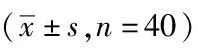
表4 两组治疗前、后胃肠激素水平比较
2.5两组不良结局情况比较:观察组1例出现坏死小肠结肠炎,2例出现胆汁淤积症,发生率为7.50%;对照组3例出现坏死小肠结肠炎,7例出现胆汁淤积症,发生率为25.00%。观察组不良结局出现少于对照组,差异有统计学意义(χ2=4.501,P=0.034)。
3 讨论
喂养不耐受属于新生儿一类常见并发症,会导致新生儿的肠道热量和营养物质摄入不足,造成营养状态欠佳,对其体重、身高发育产生不利影响。当前,有关新生儿出现喂养不耐受的具体机制临床仍未完全明确,多和中枢、胃肠道功能未发育完善,特别是胃肠道激素分泌量不足所致的胃肠动力发育滞后有关;再加上新生儿的吸吮以及吞咽功能不佳,易导致消化吸收障碍,出现喂养不耐受[5]。有关研究显示[6],早期营养干预能促进新生儿的胃肠功能早日成熟,使其尽快恢复到正常生长状态,缓解家庭的经济负担。喂养方式是否合理除会影响到新生儿的近期生长发育,也会影响其远期预后。长期开展全胃肠外营养费用较高,且伴随胆汁淤积、栓塞和感染等并发症,有关足月新生儿喂养不耐受的喂养问题已经受到临床高度重视[7]。经研究证实[8],早期肠内营养能给新生儿生长发育提供营养物质,其中微量肠内喂养能加快新生儿的胃肠道黏膜、胃肠道动力尽快发育成熟,有助于胃肠激素分泌,缩短达全胃肠内营养时间。新生儿一旦发生喂养不耐受需要谨慎处理,但如何选取处理方式临床仍存在一定争议。
微量喂养指的每日肠内喂养奶量未改变,用于加快胃肠激素分泌及胃肠道蠕动,有助于预防或者改善新生儿的喂养不耐受现象[9]。lauren等[10]发现,通过小剂量的喂养方式能显著促进新生儿的胃肠动力成熟,缓解其喂养不耐受。当前国内临床提倡微量喂养量在10~20 ml/(kg·d),持续3~5 d[11]。本研究发现,微量喂养对喂养不耐受足月新生儿疗效更佳,能迅速改善其临床症状,促进其生长发育,缩短其达全肠内喂养及住院时间。考虑原因是观察组在维持喂养未中断的情况下,予以少量持续刺激,有助于加快胃肠激素分泌以及胃肠道蠕动,进而改善其喂养不耐受。待喂养不耐受改善后,新生儿头围及体质量增长会更快,能更早达到全部肠内喂养,缩短其住院时间。本研究显示,微量喂养能改善喂养不耐受足月新生儿的营养状态,考虑原因与胃肠动力提升、肠蠕动恢复更快等因素有关。
胃肠激素分泌在喂养不耐受中起着重要作用,当前研究较多的胃肠激素包含胃泌素和胃动素。胃动素是一类由小肠上部EC2细胞所释放出的胃肠激素,生理作用是导致消化间期综合性肌电活动,进而加快消化间期胃肠道运动;胃泌素是G细胞所分泌的一类胃肠激素,能对整个胃肠道发挥作用,可提升胃肠道分泌功能,加快胃体和胃窦收缩,进而促进胃肠道运动[12]。据有关研究显示[13],血清中的胃动素以及胃泌素水平会伴随新生儿胎龄增加不断升高,而出现喂养不耐受后血清内的胃动素以及胃泌素水平会显著降低,是造成胃肠功能紊乱一类重要因素。因此,促进胃肠激素释放、提升胃肠动力属于喂养不耐受治疗中的崭新途径。赖灵巧等[14]对喂养不耐受的早产儿总共84例开展研究,一组予以常规喂养设置成常规组,一组予以微量喂养设为微量组,最终发现,微量组治疗后的胃肠激素水平较常规组升高更明显。本研究与赖灵巧等[14]研究中结果基本一致,反映出微量喂养能促进喂养不耐受足月新生儿的胃肠激素释放。微量喂养能使胃肠道摄入较少的奶量,除能使新生儿获取较多蛋白质、矿物质和能量之外,还能促进其尽早建立起正常胃肠道菌群,有助于促进胃肠激素分泌,增强胃肠蠕动能力,促进胃肠道排空,改善喂养不耐受,使新生儿恢复到正常生长发育状态;同时能提升局部胃肠黏膜对氧化应激反应的抑制能力,缓解氧自由基给胃肠细胞带来的损害,对胃肠黏膜起到良好保护作用;促进胃部的容受性扩张,习惯各类食物刺激,促进患儿迷走神经兴奋和胃肠道发育,使其胃肠道功能更成熟,提升其吸吮及吞咽协同能力,不断增强其对胃肠喂养的耐受度,最终缩短其治疗时间及病程[15]。此外,说明微量喂养能减少喂养不耐受足月新生儿的不良结局出现。
综上,微量喂养用于喂养不耐受足月新生儿效果理想,能改善其临床症状及营养状态,促进其生长发育和胃肠激素释放,缩短其达全肠内喂养及住院时间,减少不良结局出现,值得推广应用到临床。但此次研究中依旧有一定不足存在,如纳入的样本总数少,样本均是源于同一家医院,可能会使研究结果产生一定偏倚,且受研究时间限制未对新生儿开展远期随访等,这些均需在日后研究中加以完善。
