膝关节外伤性骨挫伤患者行MR 诊断及其临床意义分析
2024-04-22王佳文
王佳文
(建昌县人民医院影像中心,辽宁 葫芦岛 125300)
膝关节属于人体最为重要的关节之一,其解剖结构主要分为股骨下端、胫骨上端、髌骨3 个部分,是滑车关节,同时也是人体中体积最大、结构最为复杂的关节,可见其解剖结构的特殊性。膝关节是人体活动的1 个重要支点,与普通组织相比,膝关节活动的频率与强度均比较高,这使其更容易出现损伤。膝关节关节囊与其他关节囊相比较薄,处于较为松弛的状态,关节囊附着在关节面周缘,通过韧带对其进行一定的加固,以维持膝关节的稳定性,使人体保持正常的生理功能。由于膝关节的特殊性,在受到暴力后更易导致骨损伤,膝关节损伤之后,往往会对周围附属组织造成牵连,对正常活动造成很大影响。在临床上,膝关节外伤性骨挫伤是一种比较常见的骨伤,具有一定的隐匿性,主要为病变区出血、水肿和微小骨小梁断裂。对膝关节外伤性骨挫伤的诊断,可以运用X线、CT等检查方式,但是这些检查方法,不能发现隐匿的关节腔积液、骨折线等异常情况,在一定程度上影响了对疾病的诊断[1]。MR是一种重要的检查方式,可对骨折外伤实施全面的检查,能够更准确地了解骨伤的细节,全面反映周围组织的病变情况,使治疗更加科学。本次研究重点探讨膝关节外伤性骨挫伤患者运用MR诊断的临床意义。现报告如下。
1 临床资料
1.1 一般资料
将2019 年6 月—2021 年6 月建昌县人民医院收治的82 例膝关节外伤性骨挫伤患者作为观察对象,所有患者先进行CT诊断,在伤后1~3 d行MR诊断。共纳入男40 例,女42 例;年龄41~73 岁,平均(55.36±11.21)岁;致伤原因:交通事故30 例(36.59%),重物砸伤20 例(24.39%),运动致伤20 例(24.39%),其他原因12 例(14.63%);单侧损伤70 例(85.37%),双侧损伤12 例(14.63%);体重42~95 kg,平均(62.45±12.35)kg。本研究已经由该院医学伦理委员会批准。(1)纳入标准:经影像学等检查确诊为膝关节外伤性骨挫伤;患者均知情同意;有外伤史,且患者存在不同程度的膝关节红肿、持续性疼痛及组织肿胀,行走困难。(2)排除标准:体内有金属异物;资料不完整;检查依从性差;患有幽闭恐惧症;存在意识障碍或严重精神疾病,无法正常沟通;有严重心脑血管疾病史;严重脏器损伤。
1.2 方法
在受伤当日,对所有患者进行CT诊断,选择使用64 排螺旋CT (生产厂家:美国GE公司),设置的螺旋CT参数为:图像重建矩阵为512×512,层厚设置为0.6~8 mm,依据螺旋CT标准操作规程,对患者实施检查,利用相关软件对图像进行处理,依据临床的实际需要,选择合适的方法,由两位放射科医师共同完成临床诊断及报告。在伤后1~3 d,对患者进行MR诊断,运用1.5 T磁共振机(生产厂家:美国GE公司),对患者实施膝关节矢状面、脂肪抑制质子密度加权成像、横断面,及冠状面扫描等。对于横断面来说,其扫描的序列为 T1WI、T2WI;对于加权成像来说,其扫描的序列为PDWI,设置的扫描参数为:18 mm层间距,48 mm层厚,扫描矩阵设置成398×512。对于可能存在交叉韧带损伤患者,需要对其进行斜矢状面T1WI、PDWI脂肪抑制的扫描。由三位及以上临床经验丰富的放射科医师一起完成临床诊断及报告等。
1.3 评价指标
观察记录两种诊断方法中患者膝关节骨折、积液、软组织肿胀、半月板损伤、韧带损伤、骨挫伤的情况、不同分型骨挫伤(Ⅰ~Ⅴ型)检出率、膝关节外伤性骨挫伤MR影像学表现。比较CT与MR诊断方法诊断的准确率、漏诊率[2]。
1.4 统计学分析
采用SPSS 21.0 统计学软件进行数据分析,计量资料以(±s)表示,组间比较采用t检验;计数资料以(n,%)表示,组间比较采用χ2检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 CT与MR诊断结果对比
经CT与MR诊断,均能够对膝关节骨折、软组织肿胀、积液的情况进行判定;但是CT诊断对骨挫伤、韧带损伤、半月板损伤的检出率均低于MR诊断。见表1。

表1 CT与MR诊断的结果对比(n,%)
2.2 CT与MR诊断准确率、漏诊率对比
CT与MR诊断的诊断结果对比,差异有统计学意义(P<0.05),见表2。

表2 CT与MR诊断准确率、漏诊率对比(n,%)
2.3 CT与MR诊断不同分型骨挫伤检出率对比
MR诊断膝关节外伤性骨挫伤Ⅰ~Ⅴ型检出率均高于CT诊断,但差异均无统计学意义(P>0.05)。见表3。
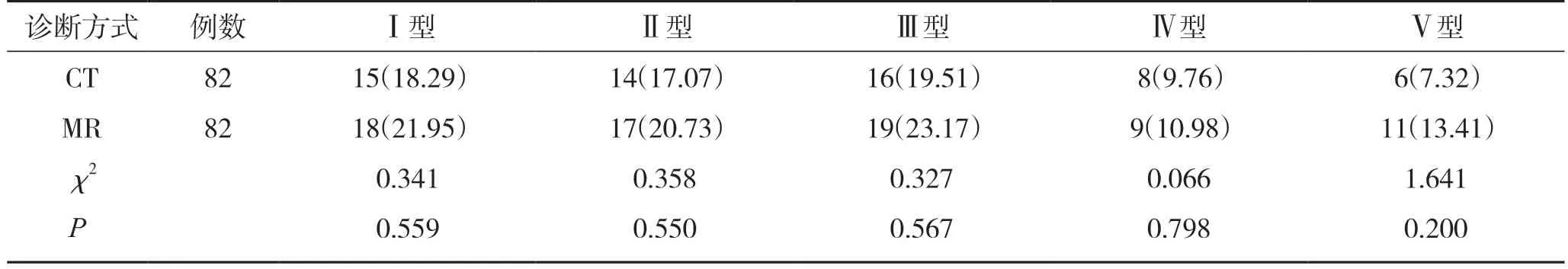
表3 CT与MR诊断不同分型骨挫伤检出率对比(n,%)
2.4 膝关节外伤性骨挫伤MR影像学表现分析
当患者处于发病急性期,MR诊断T1W1 序列中,影像学表现可出现局限性长T1 异常稍低信号(片状),部分病变也可表现为低信号;在T2W1 序列中,可出现异常高信号(T2 信号),中间信号与周围相比,显著增强;在ST1R序列中,存在高信号特点,针对该类患者,MR中T1W1 序列可表现为低信号带(线样);T2W1 中,则可表现为骨折线信号(低信号),患处周围可见水肿带,并呈现高信号;在ST1R序列中,为高信号。
3 讨论
在骨科中,骨挫伤是临床比较常见的骨科疾病,其病理变化比较复杂,患者由于受到外伤,造成骨髓产生局限性或弥漫性充血、水肿、出血等症状,部分患者还可能发生局部骨小梁轻微的骨折,及时发现临床症状,有助于运用更为科学合适的治疗方法,避免由于处理不当,而引起较为严重的后果,这就使临床检测对骨挫伤的治疗具有非常重要的作用[3]。在MR诊断缺少广泛运用之前,临床检测骨挫伤患者时,主要运用X线片、螺旋CT等进行诊断,由于这些诊断方式有着一定局限性,不能对骨挫伤引起的症状进行更为具体细致的显示,以往检查中,运用同位素扫描法来检测,尽管能够检测出比较具体的病变,但分辨率较差,定位不准确[4]。
在临床当中,膝关节外伤性骨挫伤有着较高的发病率,这与其生理结构特殊性有着很大的关联。在人体运动时,膝关节需要承受极大压力,作为重要关节,其活动幅度比较大,且活动强度比较高,是人体中比较易受伤的关节,其中较多见的一种类型,就是外伤性骨挫伤[5]。对于该类型疾病来说,MR诊断是检伤的重要工具,其有比较好的软组织对比度,是当前唯一可以显示肌腱、软骨结构、韧带的影像诊断技术,其成像能力不会受到方位的制约,能够将肌腱及韧带等结构和走向更为清晰、具体、详细显示,这一检测方式具有技术综合性和应用广泛性的特点,受到医患的青睐。
膝关节外伤性骨挫伤与附属结构损伤有着比较大的关联,在临床诊断当中,发现患者往往伴有程度不同的其他损伤,比如,肌腱、半月板、韧带等往往会存在着一定的损伤,是引起患者疼痛的重要原因,临床常将类似症状作为主要依据,对骨挫伤进行诊断,若是患者骨挫伤后,出现以上症状,要开展全面检测,由于CT检测具有一定的局限性,临床常用MR来对骨挫伤患者具体病变程度及类型进行诊断,为治疗提供更为精确的检测依据。通过MRI检测,能够全面精确地了解骨挫伤的具体损伤状况,便于医生为患者提供更恰当的治疗方案,从而提高治疗效果[6]。
本次研究中,选取82 例膝关节外伤性骨挫伤患者作为研究对象,以关节镜诊断结果作为“金标准”,经CT与MR诊断,均能够对骨折、软组织肿胀、积液的情况进行判定,但是CT诊断不能检测骨挫伤、韧带损伤、半月板损伤情况。而MR诊断检测出骨挫伤34 例,韧带损伤6 例,半月板损伤5 例;CT诊断结果的准确率为71.95%,漏诊率为28.05%,MR诊断的准确率为90.24%,漏诊率为9.76%,CT与MR诊断的结果对比,差异有统计学意义(P<0.05);MR诊断膝关节外伤性骨挫伤Ⅰ~Ⅴ型检出率分别为21.95%、20.73%、23.17%、10.98%、13.41%,而CT诊断膝关节外伤性骨挫伤Ⅰ~Ⅴ型检出率分别为18.29%、17.07%、19.51%、9.76%、7.32%,但差异均无统计学意义(P>0.05)。上述结论提示,在膝关节外伤性骨挫伤患者临床诊断工作中,相较于CT诊断,MR诊断应用价值更高,在膝关节外伤性骨挫伤诊断准确率方面、骨挫伤、韧带损伤、半月板损伤情况等方面均存在显著的优势。此外,本次研究中,还对膝关节外伤性骨挫伤的MR影像学表现进行了分析,其膝关节外伤性骨挫伤诊断中可呈现较为显著、其清晰的影像学表现。有学者在相关研究中也对MR在膝关节外伤性骨挫伤中的影像学表现进行了分析,其中,经M R检查,发现对于骨挫伤患者而言,MR特征性较为明显,可见网状、斑片状等形状图像特点,信号多呈线样稍长T1、稍长T2 信号,PDWI中,可见骨髓水肿区(高信号);此外,研究还发现,针对网状影像学图像的骨挫伤患者,多数为一过性损伤,病情较轻,且容易吸收,但需要注意的是,针对接近骨皮质的骨挫伤患者,容易出现软骨损伤等合并症[6]。合并后,如果在高场MR自旋回波(SE)T1WI矢状位中,可清晰地观察到软骨损伤,具体影像学表现可包括骨性关节面下软骨面变薄(中等信号)、不光滑,同时,可发现软骨面有部分缺失;在骨软骨骨折患者中,在关节中,可发现条状低信号游离体影[6]。这与本研究的影像学表现较为相似。
在本次研究中,通过对病例数据进行分析,不难发现,MR在膝关节外伤性骨挫伤诊断中的优势。有相关研究表示,在膝关节外伤性骨挫伤诊断中,与CT检相比,MR具有明显优势,诊断准确率更高[7]。该结论与本研究结果一致。分析其原因为:CT可对膝关节创伤性骨挫伤进行常规检查,但不能以其疗效为依据,其检测准确性偏低,且容易造成大量漏诊,使患者不能得到及时治疗,加重病情,不利于病情的康复,从而影响治疗效果[8]。还有研究表示,MR能准确地反映出患者关节、附属结构的真实状况,具有高分辨率、清晰、灵敏度高、操作简单、定位准确、安全性高等优点[9]。MR诊断在膝关节创伤性骨挫伤中的诊断价值作用要高于CT诊断,MR可以更早更快地发现病变,这对于降低患者的痛苦程度,提高膝关节创伤治疗效果具有非常重要的意义。MR能较好地反映骨挫伤引起的骨髓水肿,而经过多序列检测,能有效降低病灶的漏诊、漏诊率,并为伤情判定提供了可靠的临床依据。MR的应用,能够在某种程度上弥补CT诊断的不足,它具有更高的成像技术,MR成像诊断是检测骨髓水肿最灵敏的一种成像手段,它可以将轻度的骨髓水肿表现出来,进而减少微小病灶的漏诊,提高骨挫伤诊断准确率,此外,MR诊断还可以将患者膝关节周围的韧带和半月板损伤清楚地显示出来。随着对骨挫伤了解的逐渐进步,骨挫伤形成后,在损伤部位可表现为明显的体征,以骨髓水肿最为常见,并伴随着骨髓出血、软骨损伤、骨小梁结构被破坏等。在做MR诊断时,由于骨松质内部有出血、水肿等情况,而MR对组织水分的变化比较敏感,所以对于骨挫伤区域渗出和水肿也会表现出异常信号。而X线、CT等临床常用的影像学检查,对于骨挫伤的病理变化并不敏感,因此在确诊时并不能很好地表现出关节结构的损伤。得出结论:应用MR技术对创伤性膝关节骨挫伤进行影像学检查,能较好地判断其病变程度,骨内软组织分辨率高,能多方位成像,及时发现骨髓的异常病变。
膝关节骨外伤性挫伤因致病原因或者外界暴力大小等因素的不同,可导致不同程度的膝盖损伤,临床研究中,此类病变愈合时间较长,一般为3~12 个月不等[10]。与此同时,膝关节结构复杂,挫伤后会导致骨质硬化、骨关节炎等并发症。因此,骨挫伤后,患者应及时到正规医院就医,减少并发症。同时需做好自我护理,保持良好休息:膝部受伤后要尽量少动,利于膝关节恢复,以免过早承受过多重量而影响关节恢复;膝关节挫伤时,可用支撑物或护具进行保护,防止由于关节不平衡影响恢复,引起肿胀等不良反应;挫伤24 h内,需冰敷,一次20 min,48 h之后,可以用云南白药膏等药物来缓解膝关节的疼痛。
综上所述,对膝关节外伤性骨挫伤的诊断,MR检测比较的敏感,能够对患者损伤的实际状况进行更为准确、更为清晰的反应,并且能够对膝关节附属结构的具体情况,进行更为精确的判断,从而为该疾病的治疗提供有力证据,因此,对于这一疾病类型的治疗,需要患者尽可能进行MR诊断。
