改良外侧胫骨平台骨折塌陷关节面复位术治疗胫骨平台骨折的效果
2024-04-22罗开祥
罗开祥
(长沙医学院附属澧县人民医院骨一科,湖南 常德 415500)
胫骨平台骨折是指胫骨下端关节面的骨折,是一种常见的骨折类型。患者胫骨平台骨折发生后,常常伴随有关节面的损伤,导致关节功能受损,如关节僵硬、关节疼痛、关节不稳定等,且会因为关节功能受损,导致其活动会受到限制,如行走、上下楼梯、弯腰等动作都会受到影响,严重时可能需要使用助行器,对患者身体健康和生活质量均会造成极大影响[1]。历年来,临床针对胫骨平台骨折患者常用开窗法来修复其塌陷的关节面,在其胫骨平台下端切开一定大小的窗口,将关节面复位后用钢板固定。虽然此类术式治疗胫骨平台骨折方面有一定的优势,但也存在一些弊端,包括手术创伤大、复位不稳定、术后并发症发生率高、损伤软组织和影响关节功能等[2-3]。改良外侧胫骨平台骨折塌陷关节面复位术作为新型术式,相比传统的内固定方法,不仅可以精准复位,还能提高骨折愈合率,减少关节创伤和简化手术步骤,加快患者术后恢复进度[4]。基于此,本研究选取于本院收治的120 例胫骨平台骨折患者为对象,分析应用改良外侧胫骨平台骨折塌陷关节面复位术的治疗效果。现报告如下。
1 临床资料
1.1 一般资料
本 研 究 将2020 年3 月1 日—2023 年3 月1 日于本院收治的120 例胫骨平台骨折患者为研究对象,均表示对研究知情且同意,将其根据手术方法差异性分为观察组和对照组,每组60 例。观察组中男31 例,女29 例;年龄25~73 岁,平均年龄为(42.58±8.15)岁;Schatzker骨折分型:Ⅱ型骨折30 例,Ⅲ型骨折30 例;致伤原因:交通事故伤19 例,高处坠落伤15 例,重物压伤26 例。对照组中男33 例,女27 例;年龄27~70 岁,平均年龄为(43.02±7.44)岁;Schatzker骨折分型:Ⅱ型骨折32 例,Ⅲ型骨折28 例;致伤原因:交通事故伤20 例,高处坠落伤16 例,重物压伤24 例。2 组患者一般资料比较,差异无统计学意义(P>0.05)。
1.2 入选标准
1.2.1 纳入标准
临床表现:患者局部存在肿胀、淤青、压痛、纵向叩击痛(+),活动患肢可能存在一定异常并出现骨擦音骨擦感,或可见外翻畸形。屈伸伤肢时可见明显受限。辅助检查:对伤肢进行X线片,确诊胫骨平台骨折,均是新鲜骨折,创伤至术前时间低于3 个月。
1.2.2 排除标准
伴有病理性骨折;膝关节存在开放性骨折;合并严重心、肝、肾功能障碍、精神疾病、糖尿病和严重自身免疫性疾病;对手术麻醉存在禁忌反应;既往病史中伤肢的膝关节功能存在障碍,不利于术后开展功能锻炼。
1.3 方法
2 组患者均做好术前准备,具体如下:患者入院后,均做好伤肢膝关节正、侧位X线摄片影像检查,了解其既往病史,是否有足踝部及胸腰椎等合并损伤存在,确诊疾病后进行螺旋CT扫描和三维重建摄片检查,确定骨折线走向和关节面粉碎或增宽情况,经三维重建技术来选择手术器械型号和放置位置、偏向角度、螺钉走向,同时配合膝关节MRI检查来确定分型,包括半月板、前交叉韧带(ACL)、后交叉韧带(PCL)、外侧副韧带软组织,确定其损伤程度。之后根据患者具体情况来进行对症处理,常用措施有止痛、冰敷、消肿、抗凝等,皮肤组织存在挫伤,需定期通过换药来做好浅表感染处理。术前做好心电图、胸片、患肢血管超声检查,根据患者既往疾病史来安排相关辅助检查,如糖尿病患者需做好控糖,降低手术感染和不愈合风险,合并冠心病、脑梗患者需咨询其近期服用药物,包括阿司匹林、氯吡格雷、利血平等,服用药物者需麻醉科配合会诊来制定处理措施,尽可能降低患者手术出血风险。
对照组基于上述操作,采取传统胫骨平台骨折复位,具体操作如下:麻醉方式取硬膜外麻醉(腰麻),患者取仰卧姿势,膝盖屈起30°,在膝关节外侧做一个形状“s”的切口,之后切开关节囊,直至关节腔、骨折处、韧带及半月板完全暴露。然后顺着骨折线的位置和胫骨外髁前外侧纵向进行开窗,采取撬剥法进行骨折复位,直至关节面塌陷之处恢复平整,平整所用材料选择就近骨质或髂骨,保证关节面保持平整状态。最后根据患者骨折端情况选择对应钢板固定,将开窗骨折块完全覆盖,并用合适螺钉完成固定。
观察组采取改良外侧胫骨平台骨折塌陷关节面复位术,操作如下:选择腰麻,之后调整患者姿势为仰卧位,使用止血带。采用外侧入路显露胫骨平台,然后打开关节囊,明确塌陷部位、程度、半月板的受损程度等,后续复位步骤如下:在患者胫骨平台外侧靠近关节面塌陷的部位,将整个骨皮质全部剥离,保持半月板与韧带连接的骨质,并在其远端3 cm的位置,将骨刀与塌陷关节面相平行,之后插进松质骨内,然后用骨锤提起关节骨折块和被挤压的松质骨,在关节面可直视状态下完成解剖复位。将关节表面抬高,挤压松质骨,在其下面产生一凹陷,将较凹陷面积略大的自体髂骨植入,以实现膝关节的“内翻”,并与骨块保持嵌紧。利用X线机确认患者关节面成功复位且效果良好后,对其关节活动度进行观察,使用锁定钢板进行固定,并对预留的半月板进行缝线打结。手术结束后,按常规放置负压引流导管,术后1 d即可拔除导管,并做好24 h抗生素用药,预防术后创口感染。术后第2 天,在非负重条件下,给予患者膝关节支撑物,并进行主动和被动的膝关节康复锻炼,并以拐杖辅助下床活动。康复锻炼需要循环渐进,慢慢增加患者膝关节屈曲角度,2 周内膝盖可屈伸到90°,4~6 周提高到120°。术后需定期进行X线片复查,确认骨折愈合进度,术后12 周即可局部承重,14~16 周时可逐步丢弃拐杖,步行。患者术后饮食方面需要注意以下事项:(1)保证足够的营养摄入,患者应该摄入足够的蛋白质、碳水化合物和脂肪等营养素,同时应该增加维生素和矿物质的摄入。(2)患者需要避免高脂、高盐、高糖的饮食,应该选择清淡、易消化的食物,尽量避免油炸、烧烤等高油脂的食品,降低营养不良、代谢紊乱和心血管疾病等风险事件发生。(3)手术后需要注意饮食卫生,避免食物污染、交叉感染等情况,应该选择新鲜、干净的食物,并且注意饮食时间和口感。(4)患者需要保持饮食均衡,避免偏食、挑食等行为,应该选择多样化的食物,包括各种蔬菜、水果、肉类、豆类等,以保证营养的全面摄入。(5)手术后需要避免吸烟和饮酒等不良习惯,以促进伤口愈合和骨折的愈合。
1.4 评价指标
(1)关节面塌陷度:记录2 组患者手术前、术后即刻、末次随访时的关节面塌陷高度,数据以X线测量为主。
(2)膝关节功能:采取膝关节评分量表(HSS)、膝关节日常功能评价表(Lysholm)对患者治疗后8 周、16 周的膝关节功能进行评分。其中,HSS评分量表中选择疼痛(0~30 分)、功能(0~22 分)、活动度(0~18分)、肌力(0~10 分)、屈曲畸形(0~10 分)、稳定性(0~10 分)等项目,减分项目中包括单手杖(-1)、单拐杖(-2)、双拐杖(-3)、伸直滞却5°(-2)、伸直滞却10°(-3)、伸直滞却15°(-5)、每5°外翻或内翻(均是-1),总分范围在0~100 分,优 85 分,良70~84 分,中60~69 分,差<59 分,分值越高说明患者肢体功能恢复越良好;Lysholm评分量表中,选择跛行(0~5 分)、疼痛(0~25 分)、支撑(0~5 分)、交锁(0~15 分)、肿胀(2~10 分)、不稳定(0~25 分)、爬楼梯(0~10 分)和下蹲(0~5 分)等项目,总分范围在0~100 分之间,95~100 分表示优秀,84 至94 分表示良好,65~83 分表示中等,低于65 分表示差,分值越高说明患者膝关节功能恢复越佳。
(3)膝关节活动度:使用标准量角器对患者治疗后8 周、16 周的膝关节主动活动度进行测量。包括膝关节伸直、屈曲两个活动角度。
(4)记录2 组患者术后并发症发生情况,包括关节内翻畸形、创伤性关节炎、关节僵硬等。
1.5 统计学分析
采用SPSS 22.0 统计学软件进行数据分析。计量资料以(±s)表示,组间比较采用t检验;计数资料以(n,%)表示,组间比较采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 2 组患者手术前后的关节面塌陷情况比较
术前,2 组患者关节面塌陷高度比较,差异无统计学意义(P>0.05);术后即刻、末次随访时,2 组患者关节面塌陷高度均低于术前,观察组关节面塌陷高度均较对照组低,差异有统计学意义(P<0.05)。见表1。
表1 2 组患者手术前后的关节面塌陷情况比较(±s,mm)
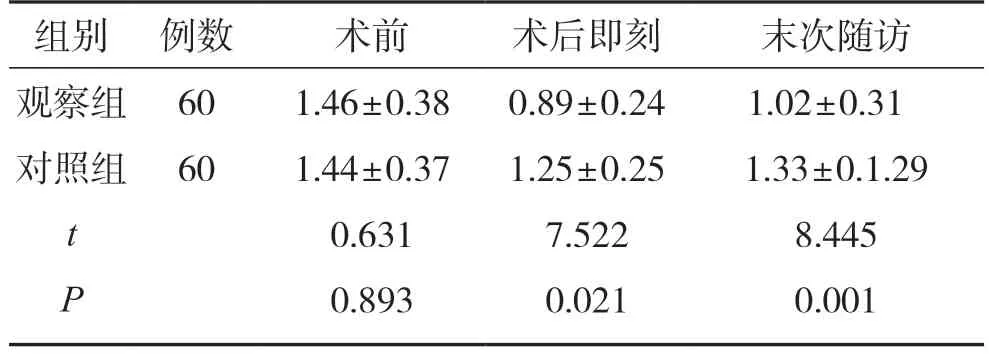
表1 2 组患者手术前后的关节面塌陷情况比较(±s,mm)
组别 例数 术前 术后即刻 末次随访观察组 60 1·46±0·38 0·89±0·24 1·02±0·31对照组 60 1·44±0·37 1·25±0·25 1·33±0·1·29 t 0·631 7·522 8·445 0·893 0·021 0·001 P
2.2 2 组患者术后膝关节功能评分和活动度比较
术后8、16 周,观察组HSS、Lysholm评分均较对照组高,膝关节伸直及伸屈最大角度均较对照组大,组间差异有统计学意义(P<0.05)。见表2。
表2 2 组患者术后膝关节功能评分和活动度比较(±s)

表2 2 组患者术后膝关节功能评分和活动度比较(±s)
组别 例数 HSS评分(分) Lysholm评分(分) 伸直(°) 屈曲(°)术后8 周 术后16 周 术后8 周 术后16 周 术后8 周 术后16 周 术后8 周 术后16 周对照组 60 83·53±6·40 88·98±8·61 73·43±3·51 80·75±4·55 -0·32±0·18 -0·55±0·25 -0·36±0·11 -0·52±0·21观察组 60 87·44±6·43 93·62±5·24 78·42±4·48 86·47±4·22 -0·12±0·07 -0·22±0·09 -0·13±0·06 -0·25±0·14 t 5·969 6·473 4·090 6·989 5·573 6·557 6·023 7·572 0·020 0·011 0·038 0·001 0·019 0·003 0·010 0·001 P
2.3 2 组患者术后并发症发生率比较
观察组并发症发生率为5.00%,低于对照组的20.00%,差异有统计学意义(P<0.05)。见表3。

表3 2 组患者并发症发生率比较(n,%)
3 讨论
胫骨平台是指胫骨下端的关节面,与腓骨下端的外侧关节面相连,组成了膝关节的下部分。胫骨平台属于支撑人体膝关节的重要结构,胫骨与股骨下端接触面是主要形成结构,分析其损伤机制,可以分为直接力和间接力两种。直接力是指外力直接作用于胫骨平台,导致骨折。这种损伤机制常见于高速车祸、跌落等外伤性事故。间接力是指外力作用于胫骨的其他部位,通过骨折部位的传导作用导致胫骨平台骨折,这种损伤机制常见于跳跃着地、扭伤等运动性损伤。在发生胫骨平台骨折时,通常伴随着软组织损伤,如胫骨前下肢筋膜、胫骨前下肢肌群、胫前动脉和静脉等。这些软组织的损伤会影响骨折的愈合和关节的恢复,因此在治疗过程中需要综合考虑骨折和软组织损伤的情况,制定合理的治疗方案。据相关报道数据统计,胫骨平台骨折在临床骨外科中具有较高发病率,若不及时予以患者有效治疗,会提高其肢体功能障碍和其他并发症发生风险,如血管神经损伤、肌肉损伤、感染等,严重时可能危及生命[5]。分析胫骨平台的生理特点,可以看到松质骨是主要构成组织,血供和成骨能力主要是由其周围附着软组织来提供,但是胫骨内外髁会因为早期负重而存在塌陷问题,且关节面的不稳定性也会加剧关节损伤,并出现炎症。此外,手术期间长时间暴露患者软组织和术后制动时间过长,都会造成患者膝关节僵硬问题,有甚者还可能存在永久性僵硬风险[6]。上述均是患者胫骨平台诱发骨折后常见不良结局,也间接性提示临床想要帮助患者肢体功能恢复至最佳状态,就需要结合良好的复位、坚强的内固定术及术后功能锻炼,三者条件缺一不可,也是改善患者预后和降低远期并发症发生风险的主要条件。
历年来,开窗法被广泛应用于胫骨平台骨折的外科治疗,然而在近几十年的临床试验中,这种治疗方法被发现存在着许多缺陷[7]。例如,患者采用开窗法治疗后,其复位质量参差不齐,部分患者可以实现完全解剖复位,而部分患者则会出现骨折解剖复位不良问题,最后会造成其下肢功能障碍,需要进行二次手术。另外,在患者手术过程中,开窗法所获取的空腔及植骨都会因为过小、过少而难以给患肢提供稳定的结构支撑。有相关报道指出,胫骨平台骨折患者予以开窗法治疗后,有7%左右患者患肢出现功能恢复不全的问题,对其远期生活质量造成直接影响[8]。所以,传统术式的局限性提醒临床需寻找其他治疗方法来提高复位稳定性,确保患者患肢功能得到彻底恢复,进而改善远期预后。
改良外侧胫骨平台骨折塌陷关节面复位术是一种常用于治疗胫骨平台骨折患者的手术方法,其主要目的是复位关节面的塌陷,恢复关节的生物力学功能,从而改善患者的症状和预后。分析手术优势,临床表示此类术式可以扩大手术视野,便于手术者在进行患者关节面复位时可以具备直视条件,进而实现精准复位[9]。基于此,本研究针对胫骨平台骨折患者,选择改良外侧胫骨平台骨折塌陷关节面复位术,结果显示观察组手术后即刻及末次随访时的关节面塌陷高度,均较对照组低(P<0.05),可见此类术式能良好固定及复位患者关节面。究其原因分析,在改良方法中,在松质骨填塞后,将自体髂骨置入凹陷处,让植骨量得到增加,使其能更好地支持已复位的关节表面。改良术式中,复位方式选择远离塌陷关节面的下方松质骨,形成具有一定承载和抵抗压力的关节软骨-松质骨复合体[10]。本研究结果还显示,观察组术后8 周、16 周的膝关节伸直及伸屈最大角度均较对照组大,HSS、Lysholm评分均较对照组高(P<0.05),表示改良复位法可以提高膝关节的解剖复位效果,加快功能恢复进度。究其原因分析,改良复位法可以提高患者关节面之下的松质骨抗压能力,有利于避免发生复位丢失问题,这对于保证治疗后患者的正常下肢功能和生活能力有着极大优势。分析患者术式安全性,观察组术后并发症发生率较对照组低(P<0.05),表示改良复位法有助于提高患者手术安全性,改善预后。分析手术原理,可见改良法主要是根据复位后的空腔大小来完成自体髂骨植骨,不仅能保证解剖复位达到理想效果,还能确保植物对骨质有良好的把持力,提高固定和支撑效果,是降低患者术后并发症发生率的有效措施,是改善其生活质量的有效措施。考虑到本次研究不足之处在于所选病例较少,研究结果存在一定片面性,因此研究总结手术经验,认为治疗胫骨平台骨折的手术注意事项有以下几点。(1)术前准备:手术前需要进行全面的术前评估,包括对患者的身体状况、骨折类型、骨折程度和伴随损伤的检查。同时,需要进行全面的手术准备,包括准备手术器械、手术床和手术场地等。(2)术中操作:手术时需要注意保护神经、血管和软组织。手术过程中要注意控制出血,并且要进行适当的止血处理。手术过程中需要注意恢复胫骨平台的解剖特征,如恢复关节面的形态和角度,以保证术后关节功能的恢复。(3)术后管理:手术后需要对患者进行密切观察,注意术后并发症的出现,如感染、血栓等。同时,需要进行积极的康复治疗,包括早期功能训练、康复锻炼和物理治疗等,以促进骨折的愈合和关节的恢复。(4)饮食调理:手术后合理的饮食调理也是非常重要的,需要注意患者的营养摄入和饮食习惯,尤其是要避免吸烟和饮酒等不良习惯,以促进伤口愈合和骨折的愈合。
综上所述,针对胫骨平台骨折患者采取改良外侧胫骨平台骨折塌陷关节面复位术,不仅可以降低其关节面塌陷高度,还能加快患者膝关节功能恢复进度,提高关节活动度,降低并发症发生率,整体手术效果显著,值得推广。
