负压封闭引流技术在创伤骨科软组织损伤治疗的效果观察
2024-04-22梁硕福
梁硕福
(淄博市周村区人民医院骨外科,山东 淄博 255300)
大多通过外力暴力导致四肢复杂创面或成就创面的患者,被列属于创伤骨科,创伤骨科疾病有皮肤软组织损伤、骨折、大范围创伤等常见疾病,严重干扰患者日常优质生活[1-2]。创伤骨科患者创面长时间的暴露在外,使得软组织遭受污染。软组织损伤也存在慢性损伤的情况,病程长,累性损伤远远多于急性损伤[3-4]。针对创面损伤,临床一般通过常规清创放置引流条、药物或开放引流等措施进行治疗。临床常用的引流条存在一定局限性,创面引流不彻底,反复引流,增加了患者痛苦与医护人员的工作量,同时还容易造成交叉感染。上世纪九十年代初期,由Fleishmann首先提出负压封闭引流治疗骨折,通过相容性非常好的海藻盐泡沫海绵状敷料对创面或伤口进行填敷,以特制的生物透性膜对创面进行封闭,敷料中引流管连接引流瓶,持续负压吸引患者创面,快速排出积液,加速愈合伤口及创面[5-6]。有研究指出,负压封闭引流技术(VSD)临床治疗效果理想,引流面宽阔,不易造成引流堵塞,能实现全创面的引流,降低患者的感染率。该技术以负压吸引,扩张细胞膜,通过信号传递至细胞核中,促进细胞分泌因子生长,促进创面恢复[7-8]。也有国内学者的研究表明,VSD于临床上更适用于体表化脓性感染、溃疡等症状的引流。对于软组织缺损、关节感染、开放性骨折、软组织严重挫裂伤的患者也同样适用[9-10]。基于此,本研究选取2020 年1 月—2022 年12 月我院收治的21 例创伤骨科软组织损伤患者作为研究对象,分别采用不同术式进行治疗,旨在探讨VSD在临床上用来治疗创伤骨科软组织损伤的应用可行性。现报告如下。
1 临床资料
1.1 一般资料
选取我院收治的21 例创伤骨科软组织损伤患者作为研究对象,按照住院号排序,以序号奇偶数分为2组。对照组(n=11)中男性9 例,女性2 例;年龄58~92岁之间,平均年龄(70.55±8.89)岁;住院天数10~57 天,平均住院天数(27.36±13.63)天;组内有下肢动脉狭窄、软组织感染1 例、皮肤感染4 例、压疮1 例、开放性胫腓骨骨干骨折1 例、2 型糖尿病足1 例、皮下血肿2 例、左髋部褥疮感染1 例。观察组(n=10)中男性5 例,女性5 例;年龄24~86 岁,平均年龄(60.10±16.60)岁;住院天数9~136 天,平均住院天数(41.50±40.00)天;组内有压疮3 例、皮肤感染3 例、挤压综合征,下肢皮肤套脱伤1 例、骨折2 例,皮肤裂伤1 例。2 组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究已获院医学伦理委员会批准。(1)纳入标准:患者均年满十八岁;符合创伤骨科软组织损伤诊断标准;患者及家属对本次研究知晓并签署知情同意书。(2)排除标准:合并巨大骨囊肿或其他恶性肿瘤者;患有凝血功能障碍者;合并沟通障碍者。
1.2 方法
对照组采用创面处理合并药物治疗。部分麻醉后,清除创面感染及坏死组织,通过生理盐水(0.9%)及过氧化氢溶液(3%)冲洗创面,若出现明显出血症状,立即止血治疗,轻微出血,采用加压包扎或填塞法进行有效止血。若患者出现肿胀情况,静脉滴注甘油果糖、甘露醇等,对患处局部湿敷硫酸镁等,根据创面情况可以试试缝合或皮瓣修复操作。
观察组在创面处理后使用VSD治疗。准备负压封闭引流装置。选择质地软硬适中、长短适中的引流管,避免因引流管过软造成管腔坍塌导致堵塞,或引流管太硬加剧患者疼痛感。长度以90~120 cm为最佳,太短会使得引流管液体反流造成创面污染,太长则可能增大引流死腔。高分子聚合材料以及聚乙烯醇化水而成的海盐泡沫敷料(大小体积为150X100X10,单位为mm),能有效吸附机体分泌物,具有极强的透水性,耐腐蚀且不受患者体位限制,同时泡沫敷料中内置多孔硬性引流管(0.5 mm管径)。由聚氨酯与丙烯酸构成的生物透性薄膜,温和无伤害,对皮肤无刺激性,能长时间贴合在创面上,防止细菌入侵和浸水。以负压瓶作为负压引流瓶,保持压力在-16 至-8 KPa之间。另外准备三通接头,可在各引流管作连接作用。
(1)引流前观察各接头是否连接良好,启动引流设备,测试引流管内液注流动情况,若引流管无液注流动,管形及负压不存在,可能出现漏气情况。引流前根据患者实际情况对创面进行彻底的清理,将坏死组织、异物以及无活性脓液等一并去除,但需保留有血液供应的软组织或骨膜。检查受损组织情况,修复重要神经、血管及肌腱部分,被污染的大块碎骨块清洗后通过碘伏溶液浸泡十分钟以上再放回原处。按照创面大小剪裁敷料,如果创面较大,可合并多快泡沫覆盖,如果创面较深,可以将敷料填入腔底处,使敷料完全贴合创面。(2)从创面边缘将引流管引出,通过三通接头引流到一处;连接引流管及1~2 个负压瓶装置,保持压力在-16 至-8 KPa之间,液体和气体迅速引出,持续负压,待创面肉芽新长,给予患者抗炎症治疗。若患者敷料处出现干结硬化的现象,硬化可能是创面渗液已被完全引流造成,可以通过引流管注入0.9%的氯化钠溶液,对引流管起到软化、浸泡的效果。若出现敷料干结的情况,检查是否漏气,最常见漏气部位处于引流管与皮肤交界处或三通接头连接处,可以通过生物半透膜重新密封,加固漏气处。(3)敷料存在明显瘪陷是有效负压的标志之一,当敷料出现鼓起或明显积液的情况,可能是由于引流管中存在引流物堵塞情况或负压源异常等原因。引流物堵塞阻碍了敷料负压源,造成敷料鼓起,必要时可以更换敷料;而呼吸机损坏、负压装置损坏、引流管接头漏气、电源短路等都可能造成负压源异常,根据具体情况具体处理。若引流管出现堵管情况,可以通过定时脉冲式冲关法进行处理,通过50 mL注射器分次将25 mL的0.9%生盐水连接引流管冲洗接头,相隔8 h冲洗一次,脉冲时调整压力值,确保VSD处在有效负压中。(4)观察患者血液循环、皮肤肿胀程度、体温情况及疼痛感觉。当体温持续升高时,创面可能存在引流无效的可能;当患者疼痛感觉持续加重时,应综合分析判断是否存在感染加重或负压值超过患者承受范围的可能,及时给予处理,适当降低负压值,等患者适应后逐渐增加直至正常恒定值。观察引流管颜色,当敷料内有坏死组织或者渗液残留时,会造成引流管内出现黄绿色残留物,同时可能会散发出臭味,针对这一正常现象无需做出特殊处理,及时给予患者解释,避免患者出现恐慌心理。(5)注意观察引流管是否出现打折或阻塞的现象。负压过大,大量组织液、淋巴液被吸出时观察引流管是否被引流物堵塞,避免组织坏死,影响创面的血液循环。当引流管处有大量血液引出时,观察是否存在活动性出血的问题,若患者面色苍白,四肢厥冷,持续出血且超过100 mL/h,同时伴有进行性血压下降情况,立即告知主治医生并采取措施;监测患者体征变化和血常规情况,当出现血红蛋白偏低或心率加速等情况及时采取措施,尽量不应用抗凝药物。(6)患者在实施负压封闭引流术后,体液及蛋白质、电解质的流失加剧,引流期间要加强患者饮食管理,采取科学的饮食方案,少食多餐,为患者适量补充高蛋白、维生素以及高热量易消化的食物,促进体内毒素的顺利排出,加速伤口愈合,增强抵抗力。给予营养支持的同时需注意不宜在治疗早期食用大量含钙或者磷的食物,过早的摄入钙、磷物质会造成骨质内无机物质成分增高,延缓愈合。定时翻身,帮助患者均速按摩、揉捏引流受压的部位,避免患者引发压疮症状,同时做好引流管、引流瓶的清洁工作。治疗过程中因创伤及负压压力造成的疼痛刺激,患者存在不同程度的负面情绪,护理人员应及时向患者科普该术式的科学性,提高患者配合度,防止患者因疼痛随意挤压或解除引流管,同时也能加强患者活动时自行对引流管进行保护措施。可指导患者在病床上进行简单的躯体伸屈活动,结合创面恢复情况进行示意的握拳运动,防止静脉血栓或肌肉萎缩症状发生,多元化的康复运动一定程度上降低并发症发生风险。
1.3 评价指标
(1)治疗总有效率。根据症状等分为3 个等级标准,显效、有效及无效,治疗总有效率=(有效+显效)/总例数×100%。显效:患者恢复正常,创面愈合,表皮活力良好,无需再次更换敷料,损伤部位基本改善,未见炎性分泌物。有效:患者创伤面积缩小50%以上,分泌物较少,且表皮皮瓣生存较好,未见二次感染症状,评估为有效。无效:患者创面分泌物增加,新植表皮皮瓣坏死,创伤面积增加,评估为无效。
(2)并发症发生率。血栓、伤口感染、引流残留。
(3)治疗效果。比较2 组患者手术时间、换药次数及住院治疗费用,同时比较2 组患者创伤愈合时间。
(4)疼痛评分。通过视觉模拟评分法(VAS)进行测定,满分10 分,分数越低表示患者疼痛情况越轻。
1.4 统计学分析
采用SPSS 23.0 统计学软件进行数据分析。计量资料以(±s)表示,组间比较采用t检验;计数资料以(n,%)表示,组间比较采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 2 组患者临床指标比较
观察组手术时间长于对照组,换药次数少于对照组,治疗费用低于对照组,组间差异有统计学意义(P<0.05)。见表1。
表1 2 组患者临床指标比较(±s)
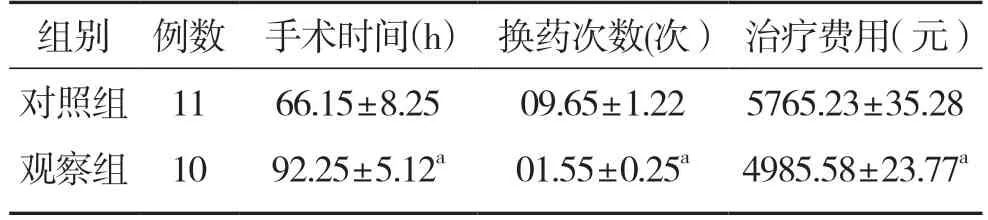
表1 2 组患者临床指标比较(±s)
注:2 组比较,aP<0.05。
组别 例数 手术时间(h) 换药次数(次) 治疗费用(元)对照组 11 66·15±8·25 09·65±1·22 5765·23±35·28观察组 10 92·25±5·12a 01·55±0·25a 4985·58±23·77a
2.2 2 组患者治疗效果比较
观察组愈合时间短于对照组,VAS评分低于对照组,组间差异有统计学意义(P<0.05)。见表2。
表2 2 组患者治疗效果比较(±s)
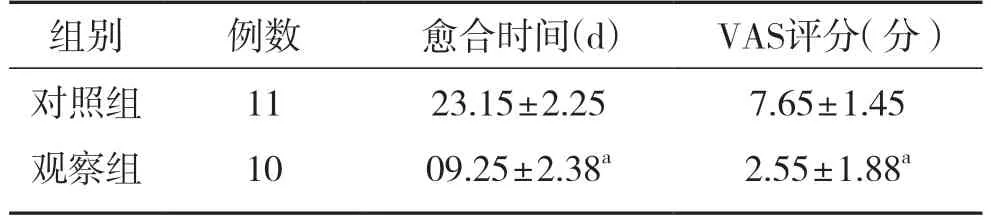
表2 2 组患者治疗效果比较(±s)
注:2 组比较,aP<0.05。
组别 例数 愈合时间(d) VAS评分(分)对照组 11 23·15±2·25 7·65±1·45观察组 10 09·25±2·38a 2·55±1·88a
2.3 2 组患者并发症发生率比较
观察组并发症发生率低于对照组,但差异无统计学意义(P>0.05)。见表3。
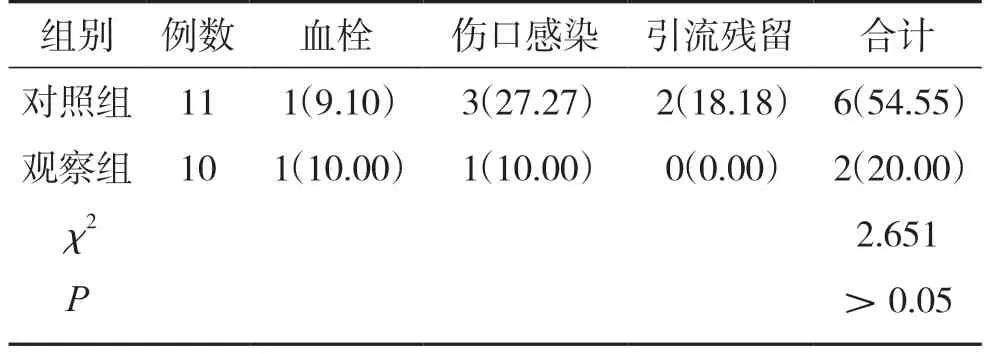
表3 2 组患者并发症发病率比较(n,%)

表4 2 组患者治疗总效率比较(n,%)
2.4 2 组患者治疗总有效率比较
观察组治疗总有效率高于对照组,差异有统计学意义(P<0.05)。
3 讨论
骨科创伤在医院科室治疗中较为常见,分为创伤性骨折及病理性骨折。创伤性骨折多为直接或间接暴力作用下引起的创伤,而病理性骨折多为骨髓炎、骨肿瘤引起的继发性骨折。骨科创伤导致传导障碍,伴有剧烈疼痛感及不同等级的感染,也会造成运动神经及肢体感觉传导障碍并引起其他并发症[11-12]。传统的清创防止引流带或药物治疗效果不明显,反复换药,治疗时间长,治疗费用高,一定程度上增加了并发症的发生风险。
在彻底清创止血的基础上,以内穿引流管的海藻盐泡沫敷料全面覆盖皮肤软组织缺损创面的方法称为VSD,其中泡沫敷料可通过聚乙烯酒精浸泡。敷料填充创面后,通过生物半透明膜进行粘粘,使创面紧密贴合,形成密闭状态,以引流管联通负压源,持续吸引出创面内的分泌物及坏死组织[13-14]。创面真空密闭状态可以避免创面反复交叉感染,增强在真皮浅层血管内皮细胞、纤维细胞以及微血管的密度,促进创面明胶酶活性,抑制胶原和明胶的降解,有利于改善患者创面内微循环状况[15-16]。
当骨科创伤处于炎症阶段时,创面内软组织损伤,周围细胞死亡,大量细胞因子通过血小板被放出,通过VSD清除坏死组织及细胞碎片,在血块消失时生成新的血管及肉芽组织,促进患者机体修复功能。
频繁的敷药换药过程中,造成患者被反复折磨,也增加了医护人员的工作量,同时对新生出的血管及肉芽组织造成损伤,且长时间的换药处理,增加了患者的住院时间及治疗费用,若治疗不当,还会对二次植皮或缝合手术造成严重影响[17-18]。研究结果显示,观察组手术时间长于对照组,换药次数少于对照组,治疗费用低于对照组,组间差异有统计学意义(P<0.05)。这说明VSD由于是封闭引流,因此不需要经常换药,有效降低了患者的医疗费用以及换药时的痛苦,缩短患者的住院时间,减少患者的住院费用和治疗的痛苦;
VSD全面封闭创面,杜绝了创口再感染,无需多次频繁换药,能有效减轻患者通过,缩短患者治疗周期。长时间引流通畅,能彻底清除创面内的脓液、渗液和坏死组织,改善患者血液循环,加快患者创面愈合速度[19-20]。但是值得注意的关键点是,绝不能通过引流代替清创处理,引流清创效果不佳。充分了解疼痛性质,注意观察患者疼痛情况,疼痛加重时考虑感染加重或负压值过大的情况。
VSD操作过程需注意:(1)严格把握使用指正,对于无明显感染风险或创伤面小的患者,权衡利弊,不得为减轻患者经济负担盲目滥用VSD。随意应用负压封闭引流术不仅造成医疗资源浪费,治疗效率还可能低于传统治疗。(2)实施过程中,需对创面彻底清创,充分止血,清除坏死或感染组织,防止阻塞引流管,或因止血不充分,造成辅料后短时间内持续负压吸引造成血液流失,严重时引起失血性休克(3)需妥善保护生物性半透膜,防止破损,造成负压失败,加重感染;使用生物半透性薄膜前可通过无菌生理盐水配合75%酒精去除皮肤油脂,可通过系膜法或叠瓦法黏贴,确保半透性薄膜黏贴紧密。(4)观察引流物流量及颜色,观察是否存在活动性出血症状,观察泡沫材料颜色及味道,配合抗菌感染治疗,同时加强患者营养供给,防止因大量蛋白物、电解质因负压治疗被吸出,造成负氮平衡紊乱。
研究结果还显示,观察组治疗总有效率高于对照组,差异有统计学意义(P<0.05)。VAS评分低于对照组,差异有统计学意义(P<0.05)。这说明VSD在临床上用来治疗创伤骨科软组织损伤有效率较高,可降低患者疼痛程度。
综上所述,为有效改善患者局部微循环,促进患者创面血管及肉芽组织的新生,VSD在临床上的应用效果值得借鉴。通过该术能有效闭合创面腔隙,促进血管及肉芽组织的新生,有利于促进患者愈合,减少患者住院时间,降低患者住院费用,在降低并发症发生率的层面上也颇具建树。
