首发缺血性脑卒中患者1年复发风险评分模型构建与验证
2024-04-16张军龚文健陈娟叶永强
张军 龚文健 陈娟 叶永强
缺血性脑卒中(ischemic stroke,IS)临床表现为脑组织缺血性坏死或软化,约占脑卒中总数的70%~80%。2019年全球疾病负担研究显示,2005-2019年我国脑卒中发病率由222/10万下降至201/10万,但IS发病率由117/10万增长至145/10万[1]。神经系统疾病致病机制比较特殊,发病后神经损伤不易恢复,复发风险较高。CHEN等[2]研究发现,我国脑卒中患者5年复发率达41%,卒中复发类型以IS检出率最高。相比于首次卒中发病,复发性卒中患者致残率、死亡率更高[3]。目前评估卒中复发工具主要包括Essen评分量表、ABCD评分等,此类评分量表的研发基于外国人群,各项指标的风险权重是否适用中国人群尚不明确。近年来,研究报道的卒中复发多为临床资料研究,鲜有综合分析临床-影像学特征与卒中复发。鉴于此,本研究前瞻性收集首发IS患者临床-影像学资料,对其随访1年,分析复发危险因素,并构建复发风险评分模型,为今后开展二级预防,科学管理卒中复发高危人群提供依据。
1 资料与方法
1.1 临床资料 选取2018年3月至2021年3月本院神经内科收治的首发IS患者283例。纳入标准:①符合《中国急性缺血性脑卒中诊治指南》中脑梗死诊断标准[4],经CT或磁共振检查明确诊断;②年龄≥18岁;③首次发病。排除标准:①既往合并神经系统或其他严重疾病;②失访。本研究经医院伦理委员会批准,所有患者均签署知情同意。
1.2 方法 (1)收集资料:主要包括:①患者一般信息:年龄、性别、体质量指数(BMI)、吸烟/被动吸烟、饮酒、卒中家族史;②疾病相关信息:高血压、糖尿病、冠心病、房颤、肾功能不全、贫血、睡眠呼吸障碍、高HCY血症、高脂血症、高尿酸血症、NHISS评分;③其他临床量表评分:CONUT评分、CSVD总负荷评分。其中CONUT评分由血清白蛋白、总胆固醇、淋巴细胞计数构成[5]。得分0~12分,评分越高,表明个体营养状况越差。CSVD总负荷评分由腔隙、脑微出血(CMB)、脑白质信号(WMH)、血管周围间隙(PVS)构成[6]。有以下表现记1分,无记0分:≥1个腔隙、Fazekas评分中深部WMH≥2分和或脑室旁WMH≥3分、深部或幕下CMB≥1个、基底节区中重度PVS(2~4级),得分0~4分,评分越高,提示CSVD总负荷越重。每份头颅MRI检查由≥5年工作经验的2位放射科医师独立评估,遇评分不一致,则协商确定。(2)队列随访:以患者发病时间作为随访起点,随访1次/3个月,随访1年,观察卒中复发情况。随访方式包括:电话随访、微信随访、病历系统查询。复发标准为:①患者卒中临床表现改善后,出现新的神经系统受损或症状;②经CT或MRI检查证实出现新的缺血性病灶,且排除其他原因所致。
1.3 统计学方法 采用SPSS26.0软件生成随机数字,按照6∶4比例,将283例患者随机分为训练组(170例)和验证组(113例)。计数资料资料以频数表示,组间比较用χ2检验;符合正态分布计量资料以(±s)表示,组间比较采用t检验;偏态分布计量资料以M(Q1,Q3)表示,组间比较采用非参数检验。采用单因素、多因素逐步COX回归分析复发危险因素,并基于各变量对应的回归系数构建复发风险评分模型[7]。采用MedCalc软件绘制ROC曲线,评估模型效能、风险分层。采用Kaplan-Meier生存曲线和Log-rank检验比较不同风险分层下累积复发率的分布差异。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者基本特征比较 入组患者300例,截止2022年3月,失访17例,完成随访283例,其中训练组170例,验证组113例。两组患者复发、年龄、性别、BMI指数差异均无统计学意义(P>0.05)。见表1。

表1 两组基本特征比较
2.2 训练组患者复发危险因素单因素COX回归分析 吸烟/被动吸烟、卒中家族史、三级高血压、房颤、睡眠呼吸障碍、高尿酸血症、CSVD评分均与IS复发风险有关(P<0.05)。见表2。

表2 训练组患者复发风险影响因素单因素COX分析
2.3 训练组患者复发风险影响因素多因素COX回归分析 根据ROC曲线计算的最佳截断值,将CSVD评分转换为计数资料,分为CSVD总负荷>2分和CSVD总负荷≤2分。多因素分析显示,吸烟/被动吸烟、卒中家族史、三级高血压、CSVD总负荷>2分是患者复发风险的独立影响因素(P<0.05)。见表3。

表3 训练组患者复发风险影响因素多因素COX回归分析
2.4 复发风险评分模型构建及验证 将回归方程中最小β值对应的自变量“吸烟/被动吸烟”风险评分设为1分,以其余3项指标对应的β值/最小β值,四舍五入取整,卒中家族史、三级高血压、CSVD总负荷评分>2分对应的风险评分值分别为1分、1分、2分,以此构建IS复发风险评分模型,模型总分0~5分。ROC曲线分析显示,在训练组中该模型预测复发的ROC曲线下面积为0.798(95%CI:0.730~0.856,P<0.05),灵敏度为72.73%,特异度为76.98%,最佳截断值为3分,提示评分≥3分为复发高风险人群,评分<3分为复发低风险人群。采用验证组对模型进行外部验证,结果显示,在验证组中该模型预测复发的ROC曲线下面积为0.744(95%CI:0.653~0.821,P<0.05),灵敏度为68.75%,特异度为77.78%,最佳截断值为3分。见图1。
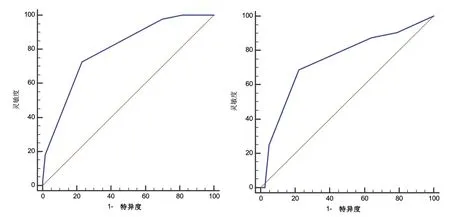
图1 训练组与验证组预测卒中复发的ROC曲线
2.5 不同风险分层下患者复发率比较 283例患者完成随访,1年内发生复发76例。总人群中,复发高风险组患者共计101例,复发率为53.47%;复发低风险组患者共计182例,复发率为12.09%。Log-rank检验显示,高风险组累积复发率高于低风险组,差异有统计学意义(P<0.001)。见图2。

图2 高、低危组累积复发率生存曲线
3 讨论
截止2019年,我国现有脑卒中患病人数达1700万,脑卒中是中老年居民致残、致死的首要原因[1]。李娜等[8]调查发现,2019年浙江省IS伤残调整寿命年居脑卒中类型首位,虽然首发患者病死率有所下降,但其复发率呈上升趋势,IS逐渐成为今后的防控重点。
目前已证实吸烟是脑卒中发病的危险因素,但吸烟与脑卒中复发相关性存在争议。我国居民被动吸烟率达45%。申静蓉等[9]调查发现,存在被动吸烟的人群患脑卒中风险增加3.69倍,与患者吸烟的风险权重接近。以往研究多忽略被动吸烟的危害,这可能减弱吸烟与卒中复发的关联性。本研究显示,吸烟/被动吸烟是卒中复发的独立危险因素,提示烟雾暴露对卒中复发的危害性。
既往研究认为,遗传因素与卒中发病密切相关。顾淑玮等[10]Meta分析显示,卒中家族史是中国人群卒中发病的独立危险因素。牛小歌等[11]调查表明,基于全基因组建立的遗传风险评分每增加一个标准差,IS发病率增加29%。本次调查显示,有卒中家族史的患者卒中复发风险比是无卒中家族史的3.307倍。分析原因可能是遗传因素、相近的生活环境因素以及两者交互作用,易增加卒中复发风险。
高血压是卒中发病最重要的危险因素。近年来,研究发现高血压也与卒中复发有关。张倩等[12]Meta分析表明,相较于无高血压病史患者,合并高血压的卒中患者复发风险比为1.1。范永新等[13]调查显示,高血压患者24 h收缩压、舒张压及其变异性是IS患者3个月内复发的独立危险因素。本次调查显示,合并三级高血压是卒中1年复发的独立危险因素,与既往类似。分析原因可能是卒中经系统治疗后,三级高血压患者更易发生血压控制不佳等现象,长期血压偏高易造成血管压力升高,广泛损伤血管,导致卒中复发。
我国30%的IS发病归因于小动脉闭塞引发的CSVD。目前CSVD诊断主要依据影像学检查,相比单一影像学表现,应用CSVD总负荷评分更有利于指导临床工作。目前CSVD总负荷与卒中复发相关性尚存在争议。NAM等[14]研究发现,CSVD影像学表现与卒中复发存在剂量反应关系,但该研究未使用CSVD总负荷评分。LAU等[15]调查发现,中国人群、白种人CSVD评分与IS复发率呈正相关。本次调查显示,CSVD总负荷>2分是影响卒中复发的独立危险因素,与LAU等[15]研究结果类似,分析原因可能是随着CSVD总负荷加重,患者发生脑水肿、梗死的风险升高,影响缺血后功能恢复所致。
本研究基于临床-影像学特征首次构建IS 患者1年复发风险评分模型。结果提示,该模型在训练组和验证组中预测卒中复发的ROC曲线下面积均>0.7,提示模型的预测效能较好。另外,模型纳入的变量易获取,临床应用价值较高。Log-rank检验显示,高风险组累积复发率高于低风险组,进一步证实风险分层结果的稳定性。
综上所述,吸烟/被动吸烟、卒中家族史、三级高血压、CSVD总负荷>2分是IS患者1年复发的独立危险因素,以此构建的复发模型预测准确度较高。在今后的二级预防过程中,临床可应用该模型对患者进行复发风险筛查,以便采取干预措施,降低卒中复发风险。
