失眠障碍患者慢波睡眠与执行功能的相关性研究
2024-04-01叶圆圆李文涛陶敏田倩谢丽文艳霞冉艳琼蒋晓江
叶圆圆, 李文涛, 陶敏, 田倩, 谢丽, 文艳霞, 冉艳琼, 蒋晓江
失眠是临床上普遍存在的疾病之一,约30%~50%的成年人偶尔会出现失眠,10%左右的成人符合失眠障碍的诊断标准[1]。失眠障碍主要表现为入睡困难、睡眠维持困难和/早醒,并伴有白天症状(如疲劳、情绪低落、记忆力下降、对社交活动缺乏兴趣、工作表现受损和生活质量差),每周至少3次,持续至少3个月[2]。失眠障碍增加躯体疾病(高血压、糖尿病等)、精神疾病(焦虑、抑郁等)风险,增加医疗支出,还与认知功能下降有关[3]。认知功能是影响个体日间功能的重要因素,对认知功能评价包括多个方面,如记忆、注意、执行功能等[4]。2019年,Pinkston等[5]纳入48个失眠及认知功能的研究进行meta分析,结果提示,失眠与主观认知能力受损、操纵性、工作记忆、复杂注意、警觉性、情节记忆和执行功能等相关。执行功能是高级认知功能,是指人面对复杂的认知任务时,将不同的认知过程协调加工、灵活优化、整合、协同操作等,以准确、高效的方式实现特定目标的一种认知能力。执行功能,不仅涉及注意、记忆等过程,也涉及操作、计划、推理等过程,与个体工作、适应能力等有高度的相关性[6]。失眠障碍患者执行功能的研究结果不一致的主要原因包括样本异质性(失眠障碍诊断方法不同、合并症、安眠药使用等混杂因素)和测试工具的局限性(采用不敏感的测量方法来检测轻度认知功能损害)等[7]。Stroop色词测试是研究执行功能的经典范式,在目前临床及科研中应用广泛[8]。此外,人们对睡眠结构如何影响执行功能的各个方面知之甚少。既往有研究表明,短睡眠时间与注意力执行控制下降相关[9]。Li等[10]研究结果显示,失眠障碍患者慢波睡眠不足与注意力表现缺陷有关。Wood等[11]对帕金森病患者进行研究,结果显示,帕金森病患者慢波睡眠降低,认知功能较差。本研究通过对比分析失眠障碍患者与正常睡眠者睡眠结构和执行功能等差异及其相关性,旨在探索失眠障碍患者执行功能损害潜在机制,为今后失眠障碍患者执行功能损害的预防和改善提供一定理论依据。
1 研究对象与方法
1.1 研究对象
纳入2022年3月—2023年12月于重庆西区医院睡眠医学中心门诊就诊的失眠障碍患者。同期招募的正常睡眠者(主要是陪同就医的患者家属、社区居民)为对照组。本研究方案经由重庆西区医院医院伦理委员会审批(批号:快xqyy-hzxm-202201),患者均签署知情同意书。
1.1.1 纳入标准 失眠障碍组:(1)入睡困难、维持睡眠困难(频繁地觉醒或醒后再入睡困难)和/或早醒,伴随日间功能障碍(疲劳、情绪低落、记忆力下降、对社交活动缺乏兴趣、工作表现受损等),每周至少出现3次,至少持续6个月;(2)且上述症状不能用另一种睡眠-觉醒障碍(如与呼吸相关的睡眠障碍、昼夜节律睡眠-觉醒障碍等)来解释,且共存的躯体疾病(如疼痛等)不能充分解释失眠主诉;(3)在研究前同意至少2周不使用镇静剂。对照组:(1)对他们的睡眠感到满意;(2)不符合失眠障碍诊断标准;(3)未使用药物促进睡眠。
1.1.2 排除标准 (1)合并或存在阿尔茨海默病、脑卒中、脑外伤史、脑炎、中毒、帕金森病、严重精神疾病等可引起认知功能损害的疾病;(2)阻塞性睡眠呼吸暂停、快速眼动睡眠期睡眠行为障碍、不宁腿综合征等其他类型的睡眠障碍;(3)重度抑郁、广泛性焦虑障碍、双相情感障碍、躁狂、精神分裂、酒精滥用、药物滥用等;(4)严重慢性肺部疾病、心功能衰竭、肾功能衰竭、肝功能衰竭、血液疾病、肿瘤、艾滋病等严重内科疾病;(5)妊娠、哺乳期妇女、夜间或轮班工作者;(6)不能正常交流者,不能配合完成多导睡眠监测、神经心理量表测试,受教育程度<5年;(7)明显的听力、视力障碍(包括色盲、色弱)不能完成实验者。
1.2 研究方法
1.2.1 一般资料问卷 包括研究对象的姓名、性别、年龄、民族、文化程度、婚姻状况、职业、住址、联系方式等一般人口学资料,以及起病形式、病程、家族史、治疗情况等。
1.2.2 多导睡眠监测 所有受试者都在睡眠实验室中进行一晚的评估,采用仪器为康迪多导睡眠监测仪。在本次评估中,允许受试者根据自己的习惯睡眠时间自由睡眠,大部分受试者记录时间为22∶00-23∶00至06∶00-07∶00。采用16通道仪器对受试者进行连续监测,包括脑电图、双侧眼电图、肌电图、心电图、胸腹运动、血氧饱和度。所有多导睡眠监测记录的睡眠参数由2名高级技术人员根据美国睡眠医学学会的国际标准进行分析,该技术人员对受试者诊断情况不知情。从睡眠记录中评估睡眠潜伏期、总睡眠时间、在床时间和睡眠效率(TST/TIB*100)、快速眼动(rapid eyes movement,REM)睡眠和非快速眼动(non rapid eyes movement,NREM)睡眠(包括1期、2期、3期)及其百分比,其中NREM 3期为慢波睡眠。
1.2.3 焦虑评估 采用汉密尔顿焦虑量表(Hamilton Anxiety Scale,HAMA)评估受试者的焦虑情绪[12]。包括14个项目,采用0~4分5级评分法,总分越高表明焦虑症状越重;≥29分为严重焦虑,≥21分且<29分为明显焦虑,≥14分且<21分为焦虑,≥7分且<14分为可能有焦虑,<7分为没有焦虑。
1.2.4 抑郁评估 采用(Hamilton Depression Scale,HAMD)评估受试者抑郁状况,本研究采用17个版本[13],包括17个条目,每个条目0~4分(或0~2分),评分越高抑郁越重,≥25分为可能有重度抑郁症,≥18分且<25分为可能有中度抑郁,≥8分且<18分为可能有轻度抑郁,<8分为没有抑郁。
1.2.5 执行功能评定 采用Stroop色词测验,该测验是Stroop于1935年开发,目前已发展出10多个版本;本试验采用华山版本[14]。该测验分为3步:第一步呈现卡片A,包含用黑色墨水印刷的红、黄、蓝、绿4个汉字,随机选择并排列成5行,每行10个项目,共计50个。第二步呈现卡片B,包含用红、黄、蓝或绿墨水印刷的50个点,参与者尽可能快速准确地说出颜色。第三步呈现卡片C,包含用4种墨水颜色(红、黄、蓝、绿)印刷的汉字(红、黄、蓝、绿)50个,字意和字的颜色不一致,参与者尽可能快速准确地说出墨水颜色。记录卡片A、B、C耗时时间及正确数。Stroop干扰效应包括干扰耗时数(卡片C的耗时时间-卡片B的耗时时间)、干扰正确数(卡片C的正确数-卡片B的正确数)。
1.3 统计学方法
采用 SPSS 18.0 统计包进行统计学分析。定量资料,正态分布,采用(±s)表示,组间比较采用t检验;非正态分布,采用中位数(四分位数)[M(P25,P75)]表示,组间比较采用Mann-WhitneyU检验。采用Pearson或Spearman线性相关分析评估受试者睡眠参数、焦虑抑郁评分和执行功能之间的相关性。分类变量采用频率表示,两组间比较采用χ2检验。采用双侧检验,以P<0.05表示差异有统计学意义。
2 结果
2.1 一般资料比较
共纳入失眠障碍患者51例,对照组25例;两组性别、年龄、受教育年限、BMI差异无统计学意义(P>0.05)(见表1)。

表1 失眠障碍组和对照组一般资料、睡眠参数及焦虑抑郁评分比较
2.2 两组睡眠参数及焦虑抑郁评分比较
失眠障碍组HAMA评分、HAMD评分、入睡潜伏期、NREM 1期百分比、NREM 2期百分比高于对照组,组间差异具有统计学意义(P<0.05);失眠障碍组总睡眠时间、睡眠效率、NREM 3期时间、REM期时间、NREM 3期百分比低于对照组,组间差异存在统计学意义(P<0.05);两组NREM 1期时间、NREM 2期时间、REM期百分比差异无统计学意义(P>0.05)(见表1)。
2.3 两组执行功能比较
失眠障碍组Stroop 色词测验C耗时数、干扰耗时数高于对照组,组间差异存在统计学意义(P<0.05);两组Stroop 色词测验A耗时数、Stroop 色词测验B耗时数、Stroop 色词测验A正确数、Stroop 色词测验B正确数、Stroop 色词测验C正确数、Stroop 色词测验干扰正确数差异无统计学意义(P>0.05)(见表2)。

表2 失眠障碍组和对照组执行功能比较
2.4 失眠障碍患者执行功能的相关性分析
采用相关分析,对失眠障碍患者Stroop C耗时数、干扰耗时数与HAMA评分、HAMD评分及睡眠参数等进行相关性分析,结果显示,失眠障碍组Stroop C耗时数及干扰耗时数与NREM 3期时间、NREM 3期百分比呈负相关,与NREM 2期时间、NREM 2期百分比呈正相关,Stroop C耗时数与NREM 1期百分比呈正相关(P<0.05)(见表3)。
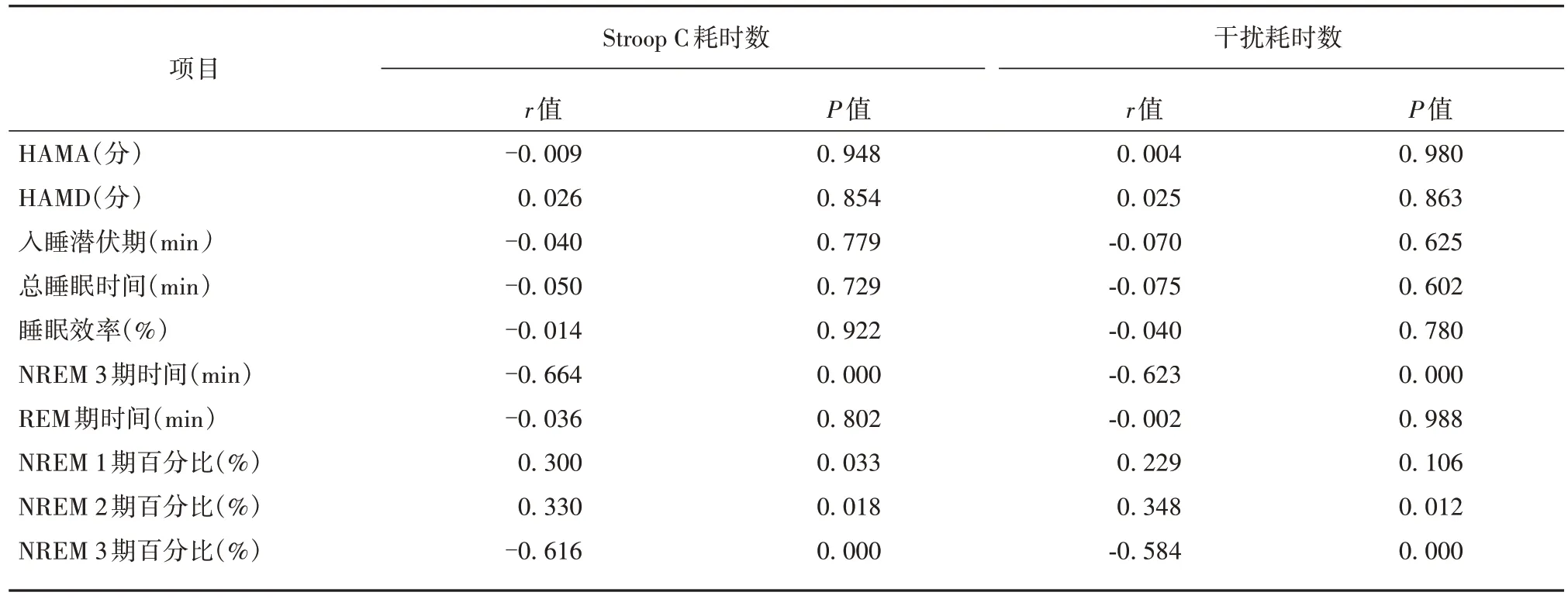
表3 失眠障碍患者执行功能的相关性分析
3 讨论
执行功能的评估在失眠障碍患者临床诊疗有着重要价值,但目前在此领域我们知之甚少[15]。既往研究表明,执行功能通常与大脑的前额叶皮质有关[16]。功能代谢研究表明,失眠障碍患者日间额叶血流量降低,前额叶皮质的功能连接异常,可能进而影响执行功能[17];尽管失眠障碍患者常抱怨反应迟钝、工作时错误增加等功能损害,但是否存在确切的执行功能损害,其神经心理学证据仍不充分;此外,关于失眠障碍患者睡眠结构与执行功能关系的研究仍较少。本研究通过评估失眠障碍患者与正常睡眠者睡眠结构(入睡潜伏期、总睡眠时间、睡眠效率、深睡眠时间及比例等)及执行功能等差异及其相关性,探讨失眠障碍患者执行功能障碍及其潜在机制。
本研究结果显示,与正常睡眠者相比较,失眠障碍患者HAMA评分、HAMD评分高,NREM 1期百分比、NREM 2期百分比高,入睡潜伏期长,总睡眠时间短,睡眠效率、NREM 3期时间、REM期时间、NREM 3期百分比低,这与既往研究结果基本一致。Baglioni等[18]纳入23个研究进行meta分析,与睡眠正常者(485例)相比较,睡眠障碍患者(582例)慢波睡眠和REM期明显减少,睡眠效率降低、睡眠潜伏期延长。大量研究表明,失眠障碍约50%伴焦虑,约30%伴抑郁,且有研究表明,失眠障碍是抑郁症的预测因素[19]。此外,本研究中失眠障碍患者Stroop色词测验C耗时数、干扰耗时数高于正常睡眠者,提示失眠障碍患者执行功能较正常睡眠者差。王艳等[20]对比分析162例失眠障碍及92例正常睡眠者执行功能,结果显示,失眠障碍患者执行功能下降;Zhao等[21]研究表明,失眠障碍患者执行功能下降。失眠障碍患者执行功能损害可能与额叶-纹状体环路等相关,神经影像学研究显示,失眠障碍患者前额叶皮质体积减小、代谢活性降低[22];功能磁共振研究显示,与睡眠正常者相比较,失眠障碍患者默认模式网络脑区皮质变薄,默认网络模式负激活,执行控制网络激活异常[23]。本研究中,Stroop色词测验正确数及干扰正确数无明显差异,可能原因为,本研究未对患者测试时间进行限定,受试者通过延长时间来降低错误数。Xu等[24]对15例睡眠障碍患者及16例睡眠正常者进行比较,结果显示,两组Stroop色词测验差异无统计学意义。失眠障碍对执行功能影响结果存在差异,原因可能是样本量大小不一致、纳入研究受试者年龄差异、合并症、药物使用、执行功能测试工具等混杂影响。
本研究中失眠障碍患者执行功能下降与慢波睡眠减少相关。尽管之前关于慢波睡眠与日间功能之间关系的研究得出了不一致的结果,但是,诸多研究表明,慢波睡眠对神经认知功能起着恢复作用,慢波睡眠减少,持续注意力、工作记忆等下降[25]。Himali等[26]一项长达17年的队列研究表明,每年慢波睡眠每减少1%,患全因痴呆的风险就会增加27%,患阿尔茨海默病的风险增加32%。
Walsh等[27]研究显示,失眠障碍患者采用药物噻加宾治疗后,患者执行功能改善。但Edinger等[28]研究没有发现慢波睡眠和中年失眠障碍患者的神经认知功能之间有明确的联系。Perrier等[29]对21例失眠障碍患者和16例正常睡眠者进行注意力网络任务测试发现,失眠障碍患者注意力执行控制不良,且执行控制能力越差,慢波睡眠比例越低。
综上所述,我们研究结果表明,失眠障碍患者存在入睡潜伏期长、总睡眠时间短、睡眠效率低、深睡眠减少,执行功能下降;且慢波睡眠减少可能是执行功能下降的潜在机制。在今后的研究中,延长失眠障碍患者慢波睡眠时间、提高慢波睡眠比例,可能是失眠障碍患者改善执行功能的重要靶点。
伦理学声明:本研究方案经由重庆西区医院伦理委员会审批(批号:快xqyy-hzxm-202201),患者均签署知情同意书。
利益冲突声明:所有作者均声明不存在利益冲突。
作者贡献声明:叶圆圆负责统计学分析、绘制图表、撰写论文;陶敏、田倩、谢丽、文艳霞、冉艳琼负责实验操作、研究过程的实施、数据收集;李文涛负责文献收集、拟定写作思路;蒋晓江负责论文设计、论文修改、指导撰写论文并最后定稿。
