血清S-CD105、periostin、TK1水平与非小细胞肺癌根治术后复发的关系研究
2024-03-25黄光俊吕增波张朝青贵州省盘州市人民医院贵州盘州553000云南省曲靖市第一人民医院云南曲靖655000
黄光俊,吕增波,张朝青(.贵州省盘州市人民医院,贵州 盘州 553000;.云南省曲靖市第一人民医院,云南 曲靖 655000)
非小细胞肺癌(NSCLC)是肺癌最常见的病理类型,早中期NSCLC以手术治疗为首选,但是癌组织极易形成微转移,导致肿瘤复发,且早期不易发现[1]。NSCLC术后复发可导致全身癌细胞扩散,预后较差,中位生存期为11.4-17.7个月[2]。因此探寻预测NSCLC根治术后复发的生物学指标十分重要。可溶性CD105(SCD105)是CD105的可溶性形式,CD105在内皮细胞上表达上调,调控新生血管形成,是癌症预后的潜在生物指标[3]。骨膜素(periostin)是一种多功能的细胞外基质蛋白,可通过激活PI3K/Akt信号通路促进癌细胞转移,与肿瘤发生进展密切相关[4]。胸苷激酶(TK1)是一种参与嘧啶代谢的胞质酶,可催化γ-磷酸基团添加到胸苷,TK1在恶性肿瘤中过表达,且与预后不良有关[5]。本研究旨在探讨血清S-CD105、periostin、TK1水平与NSCLC根治术后复发的关系,为NSCLC根治术后复发诊治提供参考依据,报道如下。
1 资料与方法
1.1 临床资料 选择2019年1月-2021年6月我院收治的127例NSCLC患者,纳入标准:①均接受肺癌根治手术和淋巴结系统清扫,经术后病理证实为NSCLC,符合《中华医学会肺癌临床诊疗指南(2018版)》[6]中NSCLC诊断标准;②术后定期接受随访,至少6个月;③患者及家属对研究内容知情同意并签署同意书。排除标准:①合并其他恶性肿瘤;②术前CT、MRI、骨扫描等影像检查已证实肿瘤细胞已发生远处转移;③随访失联。本研究已获得我院伦理委员会批准。
1.2 实验室检查 所有NSCLC患者术后48h内采集静脉血,检测血清S-CD105、periostin、TK1水平。血标本处理:采集外周静脉血3ml注入干燥试管,待血液凝固后取上层血清离心(2000rpm,半径15cm,时间10min),然后取上清液冷冻保存。采用UniCel DxI 800化学发光免疫分析仪(美国贝克曼库尔特公司)检测血清TK1水平,采用ST-360型96孔板多功能全自动酶标免疫检测仪(济南巴艾贝斯生物工程有限公司)运用酶联免疫吸附试验检测S-CD105、periostin水平,试剂盒购自美国赛默飞公司。
1.3 临床资料收集 收集患者年龄、性别、吸烟史、组织学分型(鳞癌、腺癌、其他)、分化程度(高分化、中分化、低分化)、肿瘤直径(≥3cm、<3cm)、T分期(T1、T2、T3)、纵隔淋巴结转移、手术方式(全肺切除、肺叶切除、肺叶袖式切除)、肿瘤标志物[采用酶联免疫吸附试验检测血清癌胚抗原(CEA)、神经元特异性烯醇化酶(NSE)水平]。
1.4 随访 从手术结束后随访至患者复发或随访期满,随访期为24个月,每3个月门诊复查一次,接受CT、PET-CT、超声、纤支镜、MRI、骨扫描、血清肿瘤标志物等检查,确定复发情况,根据术后是否发生复发将患者分为复发组和无复发组。
1.5 统计学分析 使用SPSS25.00进行数据分析,经Kolmogorov–Smirnov检验的计量资料符合正态分布以()表示,采用独立样本t检验。计数资料以[例(%)]表示,采用χ2检验。多因素Logistic回归分析NSCLC术后复发的危险因素。受试者工作特征曲线(ROC)分析S-CD105、periostin、TK1以及联合预测NSCLC术后复发的价值。检验水准α=0.05。
2 结果
2.1 两组临床资料以及血清S-CD105、periostin、TK1水平比较随访期间53例复发,复发率41.73%。复发组年龄、中低分化、T3、纵隔淋巴结转移、血清S-CD105、periostin、TK1、CEA、NSE水平高于无复发组(P<0.05),两组性别、吸烟史、组织学分型、肿瘤直径、手术方式比较,无统计学差异(P>0.05),见表1。
表1 复发组和无复发组基线资料、血清S-CD105、periostin、TK1水平差异[,n(%)]
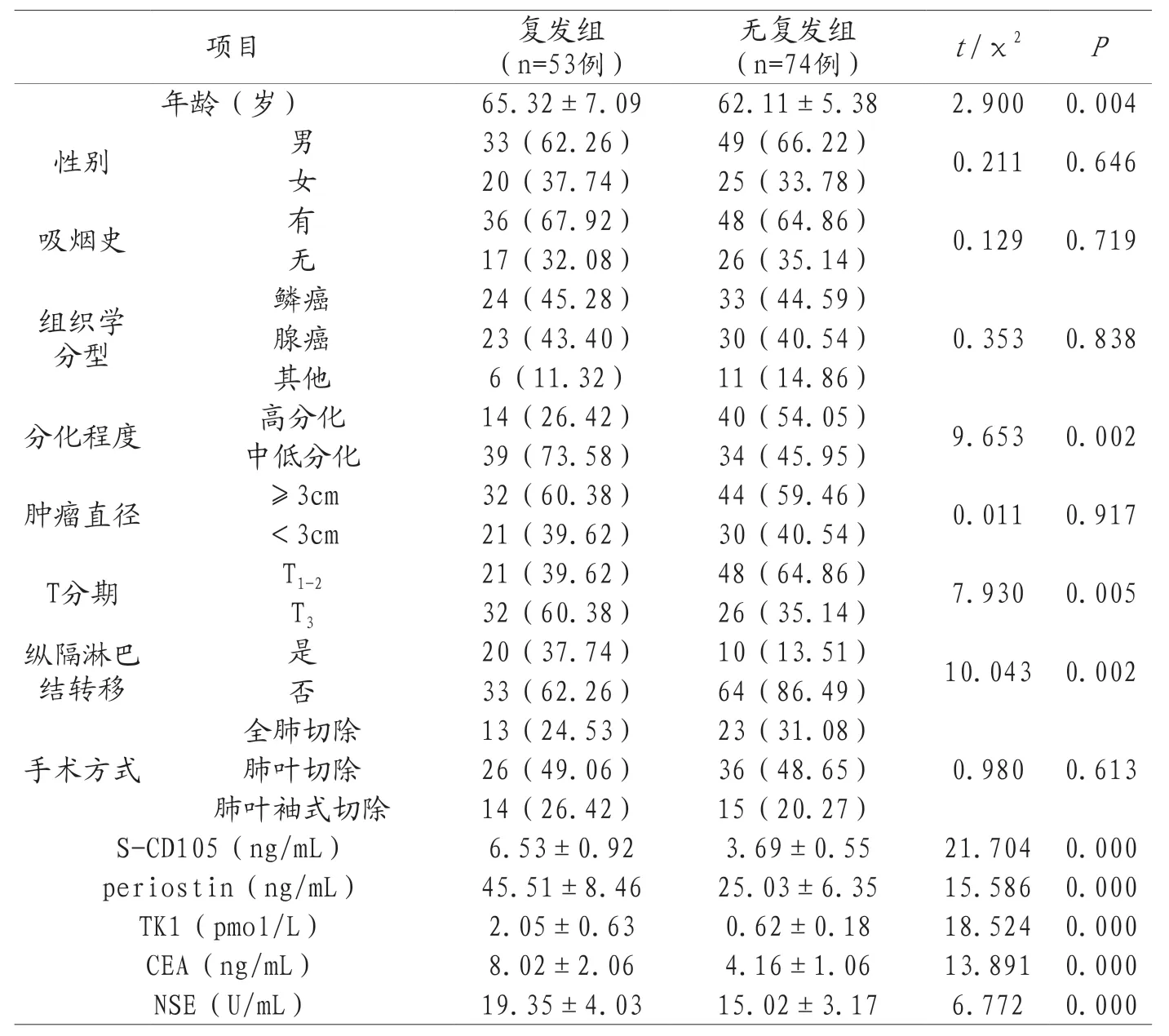
表1 复发组和无复发组基线资料、血清S-CD105、periostin、TK1水平差异[,n(%)]
?
2.2 影响NSCLC术后复发的危险因素分析 建立Logistic回归方程,以年龄、分化程度、T分期、纵隔淋巴结转移、S-CD105、periostin、TK1、CEA、NSE为自变量,NSCLC术后复发为因变量(赋值:0=否,1=是),ENTER法筛选变量(入=0.05,出=0.10)。结果显示,纵隔淋巴结转移、高水平S-CD105、高水平periostin、高水平TK1是NSCLC术后复发的危险因素(P<0.05),见表2。
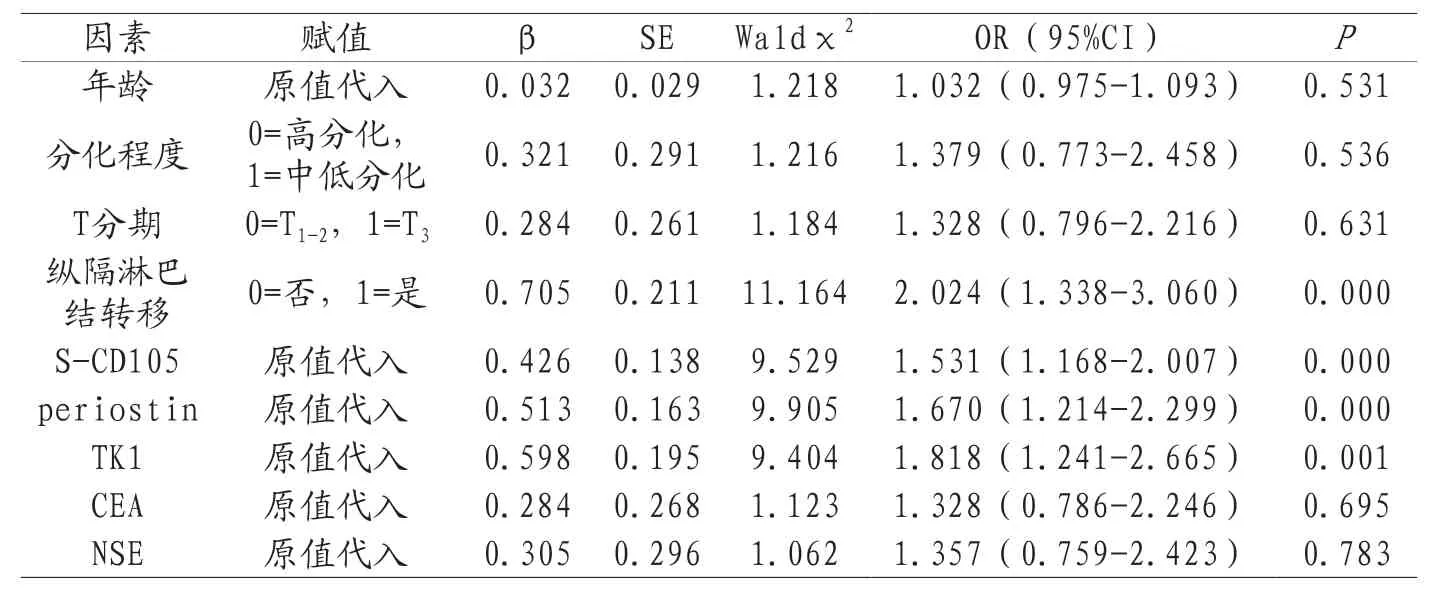
表2 影响NSCLC术后复发的危险因素分析
2.3 血清S-CD105、periostin、TK1预测NSCLC术后复发的价值血清S-CD105、periostin、TK1预测NSCLC术后复发的曲线下面积分别为0.700、0.717、0.718,其中periostin、TK1曲线下面积高于CEA(Z=2.141、2.086,P= 0.032、0.037),S-CD105与CEA比较,无统计学差异(Z=1.747,P=0.081),S-CD105、periostin、TK1曲线下面积均高于NSE(Z=2.766、3.139、2.905,P=0.006、0.002、0.004)。联合S-CD105、periostin、TK1预测NSCLC术后复发的曲线下面积为0.892,高于单独S-CD105、periostin、TK1(Z=4.358、3.848、3.611,P=0.000、0.000、0.000),见表3和图1。
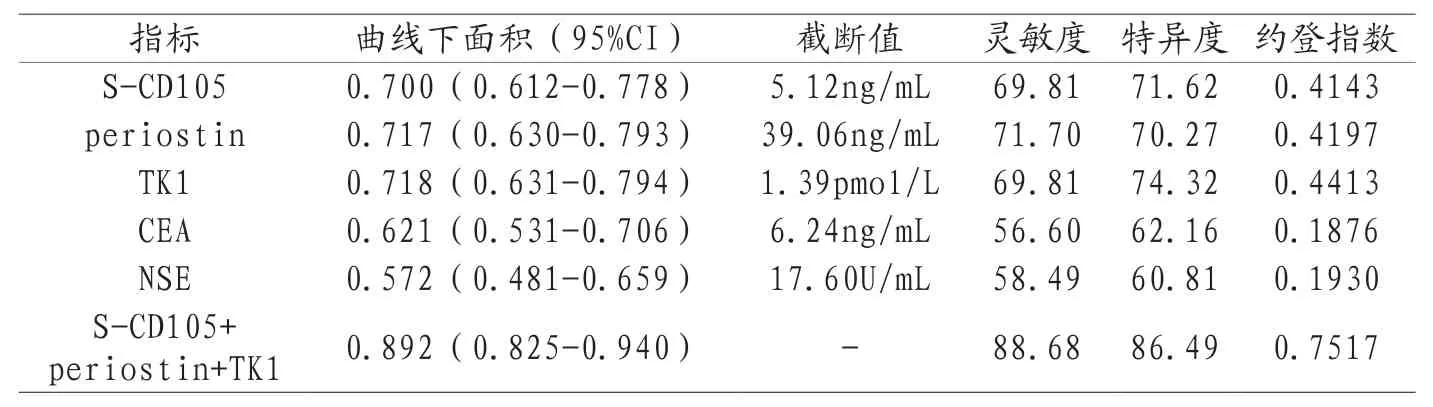
表3 S-CD105、periostin、TK1预测NSCLC术后复发的效能
3 讨论
早期预测NSCLC根治性手术后复发有助于指导临床治疗,为临床术后联合放化疗提供依据。常规血清肿瘤标志物检测方便、经济,但是灵敏度和特异性不理想,在肿瘤复发评估中应用较为局限,因此有必要探讨更为敏感的生物标志物。
CD105又称内皮糖蛋白,是一种I型同源二聚体整合跨膜糖蛋白和辅助转化生长因子-β(TGF-β)受体,主要表达于血管内皮和基质细胞,在增殖的内皮细胞上特异性高度表达,诱导内皮细胞活化和增殖,促使新生血管生成,与恶性肿瘤发生和进展有关[7]。S-CD105作为S-CD105的可溶性形式,与细胞中S-CD105表达有密切相关性。本研究发现S-CD105与NSCLC根治术后复发也存在密切关系,复发组血清S-CD105水平明显高于无复发组,S-CD105水平增高是NSCLC术后复发的危险因素,说明S-CD105水平增高可能促使NSCLC术后肿瘤复发。分析可能的机制为:CD105通过TGF-β1信号转导促使内皮细胞增殖分化,基质内内源性血管生长因子(VEGF)的合成,诱导新生血管和血管网络形成[7],导致NSCLC增殖、迁移和复发。
periostin是一种由信号肽组成的多模块蛋白质,在骨膜、成纤维细胞、富含胶原蛋白的结缔组织中表达,periostin的FAS1域和N端EMI域与细胞外基质蛋白结合调节细胞增殖分化,促进骨发育,参与组织修复和上皮-间充质转换过程[8]。研究[9]表明,periostin与NSCLC也存在密切关系,NSCLC癌症相关成纤维细胞的periostin表达增高,且与NSCLC病理分期、恶性程度和淋巴结转移有关。本研究结果发现periostin与NSCLC根治术后复发亦有关,periostin水平增高是NSCLC术后复发的危险因素,表明periostin可作为NSCLC术后复发的预测指标。上皮间质转化与肺癌术后复发有关,periostin可能通过p38/细胞外信号调节激酶信号通路促使Snail和Twist表达,促使上皮间质转化,增加细胞迁移潜力[10],导致肿瘤复发。
TK1是一种DNA补救途径酶,在胞质溶胶内转化为单磷酸盐形式(dTMP),dTMP被胞质溶胶内连续酶转化为三磷酸形式的脱氧胸苷三磷酸(dTTP),dTTP再通过核孔复合物被动输入细胞核,参与DNA合成和转录[11]。有研究[12]显示,TK1水平与乳腺癌复发、转移均存在正相关关系。本研究发现TK1与NSCLC患者根治术后复发亦存在密切关系,TK1水平增高是NSCLC术后复发的危险因素,提示TK1参与NSCLC术后肿瘤复发过程,推测可能的机制为MAP激酶途径激活上调TK1表达,TK1被转录因子MAZ转录上调,TK1通过诱导生长和分化因子15表达促进肺癌细胞生长,增加癌细胞侵袭性和转移能力[13],导致肿瘤复发。
本研究ROC分析结果显示S-CD105、periostin、TK1预测NSCLC术后复发的曲线下面积高于常规肿瘤标志物CEA、NSE,说明S-CD105、periostin、TK1在NSCLC预后预测中具有较高的价值。联合S-CD105、periostin、TK1后预测效能较单独指标明显增高,提示联合检测可提高预测效能,为临床NSCLC根治术后复发的预判提供更可靠的信息。回归分析还显示纵隔淋巴结转移与NSCLC根治术后复发有关,临床可结合高危因素和血清学标志物识别高复发风险患者,强化术后放化疗,以控制病情,预防肿瘤复发。
总之,NSCLC根治术后复发患者血清S-CD105、periostin、TK1水平均增高,S-CD105、periostin、TK1水平增高是NSCLC患者术后复发的危险因素,可作为复发风险的预测指标。
