儿童巨大胃黏膜肥厚症1例并文献复习
2024-02-18黄梅英廖冰华
黄梅英 廖冰华
香港中文大学(深圳)附属第二医院儿科,深圳 518100
巨大胃黏膜肥厚症,是由于胃黏膜的过度增生而使胃壁广泛增厚,在1888 年由Ménétrier 首先提出,故又名为Ménétrier 病,是一种特殊类型的胃炎,临床罕见。主要临床表现为上腹痛、饱胀不适、纳差、恶心、嗳气、反酸、水肿,可有呕吐。无特异性体征可有上腹部压痛、水肿、贫血及低蛋白血症。其中低蛋白血症是本病特异性的表现。影像学以联合消化道造影和胃镜检查较为灵敏,但上消化道钡餐造影难以将胃癌及该病区分,因而诊断主要依赖胃镜及内镜下活组织检查。目前的治疗方法包括内科保守治疗和外科治疗,可以彻底根治巨大胃黏膜肥厚症[1];Di Nardo 等[2]报道了奥曲肽长效缓释片长期成功治疗小儿巨大胃黏膜肥厚症;韩英等[3]报道了1例抗结核药物治愈的巨大胃黏膜肥厚症;张小鸽等[4]报道了成人幽门螺杆菌(helicobacter pylori,Hp)感染的巨大胃黏膜肥厚症,也有通过Hp 根治该病的相关报道[5-8]。现报道1 例相关病例,探讨儿童巨大胃黏膜肥厚症的发生原因、临床诊断依据与治疗方案。
临床资料
患儿,男,13岁,近半年有头晕,以起床及活动后出现为主,无视物旋转及视物模糊,无眼花及耳鸣,无头疼、呕吐,近2 个月家长发现患儿面色苍白,进行性加重,伴头晕症状加重,无发热,无腹痛、血便,无呕血、尿血现象,未予以重视,未治疗。于入院前1 周学校体检发现血红蛋白低,2022年6月26日来香港中文大学(深圳)附属第二医院复查血常规:血红蛋白70 g/L。遂于2022 年6 月27 日收治于香港中文大学(深圳)附属第二医院儿科。患儿近期无感冒病史,起病以来精神可,食欲正常,大便、小便外观正常。近1个月夜间吃烧烤、炸鸡等外卖较多。否认平素腹痛、反酸、嗳气病史,否认家族中有Hp感染病人史,否认手术外伤史,否认输血史,否认药物食物过敏史,正常预防接种。
本研究通过香港中文大学(深圳)附属第二医院医学伦理委员会批准(2023059)。
1.查体
患儿神志清,精神可,呼吸平顺,全身皮肤及黏膜苍白,口唇、睑结膜、甲床苍白。腹平软,剑突下轻压痛,肝脾肋下未触及,腹部无压痛、反跳痛,肠鸣音正常。全身无明显水肿。
2.实验室检查
实验室检查结果:⑴血常规:血红蛋白70 g/L,红细胞压积25.8%,红细胞平均体积66.5 fl,平均红细胞血红蛋白量18.0 L,平均红细胞血红蛋白浓度271 g/L,网织红细胞百分比1.66%(偏低),血小板计数511×109/L(升高);⑵肝功能:总蛋白32.9 g/L,白蛋白17.1 g/L,球蛋白15.8 g/L,血清铁蛋白1.4 μg/L,叶酸4.82 μg/L,血清维生素B12 测定69 ng/L;⑶免疫功能5 项:补体C3 0.59 g/L,补体C4 0.12 g/L,免疫球蛋白(Ig)G 2.04 g/L,IgA 0.58 g/L;⑷Hp 抗体检测(+)。Hp抗体分型检测均阳性。碳13(C13)呼气试验Hp检验报告:阳性。
电解质、肾功能、心肌酶、血糖、超敏C 反应蛋白、凝血功能四项、尿常规、大便常规+潜血、抗链球菌溶血素O 抗体、血沉、乙肝两对半、丙肝抗体、甲型肝炎抗体IgM、红细胞孵育渗透脆性试验(地贫初筛)、甲状腺功能七项、风湿九项、直接与间接抗人球蛋白试验、放散试验、肿瘤三项(AFP、CEA、CA50)、胞检测均正常。24 h 尿蛋白定量、尿微量白蛋白正常。血液细胞形态学未见异常。
3.内镜和影像学检查
入院时胃镜结果:⑴胃黏膜肿胀;⑵贫血胃黏膜改变;⑶十二指肠球部颗粒样隆起,怀疑淋巴滤泡增生。
腹部CT 平扫+增强扫描示:⑴胃壁明显增厚,胃黏膜明显增粗,呈指状,考虑胃黏膜巨大肥厚症,请结合胃镜检查;⑵肝左叶肝内胆管结石;⑶脾脏稍大,胃底静脉稍增粗及门静脉稍扩张;⑷所及心腔及大血管腔内密度降低明显,符合贫血改变。⑸盆腔少量积液。见图1。
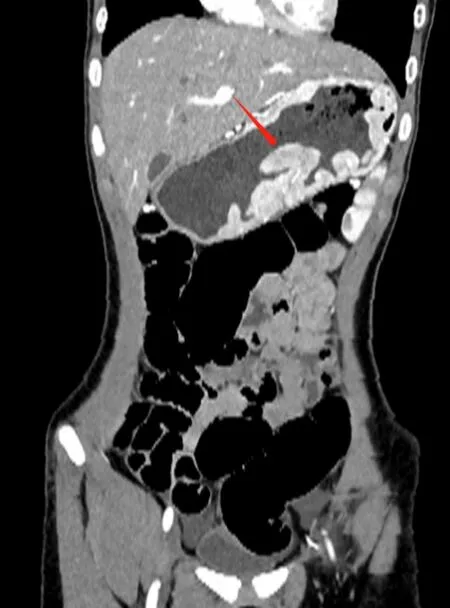
图1 1 例巨大胃黏膜肥厚症患儿腹部CT+增强扫描(箭头表示胃壁明显增厚,胃黏膜明显增粗,呈指状)
活检病理诊断:(胃体)浅表黏膜活检标本,显示慢性胃炎,活动(+),慢性炎症(++),细胞具有一定非典型,考虑反应性改变,备注:送检(胃体)未见明确肿瘤依据,见小凹上皮增生较明显,形态学需鉴别巨大胃黏膜肥厚症。
超声胃镜检查:显示大弯侧胃壁不均匀增厚,以黏膜肌层及黏膜下层为主,小弯侧胃壁明显增厚,厚约7.2 mm,黏膜层及黏膜肌层呈低回声增厚,厚约5.7 mm。结果如下:胃壁增厚,肥厚性胃炎可能性大,不排除早期淋巴瘤(图2)。
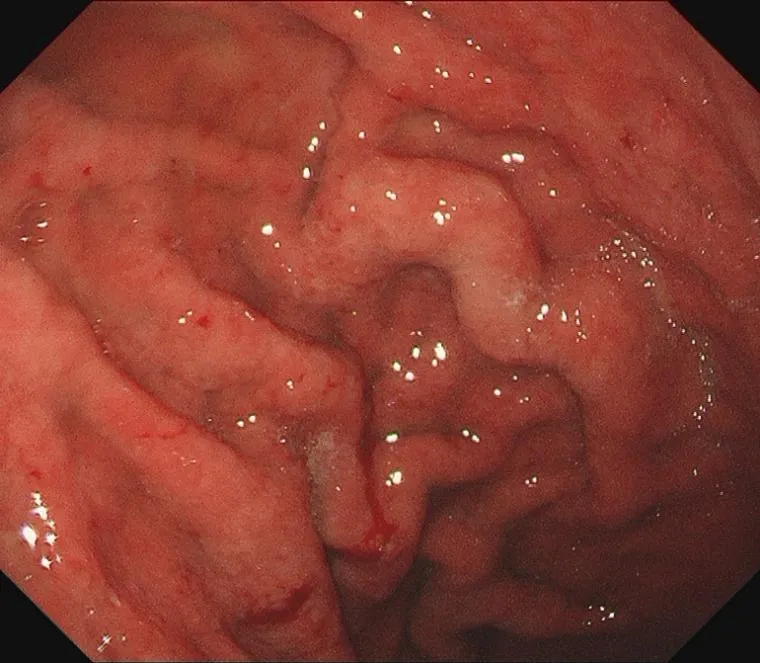
图2 1例巨大胃黏膜肥厚症患儿超声胃镜检查
4.临床诊断
本例患儿来院主诉贫血,无腹部疼痛等表现,经查体后,表现剑突下轻压痛,肝脾肋下未触及,腹部无压痛、反跳痛,肠鸣音正常。入院详细检查发现,患儿血常规明显低于正常值,并且根据贫血三项检查结果可以看出患儿血清铁蛋白、叶酸、血清维生素B12 值也都低于正常水平,查微量元素全血铁为239.2 mg/L,高于正常值,确定证实贫血。结合进一步检查,逐一排除贫血原因。结合腹部CT 平扫+增强扫描结果显示:患儿肝左叶肝内胆管结石且脾脏稍大,考虑慢性溶血或胃黏膜巨大肥厚症。因血液细胞形态学未见异常,且红细胞孵育渗透脆性试验(地贫初筛)正常,因此,可初步排除患儿是因为溶血性贫血(包括地中海性贫血)或再生障碍导致的贫血。
微量元素检查,全血铜464 μg/L,高于正常值。全血铜增高常见于甲状腺功能亢进、结核、风湿病和恶性肿瘤等疾病。结合贫血症状,C13呼气试验Hp 检验报告:阳性、Hp 抗体检测(+)以及Hp 抗体分型检测均阳性。考虑患儿年龄,需要进行排除恶性肿瘤疾病的检查。将患儿胃体浅表黏膜送检,病理诊断结果未见明确肿瘤依据,见小凹上皮增生较明显,提示形态学需鉴别巨大胃黏膜肥厚症。结合胃镜结果:⑴胃黏膜肿胀待查;⑵贫血胃黏膜改变;⑶十二指肠球部颗粒样隆起。超声胃镜检查结果:胃壁增厚,肥厚性胃炎可能性增大。最终诊断:巨大胃黏膜肥厚症。
5.治疗方案与治疗结果
巨大胃黏膜肥厚症临床上一般采取保守治疗和外科治疗,本次病例中患儿仅表现为贫血,其他症状如胃炎、Hp 感染轻微,病情尚未发展严重,因此,给予内科保守治疗。对症治疗,纠正患儿贫血状态。入院后予患儿输悬浮红细胞(共4 U)纠正贫血,铁剂、叶酸、维生素B12补充造血物质,联合奥美拉唑、阿莫西林、克拉霉素、枸橼酸铋钾抗Hp 等治疗。
贫血好转,无不适,予办理出院,继续予铁剂、叶酸、维生素B12补充造血物质。出院后患儿在我科门诊随访,在Hp感染根除治疗4周后复查C13呼气试验,Hp检验报告:阴性。贫血已纠正,复查消化内镜并将胃部浅表黏膜送检,病理诊断结果未见肿瘤依据。
讨论
巨大胃黏膜肥厚症,又叫Menetrier 病、巨大皱襞肥厚、胃黏膜息肉样肿、胃腺乳头状瘤病、肥厚性增生性胃炎,是一种临床上罕见的、暂时无法解释原因的胃黏膜腺瘤性增生,主要是以胃黏膜肥厚为特征,这一特征导致蛋白质过度流失和肿胀,临床上该病在胃病中的发病率为0.012%~0.430%,病程为2 年,大多发生于30~60 岁的男性,临床数据统计诊断时的平均年龄为55 岁,男女性别比例为3∶1~4∶1[11-12]。在本次案例中验证了Takaya 等[13]的观点,也有儿童病患发病。如Chang 等[14]也报道过1 例患巨大胃黏膜肥厚症的三岁男孩。
本病的病因尚不清楚,致病因素可能不仅有刺激性化学物质、过敏反应、病毒感染、寄生虫感染,还有神经因子、遗传、内分泌紊乱、机械性梗阻、免疫异常等可能性,有部分研究表明儿童患者患病原因可能与巨细胞病毒感染有关[15-17]。另外,巨大皱襞肥厚胃炎中表现的低蛋白血症也可能与血管内皮生长因子有一定的关系[18]。根据该病例,巨大胃黏膜肥厚症可能也如报道所说与Hp 有关[19]。该病误诊、漏诊率高,巨大皱襞肥厚胃炎临床表现为非特异性胃肠道症状,包括腹部不适、恶心、呕吐、体质量下降、腹泻及水肿[20]。主要疼痛部位为上腹部,疼痛等级可类比溃疡,但一般饭后疼痛会得到缓解;该病体质量下降往往是因为蛋白丢失和脂肪泻,有些患者不仅仅体质量下降,还会有水肿表现。目前,临床上对蛋白丢失的原因有着不同的观点,但较为面向大众接受的观点认为蛋白质丢失是因为胃黏膜屏障受到损坏。
巨大胃黏膜肥厚症突出表现为巨大与肥厚,在病理检查中常可见该病累及胃底胃体的泌酸黏膜,也可累及胃窦,甚至十二指肠近端。因为病理状态下肥厚巨大,胃器官通常为柔软光滑样,皱襞随之变大、变深,但肿胀无力,多发生在胃大弯处。黏膜表面有渗出或糜烂,常呈现结节样或息肉样外观,但通常因为黏液渗出导致无法清晰观测。此时,胃的重量往往可增加到1.2 kg,在后续治疗中可能需要施行胃大部切除(胃>500 g)。
在临床诊断过程中,超声内镜对于区分浅层黏膜病变和黏膜下病变非常重要,因为它可以清楚地显示胃壁各层的结构,并能测量各层的厚度。胃镜、上消化道钡餐透视是主要的检查诊断方法[21]。综合来看,结合胃黏膜皱襞诊断巨大胃黏膜肥厚症应以胃镜为主,与病理结果相印证,再结合临床表现,必要时行大块组织活检[22]。
巨大肥厚性胃炎临床治疗方法一般为非手术治疗,症状轻者不需要特殊治疗,只需要对症治疗。如有蛋白丢失症者应给高蛋白饮食。长时间顽固出血以致引起贫血,贫血症状严重且各种治疗无效时,可考虑胃切除术。胃酸分泌过高的患者主诉胃痛,应该给抗酸药、解痉药治疗。巨大肥厚性胃炎患者少数可以自行缓解不适,但基于临床治疗预防长远角度来看,医疗人员不该忽视该病的长久发展。因为本病具有癌变的可能性,因此,对于确诊且轻症治愈出院患者应该密切观察,不定期进行随访,若有癌变表现,必要时行外科手术治疗。
作者贡献声明黄梅英:文章撰写、对文章的知识性内容作批评性审阅;廖冰华:文献查阅、支持性贡献
