1例肾病综合征患儿他克莫司相关可逆性后部脑病综合征的药学监护*
2024-01-31唐乐丽黄怡蝶张迅捷朱琳李智平
唐乐丽,黄怡蝶,张迅捷,朱琳,李智平
(1.国家儿童医学中心,复旦大学附属儿科医院临床药学部,上海 201102;2.广东省珠海市妇幼保健院药学部,珠海 519000)
可逆性后部脑病综合征(posterior reversible encephalopathy syndrome,PRES)也叫可逆性后部白质脑病综合征(reversible posterior leukoencephalopathy syndrome,RPLS),作为在各种临床环境中都可观察到的一种神经系统疾病,其特征是癫痫发作、头痛、意识改变和视觉变化,且与神经影像学上的短暂典型病变有关,主要发生在大脑后部[1]。尽管PRES没有特异性诊断标准,但随着对该病认识的深入,在适当的临床情况中(特别是高血压、免疫抑制剂或细胞毒性治疗、肾脏病),临床医生应意识到包括头痛、视觉症状、意识模糊和癫痫发作的神经系统综合征,并安排脑磁共振成像(magnetic resonance imaging,MRI),该检查通常可用于诊断PRES。
PRES发病率尚不清楚。根据不同的病例报告及病例系列研究,PRES在患有肾脏疾病的儿童中发病率为4%~9%[2]。对于儿科肾脏病医生以及临床药师来说,对PRES的认识和理解很重要。其中,肾病综合征(nephrotic syndrome,NS)患者因为通常接受钙调神经磷酸酶抑制剂(calcineurin inhibitor,CNI),如他克莫司和环孢素治疗常伴有高血压,是常见的可能导致发展的人群。在伴有大量水肿的肾病状态下,体液潴留和血管通透性增加可能是引发PRES的危险因素[3]。另外T细胞活化和炎性细胞因子的产生已被认为是NS患儿的额外易感因素,特别是在复发期间[4]。
大多数病例系列研究及病例报告显示,PRES通常为良性疾病,PRES可在去除诱发因素并控制血压后的数日至数周内完全逆转[1,5]。笔者通过对1例肾病综合征患儿治疗中发生PRES后,分析PRES发生的原因,提出降压治疗、免疫抑制药物使用优化建议,为此类患者开展临床药学服务提供思路和实践。
1 病例资料
患儿,男,2岁10个月,身高92.5 cm,体质量16.6 kg。因“发现肾病综合征2个月余,抽搐伴呕吐半天”于2022年5月1日入院。
患儿半个月前因眼睑水肿,后加重,直至双下肢水肿,2022年2月19日于复旦大学附属儿童医院门诊尿常规提示尿蛋白3+,血白蛋白16.56 g·L-1,总胆固醇10.33 mmol·L-1,尿量少,为进一步治疗,2022年32月22日入院后完善检查,尿蛋白2+~4+,尿红细胞8~64/HP,血白蛋白低,胆固醇高,完善自身抗体、血尿串均阴性,EB病毒(Epstein-Barr virus,EBV)、巨细胞病毒 (cytomegalovirus,CMV)、肝病筛查、梅毒筛查、Tspot均阴性;故诊断原发性肾病综合征(肾炎型);患儿病程中有尿量减少,肌酐升高,血肌酐49.7 μmol·L-1,较基础值35 μmol·L-1,上升1.5倍,故考虑急性肾功能不全(acute kidney injury,AKI)(AKI I期);患儿入院后有咳嗽,查胸部X线片、血常规未见明显异常,故考虑上呼吸道感染;先后予螺内酯、氢氯噻嗪片、白蛋白、呋塞米利尿;患儿肾炎型肾病,有肾穿刺指征,2022年3月4日肾穿刺活检病理结果回报系膜增生性肾小球肾炎,于3月4日加用足量泼尼松龙,每次15 mg,po,bid。2022年3月8日出院,出院诊断为:肾病综合征(原发型,肾炎型,系膜增生性肾小球肾炎)、AKIⅠ期、急性上呼吸道感染。出院后我院门诊规律随访,足量糖皮质激素治疗中,曾自测尿蛋白有1次阴性,其余均1+,血白蛋白、肾功能正常;2022年4月13日门诊随访尿蛋白2+,患儿足量糖皮质激素治疗6周尿蛋白未转阴,考虑糖皮质激素耐药,遵医嘱当日加用他克莫司口服,初始剂量为早晚各0.5、0.25 mg,2022年4月22日监测血药谷浓度低。调整剂量为早晚各0.5 mg,2022年4月29日监测血药浓度仍然偏低,2022年5月1日他克莫司剂量调整为早晚分别为0.75、0.5 mg。
患儿于2022年5月1日晨起精神萎软,话语少,肢软乏力,胃纳差,半小时前(11:30)出现双眼斜视,呼之不应,四肢强直抖动,上肢明显,面色发绀,当时测体温37.7 ℃遂来我院。患儿病程中无呕吐,无明显头痛主诉,无腹泻,无咳嗽,否认外伤。患儿12:15抵达我院发热门诊就诊,体格检查示神志不清,无反应,抽搐持续中,呼吸促,口唇稍发绀,双瞳孔等大等圆,对光反射迟钝,皮肤未见皮疹,手足无硬肿;咽红,双肺呼吸音粗,未及罗音;心音有力,律齐,心前区未及杂音,心率180次·min-1;全腹软,脐周无压痛,麦氏点无压痛,未及反跳痛,未及异常包块,肠鸣音不亢进,无疝气;四肢强直,双巴氏征阴性。毛细血管再充盈时间(CRT)<2 s。血压188/124 mmHg(1 mmHg=0.133 kPa)。急送抢救室,予开放气道及静脉,吸氧,头孢唑肟抗感染,尼卡地平静脉滴注降压,水合氯醛、咪达唑仑止痉,生命体征监测,呋塞米利尿,肾内科急会诊等处理,同时完善降钙素原(procalcitonin,PCT)、白细胞介素(interleukin,IL)-6、凝血功能、血气分析、肝肾功能、电解质等相关检查。后抽搐缓解,精神反应差,测血压最高188/130 mmHg(1 mmHg=0.133 kPa),尼卡地平维持0.74~1 μg·kg-1·min-1静脉滴注降压,血压波动在135~180/92~144 mmHg,有呕吐4次,非喷射性,呕吐物为非咖啡色物,量一般,予禁食补液处理,行急诊头颅CT,提示有改变:提示右顶叶低密度影静脉窦密度偏高,幕上脑室饱满;脑沟脑裂明显。遂转至儿童重症监护室(PICU)进一步治疗。
急诊血常规示白细胞21.15×109·L-1,其余基本正常;肝肾功能、心肌酶、电解质、血气分析基本正常。入院后体检:神志清,精神反应差,眼睑无明显水肿,四肢无明显水肿,无出血点。颈抵抗,四肢肌张力增高。入院后继续尼卡地平降压治疗,完善相关检查。入院诊断:高血压急症;癫痫持续状态;高血压脑出血(?);肾病综合征。
2 主要治疗过程
患儿此次因“抽搐、呕吐”于2022年5月1日19:20入住我院PICU,入院时测血压188/130 mmHg,尿蛋白3+,血钾低等,结合患儿头颅CT、MRI、MRA、脑脊液等检查,考虑神经系统感染和他克莫司药物相关副作用不能除外,先后予尼卡地平、氨氯地平及美托洛尔等降压、抗感染、丙种球蛋白与人血白蛋白对症支持、甘露醇降颅压、补钾纠正电解质紊乱等治疗,入病房后他克莫司减量为早晚各0.25、0.5 mg。患儿入病房后无发热,C反应蛋白正常,病原学阴性,腰穿脑脊液未见异常,肾功能正常范围内,治疗后患儿血压得到控制,尿蛋白、尿红细胞逐渐减少,2022年5月6日24 h尿蛋白为0.26 g·d-1(正常参考值<0.14 g·d-1)见表1,原发病得到控制,精神反应可,无再次抽搐,神经系统体征缓解,渐可下床行走。患儿情况稳定后,他克莫司血药浓度见图1,逐渐增加他克莫司口服剂量为0.5 mg/0.5 mg(早/晚),1 mg/0.5 mg,1 mg/1 mg,最后剂量为1 mg/1.5 mg,考虑浓度达标不理想,于2022年5月31日加用肝药酶抑制剂五酯胶囊,与他克莫司同服,提升他克莫司血药浓度。
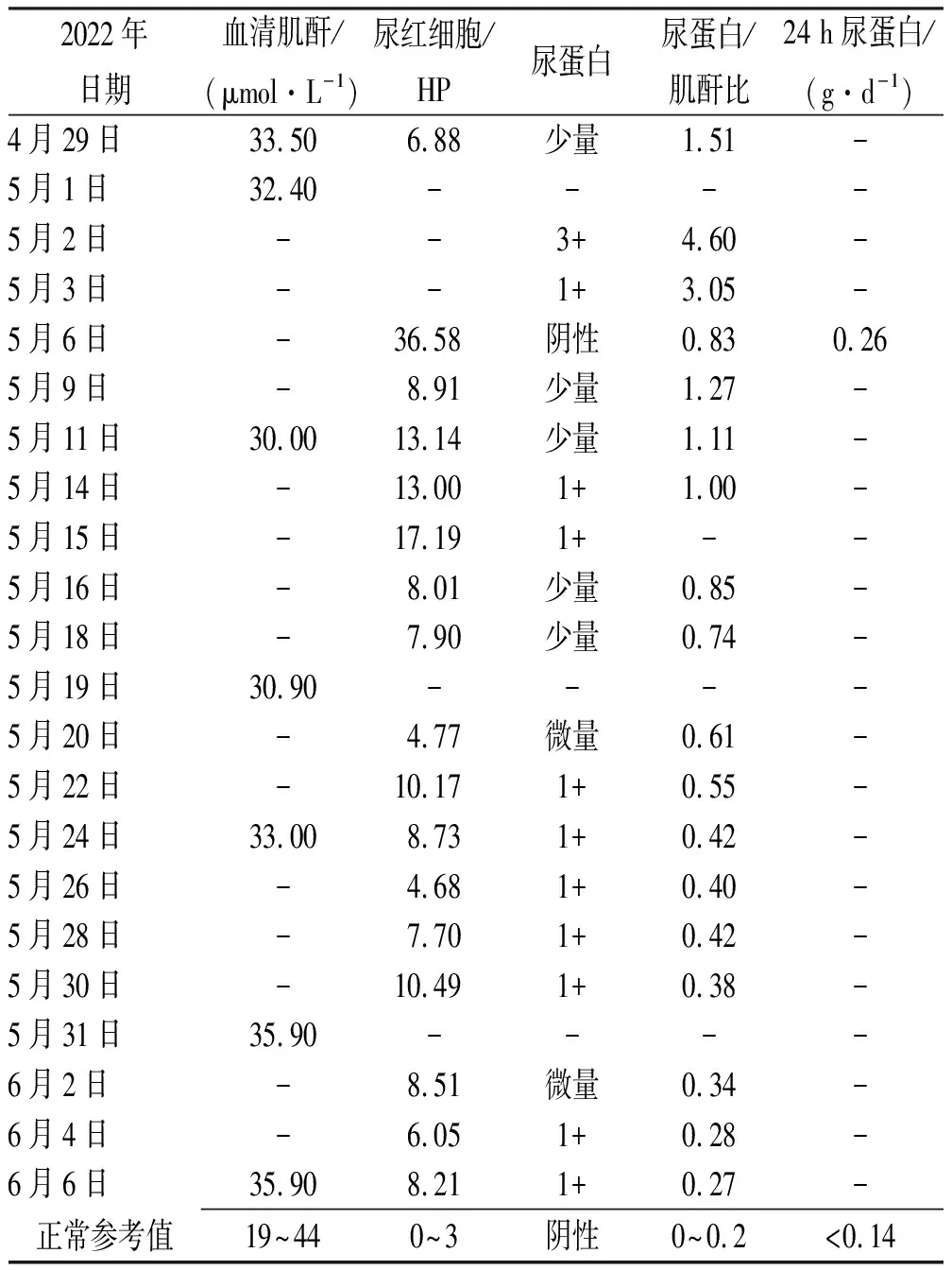
表1 入院前和住院期间实验室检查结果

图1 入院前和住院期间他克莫司血药谷浓度
影像学检查:2022年5月3日头颅MRI提示右侧脑内多发异常信号(右顶叶为主),炎性病变不除外,幕上脑室饱满;2022年5月10日复查头颅MRI较前无改善;2022年5月18日复查头颅MRI提示脑内异常信号部分吸收,病灶较前明显缩小,根据患儿发病史、头颅影像学特点及恢复情况,诊断为RPLS。
患儿于2022年6月7日好转出院,出院时患儿体温平稳,无咳嗽,无流涕,无呕吐,大便正常,无尿频、尿急、尿痛等症,出院前一日尿量588 mL。体格检查:血压102/60 mmHg,神志清,精神反应可,眼睑、四肢无水肿,无出血点。颈软无抵抗,四肢肌力、肌张力正常。出院诊断:癫痫持续状态;可逆性后部白质脑病综合征;肾病综合征(原发性,肾炎型,糖皮质激素耐药,系膜增生性肾小球肾炎);高血压;电解质紊乱。
3 讨论
3.1他克莫司相关性PRES分析
3.1.1PRES的发生与机制 PRES可能与多种危险因素有关,包括高血压、细胞毒性药物、免疫抑制疗法、肾脏病以及其他因素(自身免疫性疾病、脓毒症等)。PRES相关性症状有头痛,突然发作,伴有或不伴有相关神经功能缺损或癫痫发作[6]。癫痫发作在PRES中很常见,高达81%的PRES患者有过癫痫发作[7],并且最常表现为具有复发倾向的全身强直—阵挛发作[8-9]。PRES可出现脑病,在一项研究中,28%患者有轻度混乱或意识障碍等[10]。
血管源性脑水肿被认为是PRES的主要发生机制,一方面是由于不受控制的高血压,导致脑血管自动调节系统失活引起高灌注和脑血管损伤,进而引起蛋白质和水间质外渗,引起血管源性水肿,而平均血压高于200 mmHg时会出现不可逆转的损害[11];另一方面是由于自动调节系统激活导致脑动脉血管收缩,引起低灌注,局部缺血、体液渗漏。两方面可能共存或交替出现[2]。另一理论认为PRES是内皮功能障碍导致的全身炎症状态的结果[12]。而CNI会损伤血管内皮,损害脑动脉的内皮细胞,并随后导致可能诱发血管源性水肿的血管活性剂的释放[12]。因而这两种机制又存在相互关联。患儿的原发病为肾病综合征,此次入院前未发现有高血压,当患儿使用他克莫司后,可能促使血压骤然升高,脑血管的舒缩平衡被打破,且血管内皮受到损伤,引起血管源性脑水肿,从而引发PRES。
3.1.2他克莫司相关的PRES评估 据报道,免疫抑制药物是导致PRES的原因之一,包括环孢素、他克莫司等[13-14]。药物具有复杂的诱发PRES的机制,导致内皮损伤,从而导致水肿[15]。他克莫司诱发PRES与其本身的不良反应(adverse drug reaction,ADR)有关,包括反复感染、高血压、肾毒性、葡萄糖代谢异常以及神经系统疾病[16]。他克莫司的神经系统副作用包括常引起轻度震颤,在极少数情况下,患者会出现严重头痛、视觉异常和癫痫发作,该综合征与急性高血压有关,并类似于高血压脑病,脑影像学检查通常可见后部脑白质病。
研究显示,大多数接受他克莫司治疗的PRES患者,血清他克莫司谷浓度在治疗范围内,中位血清他克莫司水平为8.1 ng·mL-1(5.4~27 ng·mL-1)[17];大多数患者他克莫司治疗耐受性良好,没有神经毒性复发;只有1例患者在脑脊液中测量他克莫司水平,结果为42 ng·mL-1,而同期血清水平为6.2 ng·mL-1,提示个体特异质的可能性,表明该药物在穿过血脑屏障后可能在中枢神经系统中蓄积。他克莫司是多药耐药(multidrug resistance,MDR)1基因(ABCB1)编码的P-糖蛋白(P-glycoprotein,PGP)的底物。PGP为一种多药外排泵,限制他克莫司在大脑中的分布。但是由于个体基因多态性,这些泵的功能可能失效或降低,导致他克莫司穿过血脑屏障,从而引起神经毒性[18]。患儿按常规剂量给予他克莫司,且监测其血药浓度还未达标,提示即使血药浓度在安全范围内亦可导致PRES的发生。根据Naranjo's评估量表评分5分,为很可能相关ADR。
3.2他克莫司相关PRES药学监护 PRES的管理包括控制血压、治疗癫痫发作以及消除或减少所有可能的致病因素,纠正液体过载和电解质紊乱。这些症状大多数通常在几周内突然发展,并在适当的管理下消失。及时的诊断和治疗是PRES儿童取得良好预后的关键。
3.2.1高血压治疗要点与监护 患儿入院后血压最高188/130 mmHg,且有神经系统功能障碍,表现为精神萎软,话语少,曾出现双眼斜视,呼之不应,四肢强直抖动,上肢明显,面色发绀,持续约30 min的抽搐史,间有呕吐,符合高血压急症的诊断[19]。高血压急症是一种与严重的高血压相关的危及生命的疾病。高血压急症的管理包括转入ICU进行治疗,以确保监测和支持包括神经系统状态在内的重要器官。
目前尚无证据指导高血压急症患者的最佳降压率。从临床经验来看,在前6~8 h,血压应不超过计划降压的25%,接下来的24~48 h进一步逐渐降低[19-21]。这类患者最终短期血压目标通常应约为第95百分位[22]。在降压过程中必须严格避免严重高血压的快速正常化,因为它可能比严重高血压本身造成更大的危害,包括由关键循环血管床(如脑部和肾脏)自身调节反应导致的永久性神经系统后遗症、视觉缺陷、心肌梗死和肾功能不全[23]。所以推荐进行持续静脉输注的药物治疗,比大剂量静脉推注更安全。
尼卡地平在治疗儿童重度高血压方面有大量经验[24]。此患儿入院后入住PICU进行监护,同时维持尼卡地平注射液0.6~1.5 μg·kg-1·min-1持续静脉输注给药,并在第2天加用口服降压药。关于口服降压药物的选择,《中国肾性高血压管理指南2016(简版)》[25]中关于儿童肾性高血压建议血管紧张素转换酶抑制剂(angiotensin-converting enzyme inhibitor,ACEI)或血管紧张素Ⅱ受体阻滞剂(angiotensin II receptor blockers,ARB)作为儿童肾性高血压的首选降压药物,因为其不但具有降压效果,而且能降蛋白尿,而当单药治疗效果不佳时,可以考虑选择二氢吡啶类钙通道阻滞剂(calcium channel blockers,CCB)或利尿剂作为二线治疗药物。但考虑到患者使用他克莫司治疗原发病有效,尿蛋白正逐渐减少,且有AKI病史,暂不使用ACEI和ARB,以免对肾功能有影响。患儿入院时眼睑无明显水肿,四肢无明显水肿,急诊查肝肾功能正常,尿量可,暂不选用利尿剂降压。所以在静脉尼卡地平输注的情况下,2022年5月2日加上同类CCB口服药物氨氯地平,2.5 mg,q12h,考虑到患儿使用CCB类药物导致心率过快(高达168次·min-1),且血压还未稳定控制,2022年5月3日联合使用β受体阻滞剂美托洛尔,12.5 mg,q12h,逐步调整至早、中、晚各25、37.5、25 mg。《中国高血压防治指南》(2018年修订版)关于联合用药方案中建议二氢吡啶类CCB+β受体阻滞剂。CCB作用机制:阻断血管平滑肌细胞上的钙离子通道发挥扩张血管降低血压的作用;β受体阻滞剂作用机制:抑制过度激活的交感神经活性、抑制心肌收缩力、减慢心率发挥降压作用。CCB具有扩张血管和轻度增加心率的作用,恰好抵消β受体阻滞剂的缩血管及减慢心率的作用,两药联合可使ADR减轻。根据患儿原发病、血压特点,治疗过程中制定个体化降压方案,以达到快速平稳的降压。在使用过程中应当关注尼卡地平引起的反射性心动过速,也要了解其可能增加CNI的血药浓度,所以此患者应当密切监测他克莫司的血药浓度。
3.2.2他克莫司治疗调整分析
(1)原发病的治疗与剂量调整 患者原发病诊断为肾病综合征(原发性,肾炎型,激素耐药,系膜增生性肾小球肾炎(mesangial proliferative glomerulone-phritis,MsPGN)。根据糖皮质激素耐药型肾病综合征(steroid-resistant nephrotic syndrome,SRNS)诊治循证指南[26]:病理类型为MsPGN时,可参考选用他克莫司治疗。2020年国际儿童肾脏病学会[27]推荐应将CNI(环孢素或他克莫司)作为SRNS患儿的一线免疫抑制剂,并在确诊后开始使用。KDIGO 2021 肾小球疾病管理临床实践指南[28]中关于儿童SRNS,建议使用环孢素或他克莫司作为初始二线治疗。
他克莫司的治疗窗口很窄[29],可能会使患者面临毒性风险。由于溶解度差和广泛的首关效应,他克莫司胃肠道吸收不完全且多变,空腹时吸收的速率和程度最大,此外,其药动学的个体间差异很高。因此,监测他克莫司浓度非常重要[30]。治疗开始后约3 d达到稳定状态[31]。他克莫司推荐剂量为0.05~0.15 mg·kg-1·d-1,每12 h 1次,空腹服用,于达稳态后或1周后查他克莫司血药谷浓度,目标为5~10 ng·mL-1[26]。
他克莫司引起的ADR易导致高血压,而这是PRES发展的独立危险因素[32]。对于正使用他克莫司的患者,必须考虑消除这些诱发因素。但在PRES发作后停用CNI并避免重新给药仍有争议[4]。在某些病例系列[33]中,剂量减小导致良好的结果,而且大部分随后的他克莫司治疗耐受性良好,没有神经毒性复发,而另一些则更倾向至少在一段时间内完全停药[2]。在一项回顾性研究中,3个治疗组即停止使用他克莫司治疗的患者、继续使用的患者、换用另一种药物治疗的患者的存活率差异无统计学意义(分别是40%、40%、50%)[34]。如果不能立即停药,则可以考虑减小剂量。患儿2022年5月1日上午突发抽搐,持续时间约30 min,入院时测血压180/130 mmHg,头颅CT提示有改变,不排除他克莫司ADR,入院后调整他克莫司剂量为早0.25 mg,晚0.5 mg,病情较前好转后再增加他克莫司剂量,使他克莫司血药谷浓度达标。
他克莫司是细胞色素P450(CYP) 3A4/5酶系的底物,因此,CYP3A抑制剂或诱导剂可引起与他克莫司的显著的相互作用,从而升高或降低其血药水平[35]。例如,给予大环内酯类药物治疗呼吸道感染可能发生他克莫司急性中毒。若患者不能避免强效CYP3A抑制剂/诱导剂,则必须密切监测血药浓度和毒性反应。但也可利用细胞色素酶和药物的相互作用来降低他克莫司的剂量或增高其血药浓度。五脂胶囊是五味子提取物的制剂,是国内常用于保护肝功能的中药之一。通过抑制CYP3A,五脂胶囊可以显著增加他克莫司的浓度和生物利用度[36-37]。
此患儿在他克莫司调整至较大剂量后谷浓度还未达标的情况下,利用五酯胶囊对CYP3A酶的抑制作用,提高了他克莫司的血药浓度,使谷浓度达标。
(2)他克莫司用药教育 他克莫司治疗窗窄,ADR较多,个体差异大,因此临床药师应教育患者定期监测该药血药浓度,目标为5~10 ng·mL-1。另外,不正确的服药方法会引起血中他克莫司浓度偏低且不规则波动,建议他克莫司每天2次,定时服用,2次间隔12 h;此外,食物会影响他克莫司的吸收,建议空腹服用,也就是至少在餐前1 h或餐后2~3 h服用;建议整粒吞服,温水送服;而服用他克莫司期间应严格避免食用葡萄柚,包括各种含有柚子汁成分的饮品,以免引起药品不良反应(adverse drug reaction,ADR)。患者服用他克莫司后机体的免疫功能受到抑制,抵抗力下降,可能容易发生感染,所以,在用药期间患者应积极预防感染,适当体育锻炼、劳逸结合,注意个人卫生,少去公共场所等人员聚集的地方。他克莫司常见ADR还包括高血压、肾毒性、神经毒性等,因此,在服用他克莫司期间,患者应定期来医院就诊复诊,监测血常规、血压、肾功能等,积极应对并及时处理。
3.3结论
本例患儿原发疾病为糖皮质激素耐药型肾病综合征,他克莫司免疫抑制剂治疗,原发病与药物因素都是PRES易感因素,结合患者肾病综合征病情好转、无高血压病史以及处于他克莫司剂量加量过程中,根据Naranjo's评估量表评分5分,考虑PRES由他克莫司诱导引发的可能性大。针对此类患者,监测血压情况和监测CNI的血药浓度始终是防止PRES的发展以及治疗儿童肾病的重要策略[38]。而肾病综合征患者往往需要长期服用免疫抑制剂,因此,此类患者在保证用药有效性的同时,应警惕其长期用药的安全性。临床药师在治疗过程中积极协助医生进行药物ADR相关性分析和判断,并给予用药建议尤为重要。同时,应对患者进行用药指导和教育,提高可能发生ADR的认识和自我监测,以避免或减少ADR和用药错误的发生,提高患者长期用药的安全性。
