基于危机式管理理论结合新产程时限管理对产妇分娩的影响
2024-01-16陈柳娟李翠雯彭雪红邢顺莲王艳芳林海霞
陈柳娟,李翠雯,彭雪红,邢顺莲,王艳芳,林海霞
惠州市第二妇幼保健院 (广东惠州 516001)
绒毛膜羊膜炎是指在妊娠期及分娩期,病原微生物经阴道进入羊膜腔内,导致羊水、胎膜、子宫出现感染的情况,与医护人员操作不当、胎膜早破、产程延长等有关[1-3]。研究显示,产妇患绒毛膜羊膜炎后,不仅会出现早产,还会造成胎儿分娩异常、产后新生儿疾病等不良事件,严重威胁孕妇及新生儿的生命安全[4-5]。产妇分娩过程属于高危过程,存在较多风险,因此对其进行风险评估也极为重要。目前,传统Friedman 产程标准管理是临床常用的产程管理模式,以关注产妇产程为重点,但仍存在弊端[6]。因此,临床需探寻新的管理模式,对产妇进行产程管理的同时进行危机防控,保证母婴健康。危机管理理论通过分析、预测管理过程中出现的诱发因素并对其进行全程管理、干预以减少危机发生[7]。新产程时限管理能够有效减少第一产程的医疗干预,降低剖宫产率[8]。本研究旨在探讨基于危机式管理理论结合新产程时限管理对产妇分娩的影响,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2022 年7 月至2023 年7 月我院妇产科住院并分娩的160 名产妇资料,按照随机数字表法分为对照组及试验组,每组80 名,两组基线资料比较,差异无统计学意义(P>0.05),见表1。本研究已通过医院医学伦理委员会批准,入选者均签署知情同意书。
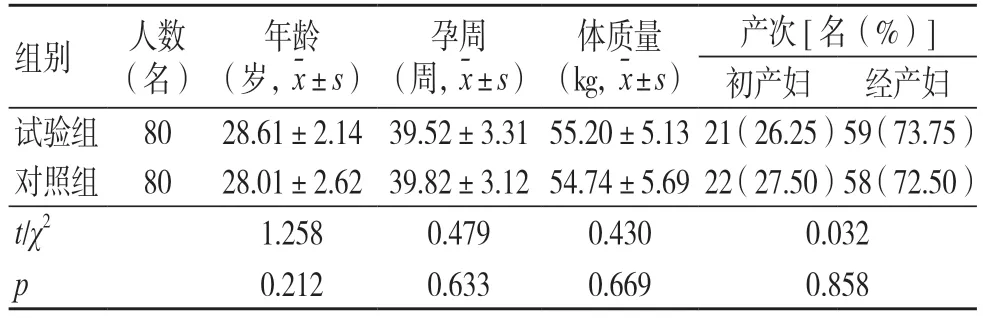
表1 两组产妇基线资料比较
纳入标准:年龄≥18 岁;单胎;足月分娩;产妇骨盆发育正常;胎儿发育正常;产妇无精神类疾病可配合分娩;临床资料齐全。排除标准:多胎或早产分娩;临产及有感染症状(妊娠妇女心率>120 次/min 或胎儿心率160 次/min,体温>37.8 ℃,羊水有臭味,子宫压痛,上呼吸道感染等);合并严重基础疾病;对药物过敏;合并妊娠高血压;胎位不正;严重肝肾功能不全;精神障碍;依从性差。
1.2 方法
对照组采取传统Friedman 产程标准管理。(1)潜伏期(产妇自出现规律宫缩至宫口开至3 cm):潜伏期延长为时间为≥16 h。(2)活跃期(产妇宫口扩张为3~10 cm):活跃期延长时间为≥8 h;活跃期停滞时间为≥2 h。(3)第二产程(产妇宫口开全至胎儿娩出):产程延长(无痛分娩下,第二产程时间≥3 h;非无痛分娩:第二产程时间≥2 h)。(4)滞产:总体产程时间≥24 h。
试验组采用基于危机式管理理论联合新产程时限管理干预方法。
基于危机式管理理论干预方法。(1)事先计划。成立预警小组,小组成员接受相关知识培训并考核,考核通过者可进入临床。小组成员寻找产妇分娩过程中可能存在的风险。(2)制定防范措施。针对收集的危险因素,结合实际情况制定针对性防范计划。对于专业素质较低的年轻护士,可采用一对一带教,定期进行演练等;参考相关资料的同时结合医院实际情况制定奖惩制度,提高责任心。(3)实施。全面落实计划内容,密切注意产妇情况并做好预防措施,还需加强产妇与护理人员间的沟通,对产妇进行心理指导等。(4)总结。护理人员对护理过程进行记录,评价护理效果,每周召开会议,总结经验,根据实际情况调节具体措施。
新产程时限管理方法。(1)分娩指标为活跃期停滞(宫口正常情况下,宫口停止扩张时间≥4 h;宫口张开6 cm 情况下,宫口停止扩张时间≥6 h),活跃期标志为宫口扩张。(2)第二产程延长:初产妇硬脊膜外阻滞且第二产程>4 h 无进展;产妇无硬脊膜外阻滞,第2 产程>3 h。
1.3 观察指标
观察两组产程时间、绒毛膜羊膜炎发生情况、分娩方式及安全意外情况。(1)产程时间:记录第一、二、三产程时间和总产程时间。(2)绒毛膜羊膜炎发生情况:所有产妇产后均进行胎膜病理检查,比较两组绒毛膜羊膜炎发生率。(3)分娩方式:比较两组产妇顺产、阴道助产、剖宫产发生情况。(4)不良事件发生情况:比较两组中新生儿与产妇出现的安全意外情况,包括新生儿脐部感染、新生儿红臀、产妇产后下肢不适、产后切口感染、产后尿潴留等情况。
1.4 统计学处理
应用SPSS 20.0 统计软件分析数据。产程时间、年龄、孕周等计量资料以±s表示,不同时点进行方差分析。绒毛膜羊膜炎发病率、分娩方式、情况等计数资料以率表示,采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组产程时间比较
试验组第一、二、三产程及总产程时间均短于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组产程时间比较(min,±s)
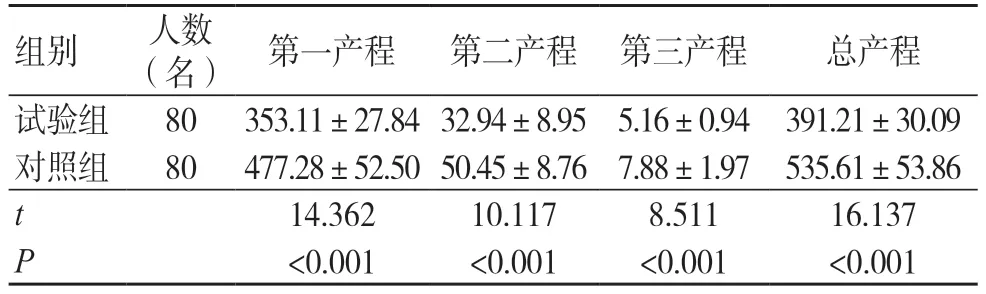
表2 两组产程时间比较(min,±s)
组别 人数(名) 第一产程 第二产程 第三产程 总产程试验组 80 353.11±27.84 32.94±8.95 5.16±0.94 391.21±30.09对照组 80 477.28±52.50 50.45±8.76 7.88±1.97 535.61±53.86 t 14.362 10.117 8.511 16.137 P<0.001 <0.001 <0.001 <0.001
2.2 两组绒毛膜羊膜炎发生率比较
试验组发生绒毛膜羊膜炎7 例,发生率为8.75%;对照组发生绒毛膜羊膜炎18 例,发生率为22.50%。试验组绒毛膜羊膜炎发生率低于对照组,差异有统计学意义(χ2=5.736,P<0.05)。
2.3 两组分娩方式比较
试验组顺产率高于对照组,剖宫产率低于对照组,差异有统计学意义(P<0.05);两组阴道助产率比较,差异无统计学意义(P>0.05),见表3。
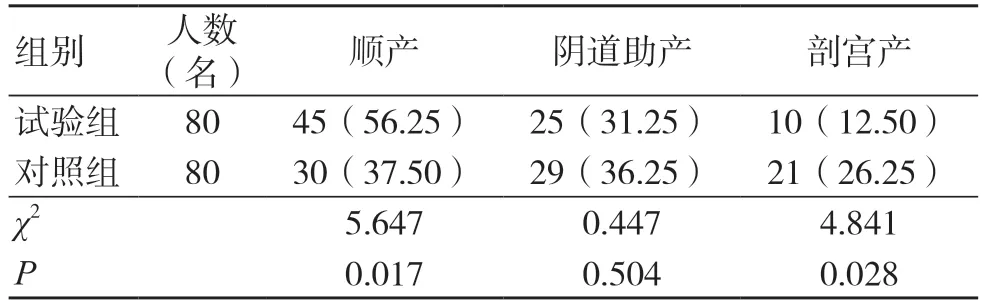
表3 两组分娩方式比较 [名(%)]
2.4 两组产妇及新生儿不良事件发生情况比较
试验组胎儿与产妇不良事件发生率低于对照组,差异有统计学意义(P<0.05),见表4。
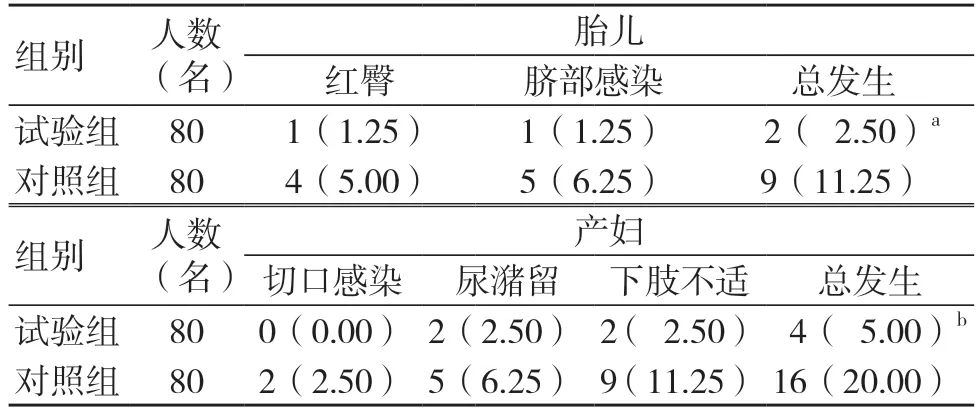
表4 两组不良事件发生情况比较 [名(%)]
3 讨论
绒毛膜羊膜炎是孕期感染性疾病之一,与产妇早产密切相关,是导致自发性早产的高危因素[9-10]。研究显示,由绒毛膜羊膜炎导致的早产发生率高达40%~70%,而临床通过适宜的管理干预有效减少绒毛膜羊膜炎发生[11]。因此,探寻合适、安全的妊娠期管理方案具有重要意义。危机式管理理论重点在于“防范”,通过整理与分析既往产科临床危机事件,以制定科学有效的管理方案[12]。产程时间较长导致疼痛延长,使产妇身心压力增加,从而导致产妇精神压力较大,失去自然分娩的信心。此外,产妇无法忍受分娩过程中的剧烈疼痛,导致不良的母婴分娩结局风险较大[13-14]。
本研究结果显示,试验组第一、二、三产程及总产程时间均短于对照组,顺产率高于对照组,剖宫产率低对照组(P<0.05);两组阴道助产率比较,差异无统计学意义(P>0.05),说明对产妇实施基于危机式管理理论结合新产程时限管理能够缩短产程时间,提高顺产率,但与韩文莹等[15]研究结果不一致。分析原因为,在实施计划前,管理小组根据医院及产妇的实际影响因素制定完善的安全管理计划,并严格执行,确保护理人员明确自身的职责,提高其责任心。此外,细致、完善的护理管理过程能够帮助护理人员掌握产妇的各项指标,减少工作中的疏漏。加强与产妇沟通交流,以提高产妇自然分娩的信心,可有效预防各种意外的发生。本研究结果显示,试验组绒毛膜羊膜炎发生率低于对照组,说明采用基于危机式管理理论结合新产程时限管理能有效降低产妇绒毛羊膜炎发生率。分析其原因为,基于危机式管理理论结合新产程时限管理中,建立的管理小组对护理人员进行相关知识培训、考核,并对年轻护士进行一对一带教,有利于提高护理质量,减少因操作不当导致产妇出现绒毛膜羊膜炎;此外,基于危机式管理理论结合新产程时限管理还能缩短其产程,减少绒毛膜羊膜炎的发生[16-17]。本研究结果显示,试验组患者胎儿及产妇不良事件发生率低于对照组(P<0.05),说明基于危机式管理理论结合新产程时限管理能减少不良事件发生。分析其原因为,基于危机式管理理论结合新产程时限管理中通过为母婴提供更全面的安全保障,并帮助医师正确判断产程,降低不良事件发生风险[18]。此外,基于危机管理理论结合新产程时限管理通过强化护理人员的专业技能,提升产妇分娩相关知识的了解程度,并对年轻护士进行带教,提高其专业素养,使其更专业地处理分娩过程中的风险问题,从而最大程度减少不良事件的发生。
综上所述,产妇采用基于危机式管理理论结合新产程时限管理可有效缩短产程时间,提高顺产率,降低绒毛羊膜炎及不良事件发生率。
