以家庭为基础的运动疗法在社区老年轻度认知障碍伴抑郁患者中的应用研究
2023-12-26诸海英袁红艳张莲花
诸海英,裴 华,袁红艳,张莲花
(1.上海市奉贤区中心医院 呼吸内科,上海,201499;2.上海市奉贤区中心医院 老年科,上海,201499;3.上海市奉贤区中心医院 神经内科,上海,201499;4.上海市奉贤区中心医院 干部科,上海,201499)
轻度认知功能障碍(MCI)是发生在阿尔茨海默病临床前期的一种综合征,是正常衰老带来的认知功能下降和阿尔茨海默病的中间阶段[1]。60~84 岁的MCI 发病率为6.7%~25.2%[2],总体抑郁发病率32%,老年伴认知功能损害的发生率达50%~75%[3]。老年人MCI 和抑郁是密切相关的,后者会增加前者的发病风险[4]。同时,老年人抑郁还会加速MCI 进展为阿尔茨海默病[5]。另外,合并抑郁症状的MCI 患者更容易出现严重的认知功能缺陷[6]。运动疗法能提高患者记忆力及执行能力,从而进一步延缓认知功能下降[7],并改善抑郁、焦虑症状[8],因其是一种低成本、生活方式的行为,与老年人的身心健康改善有关,所以在医学领域中占有重要地位[9],MCI 老年人参加运动是可行和安全的。以家庭为基础的运动是在家庭鼓励、监督及运动情况反馈为支撑的新型康复模式,通过运动改善患者情绪状态,同时增加和维持患者从运动中获得的益处[10]。第69 届世界卫生大会提出的以人为本综合卫生服务框架中,对于病程较长的慢性疾病,赋权于家庭等非专业护理人员是一种重要的战略[11]。因此,本研究探讨以家庭为基础的运动疗法对社区老年MCI 伴抑郁患者的干预效果,以期为社区老年MCI 伴抑郁患者的治疗提供参考,现报告如下。
1 资料与方法
1.1 一般资料
2021 年1 月—2022 年12 月,选取经医疗机构筛查并居住在上海市奉贤社区的老年MCI 伴抑郁症状的患者为研究对象,纳入标准:根据MCI的诊断标准[12],确认认知损伤,且老年抑郁量表(GDS)[13]分数>10 分者,有固定的家庭陪护者;年龄≥60 岁;生活自理,能进行中等强度的运动;能独立回答问题。排除标准:确诊为阿尔茨海默病;服用抗精神药物的患者;生活不能或不完全自理的患者;患有严重慢性疾病及合并症[14];存在骨折、严重腰椎间盘突出、股骨头及膝关节置换术后等疾病史的患者;定期规律锻炼运动、日常参与者(3 次/周,30min/次[15]。剔除标准:在干预期间,出现严重疾病,不能继续参加本研究;在干预期间出于个人原因自愿退出的人;在干预期间已接受认知障碍和抑郁的药物或其他干预治疗的研究对象;每周运动时间<150 min者[16]。
共纳入60 例患者,男33 例,女27 例。采用随机数字表法将入组的患者分为对照组和干预组,各30例。对照组1例患者出现抑郁症状加重需服用抗抑郁药,1 人因发现恶性肿瘤退出研究;干预组1例患者运动过程中踝关节受伤,1例患者运动时间<150 min/周中途剔除,1 例患者脑梗偏瘫退出研究。最终,对照组入组患者28 例,干预组入组患者27例,共收集有效统计资料55例。对照组男15例,女12例,平均年龄(70.84±5.83)岁,平均受教育年限(10.22±5.08)年;观察组男15 例,女13 例,平均年龄(70.10±3.58)岁,平均受教育年限(10.41±5.13)年。两组患者一般资料比较,差异无统计学意义(P>0.05)。本研究通过本机构伦理委员会审查并符合2013 年修订的《赫尔辛基宣言》的要求,患者及其家属均知情同意。
1.2 方法
两组均按照国家基本公共卫生服务要求,由课题组成员每季度开展团体讲座,进行一般生活方式干预及MCI 相关知识健康教育,共干预6 个月。干预组在对照组基础上再接受每周5 次,持续6个月的运动疗法干预。
1.2.1 常规护理模式
对照组采用常规护理模式,包括:课题组成员6 个月内每季度在相应社区开展团体讲座,并结合个别指导的形式,进行生活方式干预及MCI 相关知识健康教育。生活方式包括运动、饮食等干预。每位患者发放运动日志,告知其在运动完成后记录运动的频率、持续时间和类型。每月电话随访2次,询问患者运动方式、强度、频率等情况,并给予指导。
1.2.2 以家庭为基础的运动疗法
1.2.2.1 成立干预小组在医院及社区的充分支持下,成立研究干预小组,其中小组成员包括精神科主任医师2 名,运动康复师2 名,老年医学科主任医师1名、副主任医师2名、主管医师6名,副主任护师1 名,主管护师3 名,高年资护师6 名。研究小组共分为6个小组,每小组由1名主管医师、1名高年资护师、1 名康复师组成,每组组长由高年资护师担任。同时,邀请上级医院熟练掌握运动疗法的运动康复师对小组成员进行培训,培训内容包括:患者运动的评估、运动的频率强度、具体方法等。培训结束当场进行考核,合格后上岗,以确保评判标准的一致性。由医生护士负责身体状况、健康史评估、建立健康档案,护士与康复师共同对患者进行运动指导干预,督查随访、监测反馈效果。
1.2.2.2 实施干预:干预前由研究小组成员对患者进行评估,包括患者的运动量、运动方法、身体状况、健康史、运动禁忌证、运动环境及资源。一对一指导具体运动方法及注意事项,直到患者及家属熟练掌握。发放运动手环,指导家属和患者运动强度的计算方法。运动场地可以选择家里或者是社区空旷的场所。干预过程中家属鼓励患者遵守锻炼计划,陪同患者参加培训、运动演示及运动监督工作。每个患者发放图表式运动说明书,在运动结束后完成运动日志,记录运动的频率、强度、持续时间和类型。
具体运动强度频率及操作方法:①运动强度频率:因患者有不同程度的认知功能下降,感知运动的等级[17]达到中等强度(5~6 分)。运动时心率占最大心率百分比作为对运动强度的客观监测[18],中等强度(64%~76%)。运动频率[19]达到每周300~400 min(2 次/d,间隔5h,30~40 min/次,每周锻炼5d)。②操作方法:运动方式包括热身运动、有氧和抗阻运动,以及放松运动。运动过程中,在身体耐受的范围内逐步提高运动强度和增加运动量等方式来减少运动性伤害。如出现不适应缓慢停止运动进行休息,防止心脑血管疾病及跌倒等不良事件的发生[20]。
家属监督保障运动的安全性及质量,并告知相关注意事项:①运动前完成热身活动,如踏步呼吸、头部运动、体侧运动和体转运动[21],有助于调整身体状态,达到预防肌肉和关节的损伤,从而使韧带得到充分伸展,同时维持和提高关节的活动度。②运动过程进行有氧和抗阻运动:有氧运动[21]建议快走、慢跑、游泳;抗阻运动[22]主要以肌肉群为目标,如无法获取哑铃、沙袋等、弹力带器具,矿泉水瓶或其他重物等可做替代品。③运动后的放松运动包括肩部运动、呼吸运动、慢踏步。目的是放松身心和肌肉。根据患者病情和疲劳度对放松时间进行相应的调整。
1.2.2.3 质量督查:建立微信群,研究进程中使用微信对患者进行数据跟踪;对于无法使用微信的患者,小组成员通过电话对其进行跟踪。要求患者或家属每次在患者运动完成后填写数据并上传运动日志。群内每周2 次公布运动情况,如患者运动次数不够,小组成员通过私信或电话形式询问运动困难原因并给予鼓励和建议,督促患者周末继续运动。对于运动次数合格、积极性较好的患者,给予点评并鼓励患者在微信群聊分享运动后体会和效果,带动其他患者。课题组每月随访2 次,现场查看患者运动方式、强度、频率,每周1次视频督查,针对运动中出现的问题进行个体化的指导。
1.3 观察指标
干预前和干预6 个月后,采用一般情况调查表、蒙特利尔认知量表(MoCA)、Barthel指数评定量表(BI)和老年抑郁量表(GDS)对患者进行评估,评估两组患者认知功能、日常生活活动能力及抑郁水平的变化。
1.3.1 一般资料调查
患者一般资料包括人口学资料、生活习惯资料、疾病相关资料和家庭环境资料。人口学资料包括患者教育、婚姻状况、兴趣爱好等;生活习惯资料包括睡眠情况和参加活动情况;疾病相关资料包括家族史和慢性疾病情况;家庭环境资料包括居住情况和经济收入。
1.3.2 抑郁状态
老年抑郁量表(GDS)主要用于老年人抑郁症状的筛查及干预疗效的评估[13,23],共有30个条目,受试者需要用“是”或“否”来回答每一个问题,回答“是”得1 分,“否”得0 分。其中有10 个条目需要采用反向计分方式。得分范围为0~30 分,临床上通常将10 作为分界线。根据国际抑郁评分标准:得分0~10分为正常,得分11~20分为轻度抑郁症,得分21~30分为中度至重度抑郁症。
1.3.3 认知功能
采用蒙特利尔认知量表(MoCA)[24]评估认知功能,内容包括视空间与执行能力(5 分)、认知命名(3 分)、注意力(6 分)、语言功能(3 分)、抽象思维(2 分)、延迟回忆(5 分)、定向力(6 分),总分30分。常规标准下得分<24 分为认知障碍,其中20~24 分为MCI,16~19 分为中度认知障碍,16 分以下为重度认知障碍[25]。
1.3.4 日常生活活动能力
采用Barthel 指数评定量表(BI)评估日常生活活动能力,反映患者独立生活能力及需要照护的程度[26-27]。量表有10 项内容,分别是进食、洗澡、修饰、穿衣、大便控制、小便控制、用厕、床椅转移、平地行走以及上下楼梯,单项得分10 分,总评分100 分。根据评分结果分为3 个等级:61~100分为I 级,患者能够独立完成日常活动,但是存在轻微的功能障碍,仍可基本自理生活;Ⅱ级为中度功能异常,评分41~60 分,指患者的日常生活需要他人的帮助;Ⅲ级为重度功能障碍,评分≤40分,患者的生活彻底地依赖于他人,需要在住院期间接受护士的评估。
1.4 统计学方法
2 结果
2.1 两组抑郁状态比较
干预前,两组GDS 量表得分比较,差异无统计学意义(P>0.05)。干预后,干预组GDS 量表评分低于对照组,差异有统计学意义(P<0.01)。见表1。
表1 两组GDS量表评分比较(±s)分

表1 两组GDS量表评分比较(±s)分
2.2 两组认知功能比较
干预前两组患者MoCA 量表总分及各维度得分差异无统计学意义(P>0.05)。干预后,两组患者MoCA 量表视空间与执行能力、注意力、语言功能、抽象思维、延迟回忆和定向力维度评分以及总分均高于干预前(P<0.05),且干预组Mo-CA 量表视空间与执行能力、注意力、语言功能、抽象思维、延迟回忆和定向力维度评分以及总分高于对照组,差异有统计学意义(P<0.01)。见表2。
表2 两组MoCA量表评分比较(±s)分
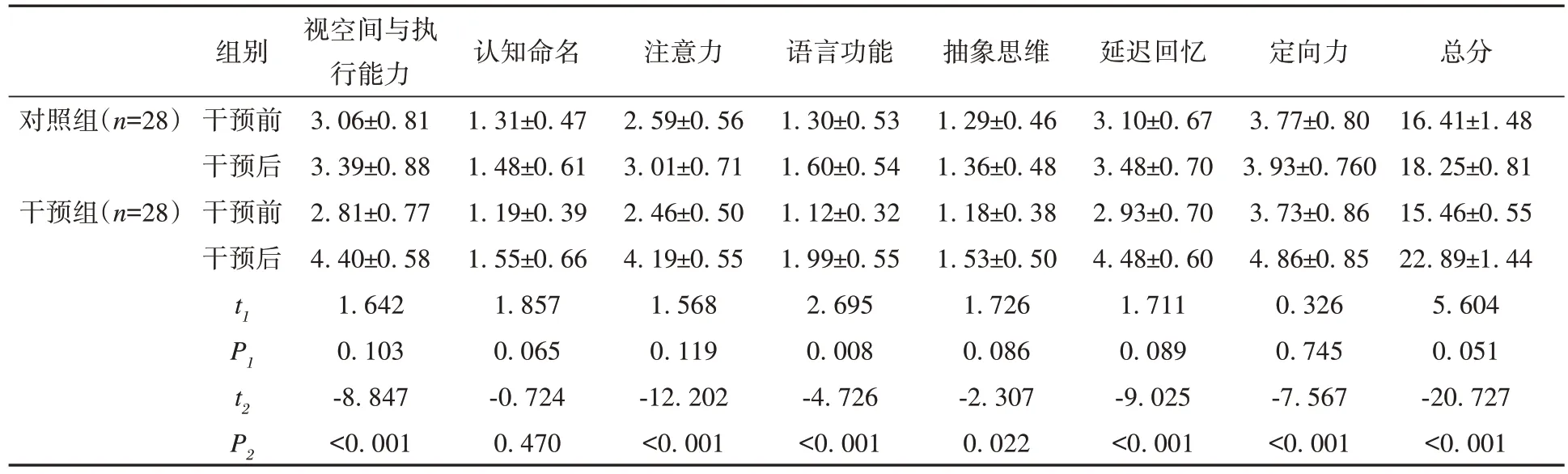
表2 两组MoCA量表评分比较(±s)分
注:t1、P1为两组干预前比较;t2、P2为两组干预后比较
2.3 两组日常生活活动能力比较
干预前两组患者BI 量表评分比较,差异无统计学意义(P>0.05)。干预后,干预组患者BI 量表评分较对照组提高,差异有统计学意义(P<0.01),尤其是在修饰、用厕、平地行走以及上下楼梯的能力方面,干预组得分较对照组提高明显,提示经过运动疗法的干预,患者日常生活能力得到进一步提高。见表3。
表3 两组BI量表评分比较(±s)分

表3 两组BI量表评分比较(±s)分
3 讨论
由于我国医疗资源配置等原因,社区MCI 患者的康复场所在家庭,家庭承担着主要任务。患者通过运动疗法,在家庭监督管理下进行系统规范的运动[28],不仅调整身心平衡,培养兴趣,缓解消极情绪,还在运动中获得成功情境,从而转化到其他生活情境中,促进产生积极的生活态度。老年抑郁和轻度认知障碍可以通过定期、持续的运动得到改善[29]。运动疗法作为一种保护性因素,可以帮助老年人延缓认知功能下降,特别适用于轻度认知功能障碍(MCI)的患者[7]。
运动疗法是一种绿色疗法,在康复医学领域中具有重要的作用,其主要目标是改善心理、生理、精神的功能障碍[30]。本研究采用以家庭为基础的中等强度运动干预前,由医务工作人员根据患者条件和运动专业知识制定合理的运动方案,干预中家庭成员对患者进行鼓励、监督和运动示范,改善了患者的抑郁情绪,同时提高了患者安全感。患者在运动过程中释放压力、缓解紧张情绪之外,与家属、病友、医护间的沟通交流,有效增强了人际交往,从而释放患者的抑郁情绪[30]。本研究结果显示,干预6个月后,干预组GDS量表评分低于对照组(P<0.01),提示以家庭为基础的运动疗法能够进一步改善老年MCI 患者抑郁症状,与相关研究[31-34]结果相似。
本研究结果还显示,干预6 个月后,干预组MoCA 量表视空间与执行能力、注意力、语言功能、抽象思维、延迟回忆和定向力维度评分以及总分高于对照组(P<0.01)。中等强度的运动疗法[8,35]能提高MCI 老年人的心血管功能,增加脑组织灌注量和脑源性营养因子,诱发海马体神经通路重塑,改善海马体积和情景记忆,改善认知功能。在对患者持续6 个月的运动干预中,家属陪伴和指导增进了与患者的语言及非语言沟通,提高其注意力和思维等能力,与相关研究[36-37]结果相符。本研究中采用有氧联合抗阻运动[38],对老年人有着更加广泛的影响,可能比单独的有氧或抗阻训练对认知功能的影响更显著。
日常活动能力减退的MCI 患者进展为阿尔兹海默病的风险更高[39]。减少或预防老年人日常生活功能衰退[40],参与活动是有效的干预措施,老年人通过参与身体活动可以提高身体功能和生命质量[41]。6 个月的运动干预过程中,在家属的鼓励陪伴下,通过提供心理支持,增强了患者意志力,使患者自信心得到提升,干预组BI 量表总分改善优于对照组(P<0.01),提示以家庭为基础的运动干预比常规干预更有效,能够更好地提高MCI伴抑郁患者的日常活动能力。
综上所述,本研究通过对馋鬼干预模式进行改进,以家庭为基础进行运动干预,是一种非医学性的干预策略。但由于研究样本数量不大,存在着一定局限,因此需要进一步扩大研究样本规模,以获得更加可靠的研究结论;并通过将干预随访时间延长,以便能够观察到运动疗法对患者的长期效果,从而改善受试者群体的健康状况。
利益冲突声明:作者声明本文无利益冲突。
