肾结石合并糖尿病患者经皮肾镜取石术后并发尿路感染的危险因素分析
2023-12-22景照峰黄合田陈美利吕玉凤
成 蕾 景照峰 黄合田 陈美利 吕玉凤 高 佳 耿 粹 孟 梅 黎 明
(六盘水市人民医院感染管理科,贵州省六盘水市 553000)
肾结石是泌尿系统的常见疾病,近年来其发病率呈现逐年上升的趋势,临床主要表现为腰痛、血尿等症状,严重时可能影响患者的生活质量[1]。手术是治疗肾结石的主要方法,目前随着医疗器械和技术的不断进步,经皮肾镜取石术(percutaneous nephrolithotomy, PCNL)治疗肾结石的效果显著,具有微创、安全、碎石率高及对肾功能影响小等优点[2]。然而由于肾结石本身的复杂性,使得患者围术期尿路感染发生风险较高,据统计[3],PCNL术后尿路感染的发生率达20%~30%,如处理不及时感染加重会导致脓毒症,影响治疗效果,严重者甚至危及患者生命,也为当前院感防控带来了挑战。糖尿病作为当前最常见的内分泌疾病,有相当一部分肾结石患者同时合并糖尿病,该部分患者术后并发尿路感染的风险更高[4]。因此临床早期识别尿路感染的高危患者,有助于早期进行干预,提高临床疗效。基于此,本研究探讨我院肾结石合并糖尿病患者PCNL术后发生尿路感染的危险因素,以指导院感防控部门制订相应的预防方案,早期进行干预以降低感染发生率。
1 资料与方法
1.1 一般资料 纳入标准:(1)均符合肾结石和2型糖尿病诊断标准[5];(2)经B超、CT检查确诊为肾结石;(3)临床症状明显,PCNL手术指征明确;(4)精神状态正常,能顺利配合检查和治疗。排除标准:(1)合并明显手术禁忌证;(2)合并明显感染者;(3)临床资料缺失;(4)合并免疫系统疾病;(5)恶性肿瘤患者。根据纳入、排除标准,选取我院2020年10月至2022年12月收治的112例肾结石合并糖尿病患者为研究对象,所有患者完善相关检查后均行PCNL治疗,其中男68例,女44例,年龄42~76(56.39±13.09)岁;合并高血压59例、冠心病19例、脑梗死29例;结石直径(28.36±16.39)mm,BMI(122.39±3.69)kg/m2。本研究经我院医学伦理委员会审核批准。
1.2 方法
1.2.1 数据收集 通过医院病历系统收集患者的相关资料,主要包括:性别、年龄、身高、体重、术前有无尿路感染、术后导尿管留置时间、结石数目、有无肾功能障碍、空腹血糖值、住院时间、是否预防性使用抗生素、手术时间、术前有无尿路梗阻、结石大小、术前白蛋白水平。
1.2.2 尿路感染诊断标准 (1)PCNL术后患者出现明显尿频、尿急和尿痛等尿路刺激症状,同时伴有发热和肾区叩击痛症状;(2)术后尿常规检查提示男性患者白细胞计数≥5个/高倍镜视野,女性患者白细胞计数≥10个/高倍镜视野;(3)术后尿路细菌培养显示革兰氏阳性菌≥104cfu(菌落形成单位)/mL,革兰氏阴性菌≥105cfu/mL[6]。
1.3 统计学方法 采用SPSS 26.0统计学软件分析数据。计量资料以均数±标准差(x±s)表示,组间比较采用t检验,计数资料采用例数和百分率 [n(%)]表示,组间比较采用χ2检验。对收集的变量先进行单因素分析,将单因素分析有统计学意义的变量纳入多因素Logistic回归分析,以分析患者术后发生尿路感染的独立危险因素。以P<0.05为差异有统计学意义。
2 结 果
2.1 术后尿路感染发生情况 根据尿路感染诊断标准,112例接受PCNL治疗的患者中,术后有21例患者发生尿路感染,尿路感染发生率为18.75%(21/112)。
2.2 单因素分析 单因素分析显示,尿路感染组和无尿路感染组患者的年龄、结石直径、术前有无尿路感染、是否预防性使用抗生素、术前有无尿路梗阻、结石数量、空腹血糖值、尿管留置时间、术前白蛋白水平、有无肾功能障碍比较,差异均有统计学意义(均P<0.05)。两组患者的性别、BMI、手术时间、住院时间比较,差异均无统计学意义(均P>0.05),见表1。
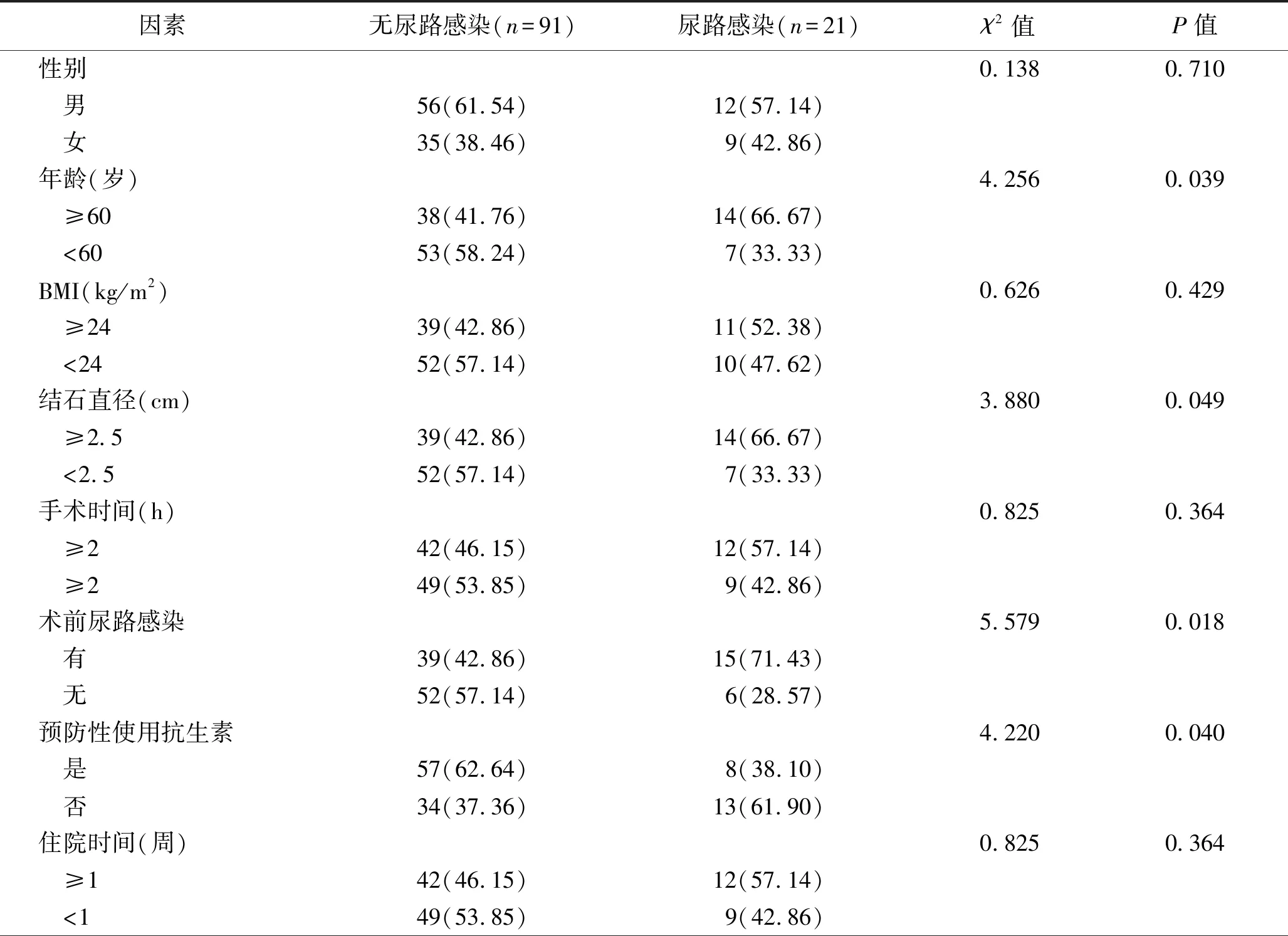
表1 PCNL术后发生尿路感染的单因素分析 [n(%)]
2.3 多因素Logistic回归分析 将单因素分析中差异有统计学意义的指标纳入多因素Logistic回归分析,变量赋值情况见表2。经多因素Logistic回归分析显示,结石直径≥2.5 cm、术前有尿路感染、未预防性使用抗生素、术前有尿路梗阻、空腹血糖值≥10 mmol/L、有肾功能障碍是导致肾结石合并糖尿病患者PCNL术后发生尿路感染的独立危险因素(均P<0.05),见表3。

表2 多因素分析变量赋值情况
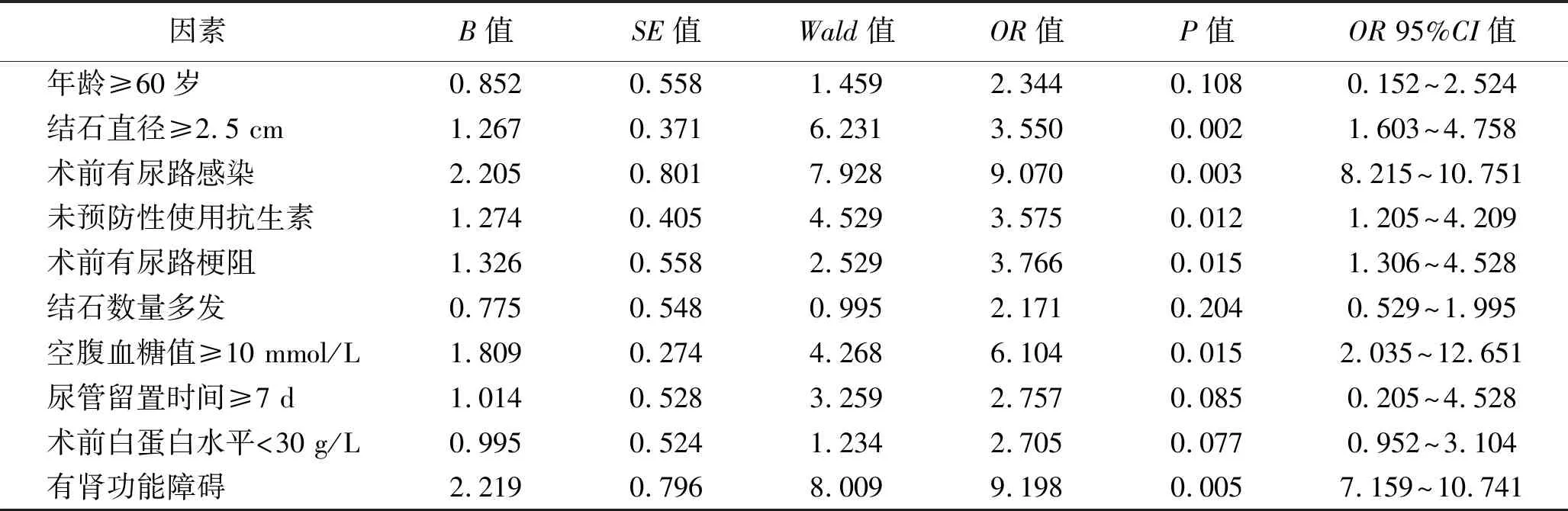
表3 术后发生尿路感染的多因素Logistic回归分析
3 讨 论
肾结石的治疗方案多种多样,其中PCNL是治疗直径≥2 cm结石的优选方案,具有创伤小、术后恢复快、结石清除率高等优点[7]。尿路感染是PCNL术后常见的并发症,严重影响手术效果,延长患者住院时间,尤其对于合并糖尿病的患者,术后尿路感染的发生风险更高[8-9]。相关研究[10]认为尿路感染与碎石过程中结石内细菌释放入尿道,同时术中肾盂内压增高引起含菌尿液反流诱发感染有关,加之糖尿病患者血糖增加为细菌侵入和定植提供了良好的环境,且由于糖尿病患者机体免疫功能减退,故术后尿路感染的发生可能会诱发全身炎症反应甚至脓毒血症,危及患者生命,也是当前院感防控的重点与难点。本研究中112例患者PCNL术后有21例患者出现尿路感染,尿路感染发生率为18.75%(21/112),与刘昕等[11]报告的发生率接近。因患者PCNL术后发生尿路感染的风险较高,值得临床关注,同时也提示院感防控部门需要注意防控尿路感染,分析肾结石合并糖尿病患者PCNL术后发生尿路感染的危险因素,有助于临床提前识别高危患者,尽早进行干预。
本研究结果显示,尿路感染组和无尿路感染组患者的年龄、结石直径、术前有无尿路感染、是否预防性使用抗生素、术前有无尿路梗阻、结石数量、空腹血糖值、尿管留置时间、术前白蛋白水平、有无肾功能障碍比较,差异均有统计学意义(均P<0.05)。两组患者的性别、BMI、手术时间、住院时间比较,差异均无统计学意义(均P<0.05)。进一步行多因素Logistic回归分析显示,结石直径≥2.5 cm、术前有尿路感染、未预防性使用抗生素、术前有尿路梗阻、空腹血糖值≥10 mmol/L、有肾功能障碍是导致患者PCNL术后发生尿路感染的独立危险因素。分析认为,对于肾功能障碍患者一般术中出血量较多、手术视野模糊,这导致手术难度、手术时间及结石残留风险均明显增加,细菌更易定植。同时肾功能障碍患者尿道黏膜抵抗能力明显降低,因而增加了术后感染风险。因此术前对于肾功能不全的患者应严格控制手术时间,术前注意抗感染治疗,减少术中灌注压力,以降低术后尿路感染发生率[12]。同时注意泌尿外科手术器械的严格消毒,术中注意无菌操作,术后注意病房环境的干净卫生,最大限度地减少患者接触病原菌,降低感染发生率。
术前抗生素的使用能够有效抑制病原微生物的活性,抑制其DNA的复制而发挥抗感染作用,同时抗生素能在一定程度上抑制革兰氏阴性菌等致病菌,因此对于术前评估尿路感染风险较高的患者应适当进行预防性抗感染治疗。术前高血糖水平会影响机体代谢和免疫功能,术前高血糖状态导致患者PCNL术后炎症反应综合征风险增加,而有效控制机体血糖水平有助于促进患者免疫功能恢复,减轻机体应激反应,继而降低术后尿路感染风险。另外,结石直径较大会增加手术难度,手术时间及手术损伤也显著增加,增加了细菌繁殖的机会,因而患者感染风险增加。同时结石直径过大会影响尿道通畅,当其移动时可能会损伤输尿管,引起继发性感染[13]。对于术前存在尿路梗阻和尿路感染的患者,由于手术创伤本身的应激,术后炎症因子释放更多,导致机体器官处于应激状态,尿道防御能力减退,加之糖尿病患者本身免疫功能减退及血糖水平增加,因此尿路感染风险增加[14]。针对以上危险因素,临床应准确识别尿路感染高危患者,院感防控部门应针对危险因素制订相应的预防措施:(1)注意无菌操作,护理人员在进行每项侵入性操作前严格进行手卫生消毒,佩戴无菌手套;(2)加强营养支持,入院时立即对患者进行营养评估,营养不良患者应早期给予肠内营养支持,改善患者营养状态及免疫力;(3)病房环境管理,应做好病房清洁消毒工作,保持清洁干燥的环境,每日使用消毒液拖地并用紫外线加强病房空气消毒,尽量减少病房内无关人员的流动;(4)注意手术室、病房医护人员、患者家属陪护等在患者住院期间的手部卫生管理,接触患者前后注意消毒卫生,避免医源性感染导致患者尿路感染的发生。
综上所述,肾结石合并糖尿病患者PCNL术后尿路感染发生风险较高,应将尿路感染的防控作为院感部门工作的重点,其中结石直径≥2.5 cm、术前有尿路感染、未预防性使用抗生素、术前有尿路梗阻、空腹血糖值≥10 mmol/L、有肾功能障碍是导致术后尿路感染发生的独立危险因素。院感部门应针对上述危险因素制订相应的预防方案,有助于降低感染发生率,提高治疗效果。
